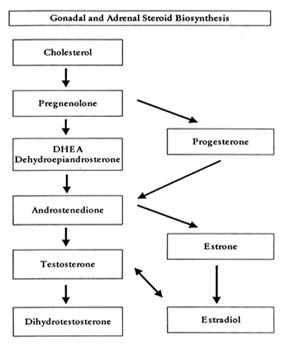
Unser Hormonsystem lässt sich am besten verstehen, wenn man es sich als Kaskade vorstellt (Abbildung 1), mit dem Gehirn an der Spitze, gefolgt von der Hypophyse, dann den Zielorganen (z. B. Eierstöcke, Schilddrüse, Hoden) und schließlich den körperlichen und geistigen Funktionen (z. B., Hautdicke, Menstruation, Geschlechtsmerkmale, Aggression, Haarverteilung usw.).
Gehirn
Der Hypothalamus ist der Teil des Gehirns, in dem die Hormonausschüttung ihren Ursprung hat. Er setzt die Kaskade in Gang, indem er „Releasing-Hormone“ ausschüttet, die die Hypophyse aktivieren.
Hypophyse
Die Hypophyse ist als unsere „Hauptdrüse“ bekannt. Sie sitzt an der Basis unseres Gehirns und kommuniziert über spezielle Nerven und Blutgefäße direkt mit dem Hypothalamus. Freisetzende Hormone gelangen vom Hypothalamus zur Hypophyse und stimulieren die Bildung und Freisetzung von Hypophysenhormonen in unseren Blutkreislauf. Die Hypophysenhormone üben ihre Wirkung auf viele unserer Organe aus, wie die Schilddrüse, die Nebennieren, die Hoden, die Eierstöcke und die Brüste.
Es gibt fünf grundlegende Hypophysenhormone, an denen wir interessiert sind:
Humanes Wachstumshormon (hGH)
Adrenokortikotropes Hormon (ACTH)
Schilddrüsenstimulierendes Hormon (TSH)
Follikelstimulierendes Hormon (FSH)
Luteinisierendes Hormon (LH)
Die Hypophysenhormone werden in den allgemeinen Kreislauf freigesetzt und wirken auf bestimmte Zielorgane, die ihrerseits wiederum Hormone freisetzen. Die Hypophysenhormone wirken also wie Fluglotsen – sie überblicken die Szene, stellen fest, was gebraucht wird, und sagen dann den Organen im Körper, wann sie ihre Hormone freisetzen sollen.
Abbildung 1 zeigt eine Übersicht über einige der wichtigsten Hormone.
Abbildung 1:
Humanes Wachstumshormon (hGH)
Das menschliche Wachstumshormon hat mehr als ein Zielorgan, aber sein Hauptziel ist die Leber, wo es die Bildung und Freisetzung des insulinähnlichen Wachstumsfaktors (IGF, a.Auch bekannt als Somatomedin C).
HGH hat viele metabolische Wirkungen, von denen die wichtigste die Proteinsynthese ist. HGH wird in Schüben freigesetzt, von denen die meisten während bestimmter Schlafphasen auftreten. Wenn wir aufhören zu wachsen und erwachsen werden, nimmt die HGH-Produktion deutlich ab. IGF ist ein Nebenprodukt von hGH und ist vermutlich für den größten Teil der anabolen (aufbauenden) Wirkung des Hormons selbst verantwortlich. Glücklicherweise ist der IGF-Spiegel im Blut relativ konstant und kann leichter gemessen werden als hGH. Wir messen daher den IGF-Spiegel im Blut, um die Menge des im Körper zirkulierenden hGH zu bestimmen.
HGH ist für das Knochen- und Organwachstum in der Jugend unerlässlich. Zu wenig führt zu Zwergwuchs, zu viel zu Gigantismus. Es ist klar, dass hGH und IGF irgendwann nach dem 15. bis 20. Lebensjahr abnehmen und zwar ziemlich schnell. Obwohl hGH nach dem Erreichen des Erwachsenenalters nicht mehr für das Wachstum an sich benötigt wird, ist hGH für viele andere lebenswichtige Funktionen unerlässlich, und es wird angenommen, dass die mit zunehmendem Alter deutlich niedrigeren Werte mit allem zusammenhängen, von verminderter Energie bis hin zu Gewichtszunahme (Fett) und verringerter Muskelmasse.
Wurde bei einem Erwachsenen die Hirnanhangsdrüse entfernt oder durch einen Tumor zerstört, wurde das hGH nicht ersetzt, obwohl die „wichtigeren“ Hormone wie Schilddrüse, Hydrocortison und Testosteron oder Östrogen/Progesteron ersetzt wurden. Erst durch die Arbeit von Dr. B. Bengtsson und Dr. Daniel Rudman wurde der Wert von Wachstumshormon bei Erwachsenen erkannt. Es wurde festgestellt, dass Patienten mit GH-Mangel eine um fast 50 % höhere Sterblichkeitsrate bei Herzkrankheiten aufwiesen als erwartet (Abbildung 4). Dr. Bengtsson ersetzte das Wachstumshormon bei Patienten mit Hypophysenmangel und erzielte hervorragende Ergebnisse. In einem Artikel im New England Journal of Medicine von 1990 berichtete Dr. Rudman über seine bahnbrechenden Experimente mit der Verwendung von hGH bei älteren Veteranen. Er entdeckte, dass ihr Körperfett abnahm und die Muskelmasse, Kraft, Hautdicke und Knochendichte zunahmen. Mit anderen Worten, es gelang ihm, das übliche Fortschreiten des Alterns zu verlangsamen, indem er den IGF-Spiegel im Blut der Patienten auf den Wert einer jüngeren Altersgruppe anhob. 1999 schloss das National Institute on Aging eine weitere bahnbrechende Studie ab, die die Ergebnisse von Dr. Rudman entweder widerlegen oder untermauern und außerdem seine Studie durch die Messung anderer Parameter erweitern sollte. Es handelte sich um eine doppelblinde, placebokontrollierte, multizentrische Studie mit einer großen Anzahl von Patienten, sowohl bei Männern als auch bei Frauen. Diese Studie umfasste nicht nur hGH, sondern auch gonadale (Geschlechts-)Steroide. Diese Studie bestätigte nicht nur die von Dr. Rudman behaupteten Vorteile von hGH, sondern zeigte auch, dass die Zugabe von Keimdrüsensteroiden die Wirksamkeit von Wachstumshormon sowohl bei Männern als auch bei Frauen verbesserte. Obwohl die NIA-Studie zeigte, dass hGH allein die Muskelkraft nicht steigerte, führte es zu einer erheblichen Steigerung der Muskelmasse und der aeroben Kapazität. Die Zugabe von Testosteron zu hGH führte jedoch zu einer erheblichen Steigerung der Muskelkraft. (Die Ergebnisse dieser Studie sind auf Anfrage erhältlich.)
Die Sicherheit von menschlichem Wachstumshormon (hGH)
Die Einnahme von menschlichem Wachstumshormon erhöht den IGF-1-Spiegel im Blut. Es ist der höhere IGF-1, der alle dem hGH zugeschriebenen Wirkungen vermittelt. Die meisten Studien über die Verwendung von hGH bei Erwachsenen und Kindern zeigen kein Krebsrisiko im Zusammenhang mit der Verwendung von Wachstumshormon oder höheren IGF-1-Spiegeln. In einem Übersichtsartikel, der am 14. Oktober 1999 im New England Journal of Medicine veröffentlicht wurde, kamen Mary Lee Vance, M.D. und Nellie Mauras, M.D. nach einer gründlichen Literaturrecherche zu dem Schluss, dass „es derzeit keine Beweise dafür gibt, dass die Modulation von Wachstumshormonen das Krebsrisiko beeinflusst“. Alle Patienten sollten sich jedoch darüber im Klaren sein, dass es andere Berichte gibt, die auf ein mögliches Risiko hinweisen. In zwei 1998 veröffentlichten Studien wurde behauptet, dass Männer, die Jahre vor dem Ausbruch der Krebserkrankung höhere IGF-1-Werte aufwiesen, häufiger an Prostatakrebs erkrankten; mehrere Experten sind sich jedoch einig, dass diese Studien nicht schlüssig und möglicherweise fehlerhaft sind. Zu den Problemen, die bei diesen Studien angeführt werden, gehören die Methode der statistischen Analyse, der mehrjährige Abstand zwischen der Blutentnahme und dem Auftreten von Krebs sowie das Fehlen jeglicher IGF-Messung zum Zeitpunkt der Krebsdiagnose. Mehrere andere Studien zeigen keinen Unterschied in den IGF-1-Spiegeln zwischen normalen gesunden Männern und solchen mit Prostatakrebs zum Zeitpunkt der Diagnose und danach.
Eine weitere neuere Studie weist auf eine höhere Inzidenz von Brustkrebs bei Frauen vor der Menopause (aber nicht nach der Menopause) hin, die ein bis fünf Jahre vor dem Auftreten von Brustkrebs höhere IGF-1-Spiegel aufwiesen. In dieser Studie wurde das Blut ebenfalls vor der Diagnose entnommen und mehrere Jahre lang nicht analysiert, was die Schlussfolgerungen etwas fragwürdig macht.
Obwohl die meisten Studien mit überwältigender Mehrheit auf die Sicherheit von hGH hinweisen, gibt es, wie in praktisch jedem Bereich der medizinischen Wissenschaft, einige widersprüchliche Daten unter den Studien, die das Thema verwirren. Dies liegt an der Komplexität des menschlichen Körpers und seiner Physiologie – und an der Binsenweisheit, dass die Medizin keine exakte Wissenschaft ist. Wie bei allen Aspekten medizinischer Therapien muss jeder von uns die verfügbaren Informationen zusammen mit seinen Bedürfnissen und Wünschen bewerten und diese gegen das potenzielle Risiko abwägen, wenn überhaupt. Ihr Cenegenics®-Arzt kann Ihnen helfen, alle verfügbaren Informationen zu verstehen und zu bewerten, und zwar so unvoreingenommen wie möglich. Natürlich sind wir der Meinung, dass für die meisten Patienten der Nutzen der hGH-Therapie das Risiko bei weitem überwiegt – andernfalls würden wir diese Art der medizinischen Praxis nicht betreiben. Die Entscheidung können jedoch nur Sie selbst treffen.
Um es in einen Zusammenhang zu bringen: Eine ähnliche Kontroverse hat in den letzten 30 Jahren die Verwendung von Östrogen bei Frauen nach den Wechseljahren begleitet. Heute weiß man, dass die Östrogensubstitution bei Frauen das Risiko von Brust- und Gebärmutterkrebs bei einigen Frauen mit familiärer Brustkrebsvorgeschichte und anderen Risikofaktoren erhöhen kann. Aufgrund der nachgewiesenen schützenden Wirkung von Östrogen gegen viele andere Krankheiten (Alzheimer, Herzkrankheiten, Osteoporose und Darmkrebs) ist die Gesamtsterblichkeit bei Frauen, die Östrogen einnehmen, jedoch niedriger als bei Frauen, die es nicht einnehmen. Es wird noch viele Jahre dauern, bis wir so viele Daten über hGH haben wie über Östrogen, aber wir sind der Meinung, dass für die meisten Menschen, die einen niedrigen IGF-1-Spiegel haben, die Vorteile der Einnahme von hGH die Risiken überwiegen.
Zu den untersuchten und veröffentlichten Vorteilen gehören:
– Steigerung der Libido
– Abnahme des Körperfetts
– Zunahme der mageren Muskulatur
– Zunahme der Knochendichte
– Zunahme der Hautdicke
– Abnahme der Hautfaltenbildung
– Verbessertes Cholesterinprofil
– Schnellere Wundheilung mit geringerer Infektionsrate
– Verringerung der Krankenhausaufenthaltsrate um 50 %
– Verringerung der Krankentage am Arbeitsplatz
– Erhöhung der körperlichen Leistungsfähigkeit
– Verringerung des diastolischen Blutdrucks
– Verringerung des Verhältnisses Taille/Hüfte
– Erhöhung des Nierenblutdrucks
– Erhöhung des Wohlbefindens/verbesserte Sozialisierung
– Gestärktes Immunsystem
Anekdotisch behauptete Vorteile umfassen:
– Verbessertes Gedächtnis
– Verbesserte kognitive Funktion
– Nachwachsen der Haare
– Weniger Besenreiser
Wie stark diese Vorteile die Sterblichkeit verringern und ob sie die Lebensdauer verlängern, wird sich erst in vielen Jahren herausstellen. Was wir wissen, ist, dass die Verbesserung unserer Lebensqualität durch die Einnahme von hGH erheblich ist.
Schilddrüsenhormon
Das Schilddrüsenhormon hat einen großen Einfluss auf unsere Stoffwechselrate und damit auf unsere Körpertemperatur. Ohne Schilddrüsenhormone können wir nicht überleben. Eine Unterfunktion der Schilddrüse führt zu einer verminderten Körpertemperatur, einem erhöhten Cholesterinspiegel und einer Zunahme des Körperfetts. Schilddrüsenunterfunktionen werden in der traditionellen Medizin oft nicht erkannt und können eine Gewichtsabnahme verteufelt schwierig machen. Sie können zu einem subjektiven Gefühl der Trägheit und geringen Energie sowie zu Depressionen beitragen. Mit zunehmendem Alter nimmt der Schilddrüsenwert manchmal ab, und unsere Körpertemperatur und unser Stoffwechsel sinken unter den Normalwert. Eine Supplementierung von Schilddrüsenhormonen ist einfach und kostengünstig. Ziel ist es, T3 und T4 wieder in ihr natürliches Verhältnis und ihre natürliche Blutkonzentration zu bringen.
Thymusprotein
Die Thymusdrüse schrumpft mit dem Alter; mit 40 Jahren ist vielleicht nur noch ein kleiner Teil des Thymus intakt. Es gilt als sehr wahrscheinlich, dass dies ein Grund für die altersbedingte verringerte Immunität und das erhöhte Krebsrisiko ist.
Das thymische Protein ATM (BioproTM) ist nützlich, um die Immunität und die Resistenz gegen Krebszellen und Infektionen zu erhöhen. Dieses Protein programmiert T-4 „Helferzellen“, um Eindringlinge wie Viren, Bakterien und Krebszellen aufzuspüren. Die Helferzellen schicken dann T-8 „Killerzellen“ aus, um die Eindringlinge zu finden und zu vernichten. Studien haben gezeigt, dass das Thymusprotein ATM die Immunität stimuliert und HIV unterdrückt. Es handelt sich um dasselbe Protein, das von der menschlichen Thymusdrüse produziert wird. Es wird als Nahrungsergänzungsmittel eingestuft und oral eingenommen. Die Erhaltungsdosis beträgt ein Päckchen pro Tag unter der Zunge, und es ist sehr wirksam.
Gonadensteroide
Diese Hormone sind für die normale Fortpflanzungsfunktion und die sekundären Geschlechtsmerkmale unerlässlich. Zu ihnen gehören Testosteron, Östrogen und Progesteron.
Nebennierensteroide
Die Nebennieren setzen Hydrocortison (Cortisol) und andere Hormone frei, die als Nebennierensteroide bekannt sind. Sie sind lebensnotwendig und sehr wichtig für unsere Reaktion auf körperlichen und emotionalen Stress. Im Allgemeinen nehmen sie nicht wie die meisten anderen Hormone mit dem Alter ab.
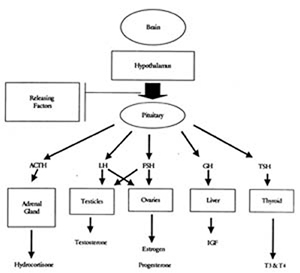
Alle Steroide der Nebennieren und Keimdrüsen leiten sich von dem Grundmolekül Cholesterin ab. Über mehrere Biosynthesewege wird das Cholesterin in verschiedene Steroidhormonmoleküle umgewandelt, bevor es zu Östrogen, Progesteron oder Testosteron wird.
Bitte bedenken Sie, dass die Einnahme von Pregnenolon, DHEA (Dehydroepiandrosteron) oder Androstendion die Spiegel ihrer Endprodukte Testosteron, Östrogen und Progesteron beeinflussen kann. Daher ist es wichtig, die Spiegel sowohl des verabreichten Hormons als auch seiner Endprodukte zu überwachen.
Abbildung 2 zeigt die Entwicklung vom Cholesterinmolekül zu den Steroiden der Gonaden und der Nebennieren.
Abbildung 2: