Einführung
Fokale noduläre Hyperplasie (FNH) und Hämangiom sind gutartige und in der Regel asymptomatische Lebertumoren, die zunehmend als Zufallsbefunde mit Hilfe von bildgebenden Verfahren entdeckt werden.1 Diese beiden Arten gutartiger Lebertumoren treten manchmal nebeneinander auf. Die Kenntnis der bildgebenden Befunde von FNH und Hämangiomen ist wichtig, um sie voneinander und von anderen bösartigen Pathologien zu unterscheiden. In diesem Bericht beschreiben wir die Befunde der Computertomographie (CT) und der Magnetresonanztomographie (MRT) von FNH und Hämangiom bei einem Patienten.
Ein 57-jähriger Mann wurde zur Stadieneinteilung seines endoskopisch nachgewiesenen rektalen Adenokarzinoms in unsere Abteilung überwiesen. Es wurde eine IV- und rektale kontrastmittelverstärkte abdominopelvine CT durchgeführt. In den Bildern der frühen arteriellen Phase zeigte sich eine homogen verstärkte Läsion in Segment 2 und eine hypodense Läsion in Segment 1 (Abbildung 1). Zur Charakterisierung der Läsionen wurde eine dynamische kontrastmittelverstärkte MRT durchgeführt. Auf T2-gewichteten HASTE-Bildern war die Läsion in Segment 2 im Vergleich zum Leberparenchym isointens und die Läsion in Segment 1 stark hyperintens (Abbildung 2). Auf T1-gewichteten, nicht verstärkten Bildern war die erste Läsion iso-hypointens mit einer hypointensen zentralen Narbe und die zweite Läsion war hypointens (Abbildung 3). In Portalphasenbildern zeigte sich eine periphere kapsuläre und zentrale Narbenanreicherung bei der ersten Läsion und eine periphere Knotenanreicherung bei der zweiten Läsion (Abbildung 4). Aufgrund dieser Signalcharakteristika und der Kontrastmittelanreicherung der Läsionen wurde bei der ersten Läsion eine FNH und bei der zweiten Läsion ein Hämangiom diagnostiziert.
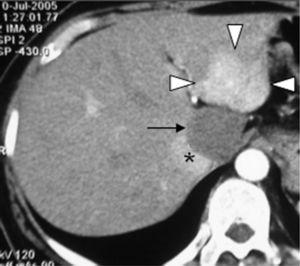
Die in der frühen arteriellen Phase aufgenommene kontrastverstärkte CT-Aufnahme zeigt eine starke Hyperdensität der FNH-Läsion (Pfeilspitzen) gegenüber der normalen Leber in Segment 2. Das Hämangiom (schwarzer Pfeil) in Segment 1, das direkt an die FNH angrenzt, zeigt keine Anreicherung. Vena cava inferior (*).

T2-gewichtetes HASTE-MR-Bild zeigt isointense FNH-Läsion (Pfeilspitzen) im Verhältnis zum umgebenden Leberparenchym. Ein Hämangiom (schwarzer Pfeil) mit einer Signalintensität, die so stark ist wie die des Liquors, ist im hinteren Bereich zu sehen. Vena cava inferior (*).
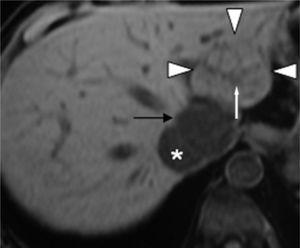
T1-gewichtetes Vor-Kontrast-FLASH-3D-MR-Bild zeigt isoor leicht hypointense FNH-Läsion (Pfeilspitzen). Außerdem fand sich eine hypointense lineare zentrale Narbe (weißer Pfeil) in der FNH. Das MR-Bild zeigt ein hepatisches Hämangiom (schwarzer Pfeil), das gegenüber dem umgebenden Leberparenchym hypointens ist. Vena cava inferior (*).
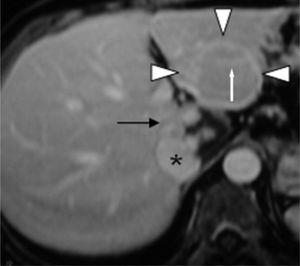
Gadolinium-verstärktes T1-gewichtetes FLASH-3D-MR-Bild, das während der portalvenösen Phase aufgenommen wurde, zeigt die Isointensität der FNH-Läsion (Pfeilspitzen) mit Anhebung der Pseudokapsel und der zentralen Narbe (weißer Pfeil). Das gleiche Bild zeigt eine periphere knotige Füllung des Hämangioms (schwarzer Pfeil). Vena cava inferior (*).
Diskussion
Die Leber ist der häufigste Ort von Metastasen, die von gastrointestinalen Malignomen ausgehen.2 Die Unterscheidung zwischen Metastasen und gutartigen Pathologien ist für das Staging der Primärerkrankung sehr wichtig. In der CT zeigen sich die meisten Metastasen als schwach oder gleichmäßig gedämpfte Massen. Im MRT sind Metastasen auf T1-gewichteten Bildern meist hypointens und auf T2-gewichteten Bildern leicht hyperintens. Die meisten Metastasen sind hypovaskulär wie Metastasen des kolorektalen Karzinoms. In dynamischen CT- und MR-Bildern zeigen Metastasen in der arteriellen Phase eine vollständige ringförmige Anreicherung, während sich in der portalvenösen Phase der Bildgebung die verdickte Rinde allmählich, aber in geringerem Maße als die Leber, anreichert.3,4
In unserem Fall zeigt die Läsion in Segment 1 eine knotige periphere Anreicherung auf den Frühphasenbildern mit anschließender Auffüllung in der Mitte, was ein charakteristisches Merkmal für Hämangiome ist und hilft, sie von Metastasen mit vollständiger Ringanreicherung zu unterscheiden. Die andere Läsion in Segment 2 ist auf T1- und T2-gewichteten Bildern isointens. In dynamischen Bildern zeigt die Läsion ein intensives homogenes Enhancement in der arteriellen Phase und ein Enhancement der zentralen Narbe in den späteren Phasen, was für FNH charakteristisch ist.5
Diese charakteristischen Merkmale von Hämangiomen und FNH, die auch helfen, sie von Metastasen zu unterscheiden, sind in unserem Fall mit diesen beiden benignen Läsionen, die nebeneinander liegen, eindeutig nachgewiesen.