EINLEITUNG
Zu den Fortschritten bei der medizinischen und chirurgischen Behandlung der Herzinsuffizienz in den letzten Jahrzehnten gehören der Einsatz neuer Medikamente, kardialer Resynchronisationstherapie-Defibrillatoren und ventrikulärer Unterstützungssysteme; die Herztransplantation ist jedoch nach wie vor die Behandlung der Wahl für refraktäre Fälle.1-Der Enthusiasmus, der bei der ersten Transplantation durch Christiaan Barnard im Jahr 1967 herrschte, ließ aufgrund der häufigen postoperativen Komplikationen und der hohen Frühsterblichkeit im Zusammenhang mit Abstoßung und Infektion schnell nach. Die Einführung von Cyclosporin und andere Fortschritte in den 1980er Jahren verbesserten die Prognose dieser Patienten radikal und führten zu einer verlängerten Überlebenszeit und einer weit verbreiteten Anwendung der Technik.4 Internationale und spanische Register zeigen, dass die mediane Überlebenszeit der transplantierten Patienten derzeit mit 10 Jahren etwas höher liegt und etwa 14 Jahre für diejenigen beträgt, die das erste Jahr überleben, welches das Jahr mit der höchsten Inzidenz von Komplikationen ist.5,6
In den ältesten Transplantationsprogrammen wird die Gruppe der transplantierten Patienten mit einer Nachbeobachtungszeit von mehr als 20 Jahren immer zahlreicher.7 Bisher wurden jedoch in keiner großen Serie Transplantationsempfänger mit einer Nachbeobachtungszeit von mehr als 20 Jahren beschrieben. Es gibt nur eine kleine Kohorte8 , und daher sind die klinischen Merkmale, die mit einem längeren Überleben verbunden sind, nicht gut bekannt. Funktionsstatus, Lebensqualität, Komorbiditäten sowie die Häufigkeit und die Ursachen von Todesfällen in diesem Zeitraum sind ebenfalls nicht gut bekannt, obwohl dies wichtige Aspekte bei Patienten sind, die 20 Jahre lang immunsuppressive Medikamente erhalten haben. Diese Patientenuntergruppe war das Ziel unserer Studie.
METHODEN
Eine retrospektive Untersuchung wurde anhand von Datenbanken, Krankengeschichten und anatomisch-pathologischen Berichten von Patienten durchgeführt, die zwischen September 1984 und Mai 2012 in unserem Krankenhaus eine Herztransplantation erhielten. Für Parameter, die sich auf die Nachsorge dieser Patienten bezogen, wurde der aktuelle Status des Patienten telefonisch bestätigt.
Die Patienten in unserer Studie wurden zwischen September 1984 und Mai 1992 transplantiert. Für diese Studie wurde das Überleben als Zeit bis zum Tod oder zur Retransplantation aufgrund eines Transplantatversagens definiert. Unsere Studie schloss alle Patienten aus, die gleichzeitig eine Herz- und eine Lungentransplantation erhalten hatten, sowie Patienten mit einer Herz-Retransplantation, bei der sich in anderen Studien gezeigt hatte, dass sich Morbidität und Mortalität signifikant von denen einer De-novo-Herztransplantation unterscheiden. Alle Patienten wurden je nach klinischem Verlauf in drei Gruppen eingeteilt: Patienten, die innerhalb eines Jahres verstarben (Gruppe A), in der Regel aufgrund von Ursachen, die mit der Operation und der akuten Abstoßung oder infektiösen Komplikationen zusammenhingen, Patienten, die das erste Jahr überlebten, aber keine 20 Jahre überlebten (Gruppe B), und Patienten, die mehr als 20 Jahre überlebten und keine Retransplantation benötigten (Gruppe C). Die letztgenannte Gruppe war Gegenstand unserer Studie, und ihre Merkmale werden im Einzelnen beschrieben. Es wurde ein Vergleich mit Gruppe B angestellt, um die mit dem Langzeitüberleben verbundenen Merkmale zu ermitteln. Die Vergleichsgruppe für die Patienten der Gruppe A umfasste keine Patienten, die in der frühen Phase nach der Transplantation verstarben, da die Faktoren, die mit der frühen Sterblichkeit verbunden sind, in zahlreichen Studien untersucht wurden und für die Ermittlung der Faktoren, die mit einem sehr langen Überleben bei Überlebenden der Operation verbunden sind, nicht von Interesse sind.3,4
Die immunsuppressive Therapie begann bei allen Patienten als Dreifachtherapie mit Cyclosporin, Azathioprin und Prednison. Die meisten Patienten erhielten eine Induktionstherapie mit Muromonab (OKT3), 2 Wochen zu Beginn und 1 Woche nach 1987. Routineprotokolle für das Absetzen von Steroiden oder anderen Immunsuppressiva wurden in unserem Krankenhaus nicht verwendet, obwohl eine niedrige Schwelle für das Absetzen von Medikamenten, die signifikante unerwünschte Wirkungen verursachen, nach dem ersten Jahr beibehalten wurde.
Wir analysierten 62 Variablen im Zusammenhang mit den Empfängern, Spendern, Verfahren und Ereignissen während der Nachbeobachtung, die die gleichen Variablen sind, die im spanischen Register verwendet werden.6
Statistische Analyse
Bei der deskriptiven Analyse der Variablen wurden Parameter mit normaler Verteilung als mittlere Standardabweichung und solche mit nicht normaler Verteilung als Median (Spanne) beschrieben. Für die Vergleiche der quantitativen Variablen wurde bei normalverteilten Variablen der Student-t-Test verwendet, andernfalls nichtparametrische Tests. Alle qualitativen Variablen wurden mit dem χ2-Test verglichen, und alle Überlebensraten wurden anhand von Kaplan-Meier-Kurven beschrieben.
Um die Merkmale zu ermitteln, die mit einer Überlebenszeit >20 Jahren assoziiert sind, wurde eine bivariate Analyse durchgeführt, die Merkmale des Empfängers, des Spenders und der Operation umfasste. Alle Variablen, die mit dem Überleben >20 Jahre assoziiert waren, hatten ein Signifikanzniveau von PP
Ergebnisse
Seit der ersten Herztransplantation im Jahr 1984 bis Mai 2012 wurden in unserem Krankenhaus 761 Herztransplantationen bei 736 Patienten durchgeführt, darunter 25 Retransplantationen und 30 Herz-Lungen-Transplantationen. Insgesamt wurden 706 Patienten in die Überlebenskurve der De-novo-Herztransplantationen in unserem Krankenhaus aufgenommen. Die Gesamtüberlebenskurve unserer Serie ist in Abbildung 1 dargestellt. Die versicherungsmathematischen Überlebensraten betrugen 75 % nach 1 Jahr, 64 % nach 5 Jahren, 53 % nach 10 Jahren, 40 % nach 15 Jahren und 26 % nach 20 Jahren.
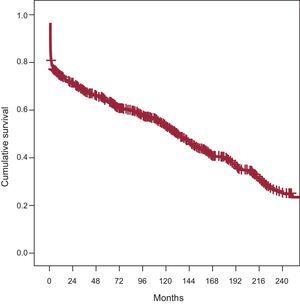
Überlebenskurve von Herztransplantationspatienten aus dem Jahr 1984.
Von 183 Transplantationen, die vor Mai 1992 durchgeführt wurden, haben 39 Patienten überlebt und stehen im Mittelpunkt unserer Untersuchung (Abb. 2). Die allgemeinen Merkmale sind in Tabelle 1 dargestellt und werden mit denen der Kontrollgruppe verglichen, zu der 90 Patienten gehörten, die das erste Jahr überlebten, aber vor Ablauf der 20-jährigen Nachbeobachtungszeit starben.
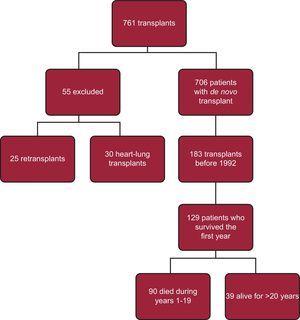
Flussdiagramm für die Studienpopulation.
Charakteristika der Patienten, die >20 oder
| Merkmale | 20-Jahre Überlebende (n=39) | Kontrollen (n=90) | P |
| Alter, Jahre | 35.2±13.6 | 46.5±12.7 | |
| Männliches Geschlecht | 33 (84) | 83 (92.2) | .338 |
| BMI | 22±4.1 | 24.3±4.1 | .007 |
| Geschlechtsunterschiede | |||
| Übereinstimmung | 31 (79) | 63 (70) | .289 |
| Männlicher Empfänger-weiblicher Spender | 4 (10) | 20 (22.5) | .258 |
| Weiblicher Empfänger-männlicher Spender | 3 (7) | 6 (6.7) | .411 |
| Gewichtsunterschied>20% | 15 (38) | 18 (23.7) | .079 |
| Nierenfunktionsstörung | 7 (17) | 17 (20.7) | 1 |
| Insulinabhängiger Diabetes mellitus | 1 (2.5) | 4 (4.4) | 1 |
| Bluthochdruck | 4 (10) | 13 (15.1) | .58 |
| Serologische Risikogruppe für Cytomegalovirus | 2 (9.1) | 3 (5.9) | .63 |
| Aktives Rauchen | 3 (7.6) | 10 (12.7) | .15 |
| Ex-Raucher weniger als 10 Jahre | 3 (7.6) | 1 (1.3) | .16 |
| Nichtraucher oder Ex-Raucher >10 Jahre | 33 (84) | 68 (86.1) | .78 |
| Inotrope Behandlung | 7 (18) | 29 (32.2) | .19 |
| Diagnose vor der Transplantation | |||
| Dilatative Herzkrankheit | 23 (59) | 24 (30) | .006 |
| Andere Ätiologien | 16 (41) | 66 (70) | |
| Mechanische Beatmung | 1 (2,5) | 13 (14,6) | .063 |
| Mechanische Unterstützung | 35 (11) | 82 (8) | .788 |
| Geschichte der extrakorporalen Zirkulation | 4 (10) | 24 (26.7) | .06 |
| Dringende Transplantation | 23 (59) | 33 (45.8) | .14 |
| Spenderalter, Jahre | 21.8±6.6 | 23.1±7.2 | .34 |
| Spender BMI | 23±3 | 23.3±3 | .72 |
| Todesursache des Spenders, TBI | 35 (89) | 71 (92.2) | .73 |
| Mediane Zeit der Ischämie, min | 160 | 195 | .025 |
| Mediane Zeit der extrakorporalen Zirkulation, min | 101 | 119 | .206 |
BMI, Body-Mass-Index; TBI, traumatische Hirnverletzung.
Soweit nicht anders angegeben, sind die Werte als Nr. (%) oder Mittelwert±Standardabweichung.
Im Vergleich der beiden Gruppen zeigten die folgenden Variablen einen statistisch signifikanten Zusammenhang mit dem Überleben >20 Jahre: niedrigeres Alter und niedrigerer Body-Mass-Index des Empfängers, dilatative Kardiomyopathie als Diagnose vor der Transplantation, Anamnese der extrakorporalen Zirkulation und geringere Ischämiezeit während der Operation. Die folgenden Variablen zeigten einige Tendenzen, erreichten aber keine statistische Signifikanz: Gewichtsdisproportion>20% (wenn der Spender jünger war als der Empfänger) und mechanische Beatmung. Andere einbezogene Variablen wie das Alter des Spenders, Diabetes mellitus in der Anamnese, Cytomegalievirus-Risiko (negativer Empfänger und positiver Spender) und die Anzahl der Abstoßungen im ersten Jahr nach der Transplantation waren in unserer Serie nicht mit einer geringeren Überlebensrate verbunden.
Variablen mit PTabelle 2). Im Einzelnen identifizierte das Modell 2 Variablen: Alter des Empfängers
Multivariate Analyse
| Variable | Prävalenz | OR (95%CI) | P |
| Alter>45 Jahre | 66 (51) | 3.9 (1.6-9.7) | .002 |
| Idiopathische Kardiomyopathie | 47 (36) | 3,3 (1,4-7,8) | .012 |
95%CI, 95% Konfidenzintervall; OR, odds ratio.
Bei einer mittleren Nachbeobachtungszeit von 30 Monaten starben 6 von 39 Empfängern mit sehr langer Überlebenszeit, was einer Überlebensrate von 84 % und einer durchschnittlichen jährlichen Sterblichkeit von 6 % entspricht. Nur 1 Patient wurde nicht weiterverfolgt. Die versicherungsmathematische Überlebenskurve 20 Jahre nach der Transplantation ist in Abbildung 2 dargestellt. Von den Todesfällen waren 3 auf infektiöse Komplikationen (Lungenentzündung, septischer Schock aufgrund einer Peritonitis infolge einer Kolonperforation und Sepsis unbekannter Ursache), 2 auf Neoplasmen (Lungen- und Zungenkrebs) und 1 auf Herzversagen in Verbindung mit einer Allotransplantat-Vaskulopathie zurückzuführen.
In Bezug auf die Autonomie der Patienten bei der Verrichtung alltäglicher Aktivitäten waren die meisten (82 %) der 33 Patienten, die zum Zeitpunkt der Studie überlebten, vollständig autonom, während 6 % teilweise und 12 % vollständig abhängig waren. Die funktionellen Einschränkungen wurden in der Hälfte der Fälle auf osteomuskuläre Erkrankungen zurückgeführt, während die anderen auf vaskuläre und neurologische Ursachen zurückzuführen waren.
Die Häufigkeit der häufigsten Komplikationen bei transplantierten Patienten wurde während der Nachbeobachtung erfasst. In Bezug auf infektiöse Komplikationen hatten 8 Patienten (20 %) während des Nachbeobachtungszeitraums Krankenhausaufenthalte wegen bakterieller Infektionen, hauptsächlich der Atemwege, der Harnwege und der Weichteile, und bei weiteren 10 (26 %) traten schwere Virusinfektionen auf (4 aufgrund des Zytomegalievirus, 1 herpetische Enzephalitis, verursacht durch das Herpes-simplex-Virus 2, 3 Fälle von Windpocken-Zoster, 1 Hepatitis-B-Infektion und 2 Hepatitis-C-Infektionen, von denen 1 eine Leberzirrhose als Komplikation hatte, die eine Lebertransplantation erforderte, die erfolgreich war).
Insgesamt hatten 38 % der Überlebenden irgendeine Art von Malignität, vor allem gutartige Hauttumore (60 %), gefolgt von Neoplasmen fester Organe (Zunge, Lunge und Leber), und nur 1 hatte Blutkrebs.
Nach 20 Jahren nach der Transplantation hatten die meisten (84 %) Patienten eine chronische Nierenerkrankung mit einer mittleren geschätzten glomerulären Filtrationsrate von 59 ml/min. Insgesamt 36 % hatten eine Niereninsuffizienz im Stadium 2, 48 % im Stadium 3 und 15 % im Stadium 4. Zum Zeitpunkt der Erstellung dieses Berichts war bei keinem der Patienten eine endgültige Nierenersatztherapie erforderlich. Kardiovaskuläre Risikofaktoren waren weit verbreitet: 94 % hatten Bluthochdruck, 87 % Hyperlipidämie und 15 % Diabetes mellitus.
Die Patienten unterzogen sich alle drei Jahre einer Koronarangiographie gemäß unserem lokalen Protokoll zur Erkennung von Allotransplantat-Vaskulopathie; diese wurde häufig von einem intravaskulären Ultraschall begleitet. Insgesamt 35 (89 %) Patienten wiesen einen gewissen Grad an Allotransplantat-Vaskulopathie auf, obwohl die meisten (72 %) keine signifikanten koronaren Läsionen aufwiesen. Von den Patienten mit einer intravaskulären Ultraschalluntersuchung wurden 27 % in die Stanford-Klasse II, 11 % in die Stanford-Klasse III und 58 % in die Stanford-Klasse IV eingestuft. Bisher mussten 3 dieser Patienten perkutan revaskularisiert werden (was in einem Fall misslang). Zwei von ihnen hatten eine systolische Transplantatdysfunktion mit einer linksventrikulären Auswurffraktion von 40 %.
Neun Patienten wiesen signifikante Arrhythmien auf. Bei einem von ihnen war eine Ablation wegen ventrikulärer Tachykardie erforderlich, und 8 (20 %) benötigten zu irgendeinem Zeitpunkt ihres klinischen Verlaufs eine Schrittmacherimplantation wegen symptomatischer Bradyarrhythmie.
Abbildung 3 zeigt die Prävalenz der wichtigsten Komplikationen in der Langzeitüberlebensgruppe.
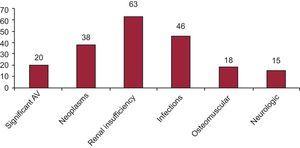
Komplikationen während der Nachbeobachtung 20 Jahre nach der Herztransplantation.
AV, Allograft-Vaskulopathie.
Was die Immunsuppression anbelangt, so waren bei den meisten Patienten eine oder mehrere Komponenten der ursprünglichen Dreifachtherapie abgesetzt worden, so dass 76 % zum Zeitpunkt der Studie mit zwei Medikamenten behandelt wurden. Die häufigste Kombination war Cyclosporin und Kortikosteroid (13 Patienten), gefolgt von Cyclosporin und Azathioprin (5 Patienten), Cyclosporin und Mycophenolatmofetil (3 Patienten), Cyclosporin plus Everolimus (2 Patienten) und Everolimus plus Prednison (3 Patienten). Ein Patient erhielt eine Kombination aus Tacrolimus und Mycophenolat und ein anderer Everolimus mit Mycophenolat.
Cyclosporin wurde in der Regel wegen Nierenfunktionsstörungen, Azathioprin wegen Blutbildanomalien (Leukozytopenie) und Kortikosteroide wegen wiederkehrender Infektionen oder Stoffwechselstörungen wie schwer einstellbarer Diabetes mellitus oder Osteoporose gewechselt. Patienten mit seltenen Infektionen oder bösartigen Erkrankungen mit erheblichen Auswirkungen wurden schließlich auf eine Monotherapie umgestellt.
DISKUSSION
Die in den letzten Jahrzehnten erzielten Fortschritte bei der Behandlung und Nachsorge von Patienten mit Herztransplantation haben zu verlängerten Überlebensraten geführt.4-6 Gegenwärtig liegen die 20-Jahres-Überlebensraten in den nationalen und internationalen Registern bei >20%, ähnlich wie die 26% in unserer Serie.5,6 Wie bei den internationalen Registern ist die in unserer Kurve beobachtete anfängliche Sterblichkeit aufgrund des relativen Gewichts der zu Beginn der Serie in den 1980er und frühen 1990er Jahren durchgeführten Eingriffe bei den derzeitigen Standards hoch, nimmt aber ab, wenn nur die jüngsten chirurgischen Patienten berücksichtigt werden. Dies wird nicht nur durch die Lernkurve beeinflusst, sondern auch durch Fortschritte bei der Immunsuppression, der Prophylaxe von Infektionskrankheiten und der Überwachung und Behandlung der verschiedenen Arten von Abstoßung.
Aus quantitativer Sicht wird die Sterblichkeit nach dem ersten Jahr stabiler und die Sterblichkeitsrate bleibt konstant. Die jährliche Sterblichkeit lag in unserer Serie bei 2,5 %, im spanischen Herztransplantationsregister bei 2,6 % und im Register der Internationalen Gesellschaft für Herz- und Lungentransplantation (ISHLT) bei 3,5 %.5,6 Im Vergleich dazu beträgt die Sterblichkeit der allgemeinen Bevölkerung zwischen 55 und 60 Jahren in Spanien etwa 0,5 %.7 Im Vergleich zu diesen Zahlen wiesen die Empfänger, die in unserer Serie 20 Jahre nach der Transplantation erreicht haben, eine Sterblichkeitsrate von 6 % pro Jahr der Nachbeobachtung auf; diese Zahl ist jedoch aufgrund der geringen Anzahl von Patienten und Todesfällen während der Nachbeobachtung mit Vorsicht zu betrachten.
Obwohl in den letzten Jahren mehrere Artikel über die langfristige Nachbeobachtung von Transplantationspatienten veröffentlicht wurden, hatten die meisten dieser Studien einen Nachbeobachtungszeitraum von den ersten 15 Jahren8-13 und nur wenige dauerten bis zu 20 Jahren.14,15 In verschiedenen Studien, insbesondere in denen, die in jüngerer Zeit veröffentlicht wurden, stimmten die Faktoren, die mit einer längeren Überlebenszeit assoziiert sind, mit denen überein, die in unserer Serie identifiziert wurden. Dazu gehörten ein niedriges Alter des Empfängers,11,13 ein niedrigerer Body-Mass-Index zum Zeitpunkt der Transplantation,11,12 eine nicht-ischämische Diagnose vor der Transplantation,11-13 und eine kürzere Ischämiezeit des Transplantats.11,12
Im Gegensatz dazu waren andere in diesen Serien identifizierte Faktoren wie ein niedriges Alter des Spenders,13 eine serologische Risikogruppe für eine Cytomegalie-Infektion,14 Rauchen,14 und eine Vorgeschichte von Diabetes mellitus,14 die sich als Prädiktoren erwiesen haben, in unserer Serie nicht mit einer Überlebenszeit von weniger als 1920>20 Jahren assoziiert. Zu den Gründen, die diese Diskrepanz in unserer Serie erklären könnten, gehört das Alter des Spenders, das in allen Fällen viel niedriger war, was der damaligen Praxis entsprach. Der geringe Prozentsatz von Patienten mit bekanntem Rauchen, Diabetes mellitus und einer serologischen Risikogruppe für Cytomegalievirus-Infektionen in unserer Serie verhinderte jedoch eine angemessene Bewertung ihres Einflusses in unserer Studie.
Eine Analyse der späten Todesursachen nach Herztransplantation zeigt, dass nach dem ersten Jahr Allograft-Vaskulopathie und Neoplasmen überwiegen. Bei Patienten, die das erste Jahrzehnt überleben, in dem die Allograft-Vaskulopathie häufiger vorkommt, scheint Krebs die Haupttodesursache zu sein. In großen Serien mit einer Nachbeobachtungszeit von 15 Jahren sind Malignome die häufigste Todesursache (35,8 %), gefolgt von Allograft-Vaskulopathie (24,7 %) und Infektionen durch andere Mikroorganismen als das Cytomegalovirus (8,6 %). Bei unseren Patienten gab es nur wenige Todesfälle. Allerdings wurden 20 Jahre nach der Transplantation dieselben Todesursachen mit leicht unterschiedlicher Prävalenz beobachtet; es überwogen Infektionen, gefolgt von Neoplasmen und in einem Fall Allotransplantatvaskulopathie.14
Der Verlauf dieser Patienten ist durch die üblichen Komplikationen gekennzeichnet, die mit der Transplantation und der chronischen Immunsuppression einhergehen, wie rezidivierende bakterielle und virale Infektionen, chronische Nierenerkrankungen, Bluthochdruck, Diabetes mellitus, Hyperlipidämie und Neoplasmen. In unserer Serie wiesen die meisten Patienten (84 %) 20 Jahre nach der Transplantation ein gewisses Maß an Nierenfunktionsstörungen auf, eine Zahl, die mit der vom ISHLT-Register nach 10 Jahren Nachbeobachtung gemeldeten Nierenerkrankungsrate (65 %) übereinzustimmen scheint; es ist sehr wahrscheinlich, dass eine Verlängerung der Nachbeobachtung bei diesen Patienten auf 20 Jahre Zahlen ergeben würde, die mit den unseren in hohem Maße übereinstimmen. Im ISHLT-Register erhielten 4 % der Patienten 10 Jahre nach der Transplantation eine Nierenersatztherapie. Keiner unserer 39 Patienten befand sich in einem Dialyseprogramm, obwohl 15 % eine Kreatinin-Clearance
mL/min aufwiesen, was bedeutet, dass einige von ihnen im Laufe der Zeit eine Ersatztherapie benötigen könnten. Ähnlich wie bei den internationalen Erfahrungen benötigten in der Kohorte der vor 1992 transplantierten Patienten unseres Krankenhauses, die innerhalb von 20 Jahren verstarben, 4 % eine Hämodialyse, bevor sie starben.
Was die Prävalenz kardiovaskulärer Risikofaktoren angeht, so liegen uns aus dem ISHLT-Register keine Daten vor, die einen Vergleich über 5 Jahre hinaus ermöglichen. Die Zahlen aus diesem Register scheinen jedoch mit unseren übereinzustimmen, da die meisten Patienten nach 5 Jahren bereits Bluthochdruck und Hyperlipidämie aufwiesen, ähnlich wie die Patienten in unserer Serie.
Unter den osteomuskulären Komplikationen ist die Osteoporose die häufigste und geht in vielen Fällen mit erheblichen Funktionseinschränkungen einher. Diese Häufigkeit ist wahrscheinlich auf die lange Exposition gegenüber Kortikosteroiden zurückzuführen und war in vielen Fällen der Grund für das Absetzen des Kortikosteroids.
Trotz all dieser Komplikationen scheint die Lebensqualität der Patienten in unserer Serie sehr akzeptabel zu sein, da 82 % der Patienten bei Aktivitäten des täglichen Lebens unabhängig waren. In internationalen Registern wurde dieser Parameter in ähnlicher Weise bewertet, aber die Daten werden nur für die ersten 5 Jahre der Nachbeobachtung angegeben, mit Zahlen für eine vollständige Autonomie von etwa 90 %. Dies ist das erste Mal, dass dieser Parameter nach mehr als zwei Jahrzehnten Immunsuppression bewertet wurde.
In Serien, die den frühen Verlauf der Transplantation bewerteten, wurde die akute Abstoßung als eine der Hauptursachen für die Sterblichkeit beschrieben. Im Laufe der Jahre wird sie jedoch seltener, und obwohl die meisten Patienten im Alter von 20 Jahren eine deutlich geringere Immunsuppression erhalten, gab es in unserer Serie praktisch keine Ereignisse, die mit einer akuten zellulären Abstoßung in Verbindung gebracht werden könnten. Wir können nicht ausschließen, dass diese privilegierte Untergruppe von Empfängern ein gewisses Maß an immunologischer Toleranz gegenüber ihren jeweiligen Transplantaten aufweist. Daher zogen wir es in unserem Fall vor, die immunsuppressive Belastung erheblich zu verringern.
Einschränkungen
Diese Studie hat mehrere Einschränkungen. Erstens handelt es sich um eine retrospektive Studie, die an einem einzigen Zentrum durchgeführt wurde, und daher können wir das Vorhandensein lokaler Faktoren nicht ausschließen, die die Ergebnisse und/oder die Nachsorge beeinflusst haben könnten. Die relativ geringe Anzahl von Patienten in der Gruppe der Überlebenden nach 20 Jahren nach der Transplantation ist zwar offensichtlich gerechtfertigt, doch sind die Schlussfolgerungen der statistischen Analyse mit Vorsicht zu betrachten.
Zweitens wurden die Daten zur Lebensqualität von dem Kardiologen, der die Nachuntersuchung in der Ambulanz durchführte, und nicht mit einem standardisierten Instrument wie einem validierten Fragebogen bewertet und erfasst.
ZUSAMMENFASSUNG
Ein Viertel aller Herztransplantationspatienten seit Beginn unserer Erfahrung erreichte ein Überleben >20 Jahre mit demselben Transplantat. Zu den Prädiktoren für dieses günstige Ergebnis gehörte das Alter des Empfängers
Neue Studien zur Identifizierung von Empfänger- und Spendermerkmalen, die das sehr langfristige Überleben in großen Serien vorhersagen, könnten zu einer besseren Zuteilung der wenigen derzeit verfügbaren Spender beitragen.
INTERESSENSKONFLIKTE
Es wurden keine erklärt.