La Encefalopatía Traumática Crónica (ETC) es una enfermedad neurodegenerativa distintiva asociada a la proteína tau. Se ha producido un aumento del diagnóstico de ETC en atletas, especialmente en jugadores de fútbol americano, así como en veteranos militares en situaciones de combate (1, 2). Aunque la ETC se ha reconocido públicamente hace relativamente poco tiempo, se describió por primera vez como el síndrome del «borracho» en un artículo clásico de Martland et al. (3). El informe se centraba en una serie de boxeadores que habían sufrido repetidos golpes en la cabeza a lo largo de sus carreras, y que presentaban tanto síntomas psiquiátricos como graves déficits de memoria y neurocognitivos, análogos a los de los pacientes con demencia típica (3). La nomenclatura de la enfermedad evolucionó a «demencia pugilística» (4), y finalmente a ETC en 1949 (5).
La ETC tiene una característica neuropatológica única, compuesta por la acumulación de tau fosforilada (p-tau) en los surcos y las regiones peri-vasculares, microgliosis y astrocitosis. Estos cambios patológicos conducen a una neurodegeneración progresiva y debilitante. En función del patrón de progresión patológica, la ETC se divide en cuatro estadios respectivos (Figura 1). En el estadio I de la ETC, el cerebro tiene una apariencia general normal, pero la p-tau se encuentra en un número limitado de lugares, a menudo en las cortezas laterales y frontales, así como cerca de pequeños vasos sanguíneos en la profundidad de los surcos. Puede haber un número escaso de ovillos neurofibrilares (NFT) y neuritas en el locus coeruleus. En el estadio II, pueden observarse anomalías macroscópicas localizadas. En las secciones anatómicas gruesas y en las neuroimágenes, se observa el agrandamiento de los ventrículos laterales, el cavum septum pellucidum con o sin fenestración, así como la palidez del locus coeruleus y la sustancia negra. Hay múltiples focos de p-tau en la profundidad de los surcos, y hay un patrón de propagación emergente. En el estadio III, la mayoría de las secciones patológicas gruesas muestran anomalías macroscópicas. Hay una pérdida de peso global del cerebro, atrofia leve del lóbulo frontal y del lóbulo temporal, y dilatación de los ventrículos. La mitad de los pacientes con ETC presentan anomalías septales, incluyendo el cavum septum pellucidum. La patología P-tau se extiende, afectando a las cortezas frontal, temporal, parietal e insular. En el estadio IV, la reducción del peso del cerebro es dramática, y se han descrito pesos cerebrales de 1.000 g (en comparación con los 1.300-1.400 g de los cerebros normales). Hay una profunda atrofia de los lóbulos frontal y temporal medial, así como del tálamo anterior. También hay atrofia de los tractos de materia blanca. La mayoría de los pacientes en el cuarto estadio presentan anomalías septales. La extensión de la p-tau afecta a la mayoría de las regiones, incluida la corteza calcarina (7, 8). También se observan anomalías en la proteína de unión al ADN TAR fosforilada de 43 kDa (TDP-43) en la mayoría de los pacientes con ETC. La patología parenquimatosa de la TDP-43 es también de naturaleza progresiva, similar al patrón anatómico de propagación de la p-tau. La inmunorreactividad de TDP-43 se encuentra en casi todos los casos de enfermedad en estadio IV (7).

Figura 1. Las imágenes anteriores son una representación de los cuatro estadios de la ETC de McKee.
El fenotipo clínico de la ETC aún no está claramente definido. En los siguientes párrafos se esbozan los intentos de caracterización de los síntomas de la ETC en los distintos estadios del proceso de la enfermedad (Tabla 1). Según la clasificación de McKee, en el estadio I, un paciente típico de ETC es asintomático, o puede quejarse de leves déficits de memoria a corto plazo y síntomas depresivos. Puede observarse una leve agresividad. En el estadio II, los síntomas anímicos y conductuales pueden incluir arrebatos de conducta y síntomas depresivos más graves. En el estadio III, los pacientes suelen presentar más déficits cognitivos, como pérdida de memoria, déficits de funcionamiento ejecutivo, disfunción visoespacial y apatía. En el estadio IV, los pacientes presentan déficits avanzados del lenguaje, síntomas psicóticos que incluyen paranoia, déficits motores y parkinsonismo.
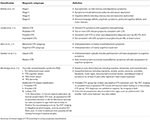
Tabla 1. Clasificaciones clínicas propuestas para la ETC.
Jordan et al. (10) fueron uno de los primeros en caracterizar clínicamente la enfermedad. Dividieron las presentaciones clínicas de la ETC en tres dominios: conductual/psiquiátrico, cognitivo y motor. El dominio conductual y psiquiátrico incluía la agresión, la depresión, la apatía, la impulsividad, los delirios, incluida la paranoia, y el suicidio. El ámbito cognitivo incluía la disminución de la atención y la concentración, los déficits de memoria, los déficits del funcionamiento ejecutivo, la disfunción visoespacial, los déficits del lenguaje y la demencia. Por último, las características motoras consistían en disartria, anomalías de la marcha, ataxia e incoordinación, espasticidad y características de parkinsonismo como temblores. Sobre la base de estas características clínicas, así como de la información neuropatológica existente, se definieron cuatro subtipos de diagnóstico, a saber, TCE «Definitivo», «Probable», «Posible» e «Improbable».
Stern et al. (11), y los informes de casos relacionados (14, 15), diferían en su descripción de un paciente típico de TCE, conceptualizando la presentación clínica en dos subtipos distintos. El primer subtipo mostraba principalmente cambios de comportamiento y del estado de ánimo, y el otro presentaba principalmente deterioro cognitivo. La gran mayoría del subtipo de estado de ánimo/comportamiento desarrolló déficits cognitivos a medida que la enfermedad progresaba. Sin embargo, relativamente pocos pacientes del grupo cognitivo mostraron alteraciones del estado de ánimo o del comportamiento durante el curso de su enfermedad. En el estudio de Stern et al. (11), los pacientes del grupo cognitivo tenían una probabilidad significativamente mayor de desarrollar demencia. También eran significativamente mayores en el momento del diagnóstico en comparación con los pacientes del grupo de humor/comportamiento. El subgrupo conductual de los pacientes con TCE puede parecerse a los pacientes que sufren de demencia frontotemporal variante conductual (bvFTD), lo que hace que el diagnóstico clínico sea más difícil. Sin embargo, las manifestaciones conductuales típicas de la bvFTD, como la apatía y la desinhibición, no suelen observarse en los pacientes con TCE (11, 16). Dada la heterogeneidad inherente a la bvFTD, así como la naturaleza tauopática similar de ambas enfermedades, distinguir la bvFTD y la ETC supone un reto diagnóstico.
De los síntomas conductuales de la ETC, la asociación entre el suicidio y la ETC sigue siendo un tema en estudio en la literatura. Estudios anteriores, como la serie de cinco atletas profesionales con un diagnóstico confirmado de ETC comunicada por Omalu et al. (17), habían sugerido una fuerte relación entre la ETC y el suicidio. Los autores sugirieron además que la etiología del comportamiento suicida/parasuicida en la población con ETC podría deberse en parte a la tauopatía en forma de ovillos neurofibrilares e hilos neuríticos en núcleos cerebrales límbicos estratégicos como el locus ceruleus. Maroon et al. (18), revisaron 153 casos patológicamente confirmados de ETC publicados entre 1954 y 2013. Informaron de que la prevalencia del suicidio en la población con TCE y en las muertes accidentales era del 11,7 y el 17,5%, significativamente más alta que los niveles de la población general del 1,5 y el 4,8%, respectivamente (18). Los defensores de la opinión contraria sugieren que los suicidios se han notificado sobre todo en las primeras etapas de la ETC, y la asociación entre la progresión de la enfermedad y el suicidio sigue sin estar clara en este momento (19).
En un metaanálisis de 158 estudios de casos realizado por Gardner et al. (12), los síntomas clínicos de la ETC se dividieron en síntomas «clásicos» frente a síntomas «modernos» de la ETC, para establecer una distinción entre una descripción más antigua de los casos de ETC centrada sobre todo en los boxeadores en comparación con una descripción clínica más evolucionada que también se aplica a los jugadores profesionales de fútbol americano. Mientras que los síntomas «clásicos» de la ETC solían incluir la disartria, las dificultades de movimiento y la posterior progresión hacia los déficits de memoria, el cuadro de la ETC «moderna» también incluía síntomas neuropsiquiátricos, como síntomas depresivos, paranoia, retraimiento y aislamiento social, compromiso del juicio y agresividad. Los déficits cognitivos, como el deterioro de la memoria, la disfunción ejecutiva, el lenguaje y los déficits en el procesamiento de la información, surgen más tarde en el curso del proceso de la enfermedad (12).
Dado que la definición de TCE depende principalmente de las características patológicas, existe un término clínico alternativo propuesto de síndrome de encefalopatía traumática (TES) por Montenigro et al. (13), que describe las secuelas clínicas de las LCT repetitivas. Los autores basaron esta clasificación en una revisión de 202 casos publicados. El TES es un diagnóstico más abarcador y puede subdividirse en cuatro subcategorías, incluyendo la variante conductual/anímica del TES, la variante cognitiva del TES, la variante mixta del TES y la demencia del TES. El diagnóstico de TES propuesto se basa en la existencia de cinco criterios generales, tres características clínicas básicas y nueve características de apoyo. Utilizando los biomarcadores existentes* (Tabla 1), se propusieron calificativos adicionales para el diagnóstico, que incluían «Probable», «Posible» y «Poco probable» ETC (9, 13). El diagnóstico de TES propuesto también contenía calificadores temporales e incluía «curso progresivo», «curso estable» y «curso desconocido/inconsistente». Si la presentación clínica también incluía signos motores como el parkinsonismo, también se añadía el modificador «con características motoras».
A medida que aumenta nuestra comprensión de la ETC, hay una serie de retos y críticas que deben abordarse. Una hipótesis como alternativa al fenómeno TCE, es una teoría de «reserva cognitiva» disminuida. Esta teoría afirma que los neurotraumatismos repetitivos conducen a una reducción de la reserva cognitiva y a la aceleración del desarrollo de un trastorno neurodegenerativo subyacente (20, 21). Si esta teoría fuera cierta, implicaría que la ETC y la EA se encuentran en el mismo espectro neuropatológico. Esta afirmación merece un análisis más profundo. Al igual que en la EA, las isoformas de Tau en la TCE también consisten en una mezcla de isoformas de tres repeticiones (3R) y de cuatro repeticiones (4R). Sin embargo, según un informe reciente de Falcon et al. (22), los filamentos de tau extraídos de los cerebros de pacientes con TCE también contienen una región única de ß-hélice con una cavidad hidrofóbica, que no está presente en los cerebros de pacientes con EA. La cavidad contiene un cofactor adicional que se cree que desempeña un papel funcional en la propagación de tau. Falcon et al. (22) sugieren que la localización de las inclusiones de tau en la proximidad de los vasos sanguíneos, sugiere que los cofactores necesarios para el ensamblaje de tau pueden cruzar la barrera hematoencefálica tras un traumatismo craneal. Los autores argumentan además que el hecho de que el traumatismo cerebral conduzca a la ETC sólo en un subgrupo de la población lesionada, podría estar relacionado con un mayor nivel de cofactores en los individuos más susceptibles. Estos cofactores podrían proporcionar una diana terapéutica para la prevención del ensamblaje de tau y el desarrollo de la ETC después de la lesión (22).
Una teoría alternativa propone que los síntomas psiquiátricos, como la depresión y la ira, que se registran en los pacientes con ETC son independientes del proceso de la enfermedad y se registran de forma cofundida. Los defensores de esta hipótesis han citado estudios anteriores como el comunicado por Weir et al. (23), en el que se preguntó a 1.063 ex jugadores de la NFL si habían experimentado ataques de ira. Se informó que el 30,7% de los jugadores de 30 a 49 años y el 29,3% de los jugadores de 50 años o más informaron de ataques de ira. Sin embargo, los autores también señalaron que las medidas de ira reportadas eran efectivamente más bajas que las reportadas para la población general de EE.UU., que era del 54,8% para los hombres entre 30 y 49 años, y del 47,2% para los hombres mayores de 50 años (23). Aunque los argumentos relativos a la comorbilidad de los síntomas psiquiátricos y las enfermedades neurodegenerativas, como la ETC, son difíciles de verificar sobre la base de los hallazgos de neuroimagen y neuropatológicos, se pueden aplicar argumentos similares a los síntomas psiquiátricos de cualquier enfermedad neurodegenerativa, como la EA, la enfermedad de bvFTD, la enfermedad de Parkinson (EP) o la esclerosis lateral amiotrófica (ELA).
Otra fuente importante de confusión diagnóstica es la delimitación clínica entre el CTE y el síndrome post-concusión prolongado (PCS), especialmente teniendo en cuenta los informes anteriores que indican que ~10-20% de los individuos que sufren conmociones cerebrales, experimentan síntomas prolongados. El Síndrome Postconmocional Crónico (SPC) se refiere a la persistencia de los síntomas del SPC que conducen a un deterioro del rendimiento funcional y, a menudo, deportivo, que dura más de un año. Los síntomas del SCP incluyen cefalea, mareos, deterioro de la atención, déficits de memoria y funcionamiento ejecutivo, depresión y síntomas de irritabilidad (10). King y Kirkwilliam acuñaron el término «PCS permanente» para referirse a aquellos con síntomas de PCS que persisten una media de 6,9 años después de la conmoción cerebral inicial. Además, informaron de que un número significativo de pacientes con SCP permanente (40-59%) también tenían condiciones neuropsiquiátricas premórbidas o postmórbidas como depresión, ansiedad, TEPT, y/o dolor (24). Como argumentan Jordan et al. (10), el SCP es clínicamente distinguible de la ETC, basándose en su relación temporal con el evento conmocionante agudo. Una historia temporal completa y precisa sigue siendo clave en la evaluación neurológica. Además, la cefalea es una característica central del CPCS pero no es comúnmente reportada en el CTE. Aunque es discutible, los pacientes de los estadios I y II de McKee podrían presentar cefaleas, lo que añade la complejidad de la posible superposición de TCE & CPCS (9). El diagnóstico del CPCS sigue siendo controvertido, ya que no está claro si es de naturaleza tauopática. Por lo tanto, las líneas divisorias del CPCS y de las características clínicas de los estadios I y II de McKee no están totalmente solidificadas.
No se han comunicado predisposiciones genéticas claras a la ETC. Sin embargo, el gen ApoE4, el factor de riesgo más conocido para la enfermedad de Alzheimer (25), se ha asociado con mayores déficits cognitivos y un período de recuperación más prolongado después de una lesión cerebral traumática (TBI) (11). Un estudio sobre un grupo de boxeadores ha informado de resultados más graves en individuos portadores de al menos un alelo ApoE4 (26). Por el contrario, ApoE3 podría conferir neuroprotección, incluso en presencia de una patología progresiva de TCE (15). Otro factor de protección propuesto que se asocia con una recuperación más favorable tras la LCT es la reserva cognitiva, medida por el CI premórbido y el volumen intracraneal total (27). Otros candidatos genéticos para su estudio incluyen el gen de la proteína tau asociada a los microtúbulos (MAPT), el gen de la progranulina (GRN) y el gen del marco de lectura abierta 72 del cromosoma nueve (C9ORF72) (11).
Se reconoce cada vez más el sinergismo patológico de la tauopatía y la neuroinflamación. Se cree que la secreción extracelular de tau hiperfosforilada activa la microglía y los astrocitos, lo que lleva a la producción de citoquinas proinflamatorias como la IL1ß y el TNFa, que a su vez conducen a la activación de tau quinasas como la p38 y la cdk5, y a una mayor fosforilación de tau. Este proceso crea un círculo vicioso perpetuo de tauopatía y neuroinflamación (28). Dada la sólida asociación entre las lesiones cerebrales traumáticas repetitivas y el riesgo de ETC (1), el tratamiento oportuno de la LCT podría disminuir el desarrollo de la ETC. La naturaleza proinflamatoria de la LCT ha sido reportada previamente (13), y los agentes antiinflamatorios como la minociclina con N-acetilcisteína, un potente antioxidante, administrados en ventanas de tiempo agudas a subagudas después de la LCT, ofrecen un régimen terapéutico prometedor (29, 30). El desarrollo de un protocolo sensible al tiempo, parecido al algoritmo de tratamiento para el accidente cerebrovascular isquémico, potencialmente mediría el resultado a largo plazo en la recuperación posterior a la LCT y la prevención del desarrollo de la posterior patología de la ETC (29).
Actualmente no hay medicamentos modificadores de la enfermedad para la ETC, lo que hace que la prevención sea la forma más eficaz de combatir esta debilitante enfermedad neurodegenerativa (31). Dada la frecuencia de las colisiones con la cabeza en los deportes de contacto como el fútbol americano, la prevención de los traumatismos craneoencefálicos requerirá un cambio cultural en la forma de enseñar y practicar este deporte. La formación en técnicas de práctica seguras, como el placaje y el golpeo seguros, al tiempo que se penalizan los golpes imprudentes, ofrecerá beneficios cuantificables. Otros cambios deben incluir la creación de un entorno de seguridad, en el que se anime a los jugadores a informar de los síntomas a los árbitros y entrenadores, así como a los médicos del equipo. Además, el establecimiento de un perfil neurocognitivo de referencia podría utilizarse como marcador clínico de referencia para seguir los cambios en la presentación neuropsiquiátrica de los jugadores. Corresponde a los médicos de los equipos retirar del campo a los jugadores que hayan sufrido incluso una LCT leve no complicada para su posterior evaluación (32).
Hay una serie de retos existentes relacionados con la ETC que hay que abordar. Aunque se ha informado de que la incidencia de las conmociones cerebrales relacionadas con el deporte oscila entre 1,6 y 3,8 millones, la incidencia y la prevalencia de la ETC siguen siendo en gran medida desconocidas (33). Una de las explicaciones de este desconocimiento se debe quizás al hecho de que los atletas expuestos a golpes subconcusionales acumulativos, que ejercen una fuerza suficiente para conferir daño neuronal pero que inicialmente no presentan síntomas clínicos manifiestos, no suelen ser evaluados ni diagnosticados a tiempo (34). Los estudios prospectivos a gran escala, como el seguimiento de atletas con múltiples LCT durante un periodo predefinido, contribuirían a nuestra comprensión del curso natural y la fenomenología de la enfermedad. La ETC está llegando cada vez más a la atención del público a través de los medios de comunicación. Se necesitan esfuerzos continuos para diagnosticar, evaluar y tratar esta devastadora enfermedad. El avance exponencial de las técnicas de neuroimagen y la comprensión de los mecanismos neuropatológicos de la enfermedad conducirán a un diagnóstico más temprano y a intervenciones terapéuticas oportunas.
Contribuciones del autor
El autor confirma ser el único colaborador de este trabajo y lo ha aprobado para su publicación.
Declaración de conflicto de intereses
El autor declara que la investigación se llevó a cabo en ausencia de cualquier relación comercial o financiera que pudiera interpretarse como un potencial conflicto de intereses.
Agradecimientos
El autor agradece el gran apoyo, la orientación y la tutoría del Dr. Stephen Strittmatter.
1. McKee AC, Cantu RC, Nowinski CJ, Hedley-Whyte ET, Gavett BE, Budson AE, et al. Encefalopatía traumática crónica en atletas: tauopatía progresiva después de una lesión craneal repetitiva. J Neuropathol Exp Neurol. (2009) 68:709-35. doi: 10.1097/NEN.0b013e3181a9d503
PubMed Abstract | CrossRef Full Text | Google Scholar
2. Goldstein LE, Fisher AM, Tagge CA, Zhang XL, Velisek L, Sullivan JA, et al. Encefalopatía traumática crónica en veteranos militares expuestos a explosiones y un modelo de ratón de neurotrauma por explosión. Sci Transl Med. (2012) 4:134ra60. doi: 10.1126/scitranslmed.3003716
PubMed Abstract | CrossRef Full Text | Google Scholar
3. Martland H. Dementia pugilistica. JAMA. (1928) 91:364-65. doi: 10.1001/jama.1928.02700150029009
CrossRef Full Text | Google Scholar
4. Millspaugh J. Dementia pugilistica. US Naval Med Bull. (1937) 35:303.
Google Scholar
5. Critchley M. Hommage a Clovis Vincent. París: Maloine (1949).
Google Scholar
6. Mez J, Daneshvar DH, Kiernan PT, Abdolmohammadi B, Alvarez VE, Huber BR, et al. Evaluación clinicopatológica de la encefalopatía traumática crónica en jugadores de fútbol americano. JAMA. (2017) 318:360-70. doi: 10.1001/jama.2017.8334
PubMed Abstract | CrossRef Full Text | Google Scholar
7. McKee AC, Stein TD, Kiernan PT, Alvarez VE. La neuropatología de la encefalopatía traumática crónica. Brain Pathol. (2015) 25:350-64. doi: 10.1111/bpa.12248
PubMed Abstract | CrossRef Full Text | Google Scholar
8. McKee AC, Cairns NJ, Dickson DW, Folkerth RD, Keene CD, Litvan I, et al. The first NINDS/NIBIB consensus meeting to define neuropathological criteria for the diagnosis of chronic traumatic encephalopathy. Acta Neuropathol. (2016) 131:75-86. doi: 10.1007/s00401-015-1515-z
PubMed Abstract | CrossRef Full Text | Google Scholar
9. McKee AC, Stern RA, Nowinski CJ, Stein TD, Alvarez VE, Daneshvar DH, et al. The spectrum of disease in chronic traumatic encephalopathy. Brain. (2013) 136:43-64. doi: 10.1093/brain/aws307
PubMed Abstract | CrossRef Full Text | Google Scholar
10. Jordan BD. El espectro clínico de la lesión cerebral traumática relacionada con el deporte. Nat Rev Neurol. (2013) 9:222-30. doi: 10.1038/nrneurol.2013.33
PubMed Abstract | CrossRef Full Text | Google Scholar
11. Stern RA, Daneshvar DH, Baugh CM, Seichepine DR, Montenigro PH, Riley DO, et al. Presentación clínica de la encefalopatía traumática crónica. Neurology. (2013) 81:1122-9. doi: 10.1212/WNL.0b013e3182a55f7f
PubMed Abstract | CrossRef Full Text | Google Scholar
12. Gardner A, Iverson GL, McCrory P. Chronic traumatic encephalopathy in sport: a systematic review. Br J Sports Med. (2014) 48:84-90. doi: 10.1136/bjsports-2013-092646
PubMed Abstract | CrossRef Full Text | Google Scholar
13. Montenigro PH, Baugh CM, Daneshvar DH, Mez J, Budson AE, Au R, et al. Subtipos clínicos de encefalopatía traumática crónica: revisión de la literatura y propuesta de criterios de diagnóstico de investigación para el síndrome de encefalopatía traumática. Alzheim Res Ther. (2014) 6:68. doi: 10.1186/s13195-014-0068-z
PubMed Abstract | CrossRef Full Text | Google Scholar
14. Mawdsley C, Ferguson F. Neurological disease in boxers. Lancet. (1963) 282:795-801. doi: 10.1016/S0140-6736(63)90498-7
CrossRef Full Text | Google Scholar
15. Omalu BI, DeKosky ST, Minster RL, Kamboh MI, Hamilton RL, Wecht CH. Encefalopatía traumática crónica en un jugador de la National Football League. Neurosurgery. (2005) 57:128-34. doi: 10.1227/01.NEU.0000163407.92769.ED
PubMed Abstract | CrossRef Full Text | Google Scholar
16. Rascovsky K, Hodges JR, Knopman D, Mendez MF, Kramer JH, Neuhaus J, et al. Sensibilidad de los criterios diagnósticos revisados para la variante conductual de la demencia frontotemporal. Brain. (2011) 134:2456-77. doi: 10.1093/brain/awr179
PubMed Abstract | CrossRef Full Text | Google Scholar
17. Omalu BI, Bailes J, Hammers JL, Fitzsimmons RP. Encefalopatía traumática crónica, suicidios y parasuicidios en atletas profesionales estadounidenses: el papel del patólogo forense. Am J Forensic Med Pathol. (2010) 31:130-2. doi: 10.1097/PAF.0b013e3181ca7f35
PubMed Abstract | CrossRef Full Text | Google Scholar
18. Maroon JC, Winkelman R, Bost J, Amos A, Mathyssek C, Miele V. Encefalopatía traumática crónica en los deportes de contacto: una revisión sistemática de todos los casos patológicos reportados. PLoS ONE. (2015) 10:e0117338. doi: 10.1371/journal.pone.0117338
CrossRef Full Text | Google Scholar
19. Iverson GL. Encefalopatía traumática crónica y riesgo de suicidio en ex atletas. Br J Sports Med. (2014) 48:162-4. doi: 10.1136/bjsports-2013-092935
PubMed Abstract | CrossRef Full Text | Google Scholar
20. Iverson GL, Gardner AJ, McCrory P, Zafonte R, Castellani RJ.Iverson A critical review of chronic traumatic encephalopathy. Neurosci Biobehav Rev. (2015) 56:276-93. doi: 10.1016/j.neubiorev.2015.05.008
CrossRef Full Text | Google Scholar
21. Randolph C. La encefalopatía traumática crónica no es una enfermedad real. Arch Clin Neuropsychol. (2018) 33:644-8. doi: 10.1093/arclin/acy063
CrossRef Full Text | Google Scholar
22. Falcon B, Zivanov J, Zhang W, Murzin AG, Garringer HJ, Vidal R, et al. Novel tau filament fold in chronic traumatic encephalopathy encloses hydrophobic molecules. Nature. (2019) 568:420-3. doi: 10.1038/s41586-019-1026-5
PubMed Abstract | CrossRef Full Text | Google Scholar
23. Weir DR, Jackson JS, Sonnega A, et al. National Football League Player Care Foundation Study of Retired NFL Players. Ann Arbor: University of Michigan Institute for Social Research (2009).
Google Scholar
24. King NS, Kirwilliam S. Permanent post-concussion symptoms after mild head injury. Brain Inj. (2011) 25:462-70. doi: 10.3109/02699052.2011.558042
PubMed Abstract | CrossRef Full Text | Google Scholar
25. Ward A, Crean S, Mercaldi CJ, Collins JM, Boyd D, Cook MN, et al. Prevalencia del genotipo de la apolipoproteína E4 y de los homocigotos (APOE e4/4) entre los pacientes diagnosticados con la enfermedad de Alzheimer: una revisión sistemática y meta-análisis. Neuroepidemiología. (2012) 38:1-17. doi: 10.1159/000334607
PubMed Abstract | CrossRef Full Text | Google Scholar
26. Jordan BD, Relkin NR, Ravdin LD, Jacobs AR, Bennett A, Gandy S. Apolipoprotein Eε4 associated with chronic traumatic brain injury in boxing. (1997) 278:136-40. doi: 10.1001/jama.278.2.136
CrossRef Full Text | Google Scholar
27. Stern Y. Stern Y. Reserva cognitiva en el envejecimiento y la enfermedad de Alzheimer. Lancet Neurol. (2012) 11:1006-12. doi: 10.1016/S1474-4422(12)70191-6
PubMed Abstract | CrossRef Full Text | Google Scholar
28. Laurent CL, Buée L, Blum D. Tau y neuroinflamación: ¿Qué impacto para la enfermedad de Alzheimer y las taupatías? Biomed J. (2018) 41:21-33. doi: 10.1016/j.bj.2018.01.003
PubMed Abstract | CrossRef Full Text | Google Scholar
29. Sangobowale MA, Grin’kina NM, Whitney K, Nikulina E, St., Laurent-Ariot K, Ho JS, et al. La minociclina más la N-acetilcisteína reducen los déficits conductuales y mejoran la histología con una ventana de tiempo clínicamente útil. J Neurotrauma. (2018) 35:907-17. doi: 10.1089/neu.2017.5348
CrossRef Full Text | Google Scholar
30. Haber M, James J, Kim J, Sangobowale M, Irizarry R, Ho J, et al. La minociclina más la N-acteilcisteína induce la remielinización, protege sinérgicamente los oligodendrocitos y modifica la neuroinflamación en un modelo de rata de lesión cerebral traumática leve. J Cereb Blood Flow Metab. (2018) 38:1312-6. doi: 10.1177/0271678X17718106
PubMed Abstract | CrossRef Full Text | Google Scholar
31. Livingston G, Sommerlad A, Orgeta V, Costafreda SG, Huntley J, Ames D, et al. Prevención, intervención y atención de la demencia. Lancet. (2017) 390: 2673-734. doi: 10.1016/S0140-6736(17)31363-6
PubMed Abstract | CrossRef Full Text | Google Scholar
32. Saulle M, Greenwald BD. Encefalopatía traumática crónica: una revisión. Rehabil Res Pract. (2012). 2012: 816069. doi: 10.1155/2012/816069
PubMed Abstract | CrossRef Full Text | Google Scholar
33. Langlois JA, Rutland-Brown W, Wald MM. La epidemiología y el impacto de la lesión cerebral traumática. J Head Trauma Rehabil. (2006) 21:375-8. doi: 10.1097/00001199-200609000-00001
PubMed Abstract | CrossRef Full Text | Google Scholar
34. Martini D, Eckner J, Kutcher J, Broglio SP. Subconcussive head impact biomechanics: comparing differing offensive schemes. Med Sci Sports Exerc. (2013) 45:755-61. doi: 10.1249/MSS.0b013e3182798758
PubMed Abstract | CrossRef Full Text | Google Scholar