Az azbeszt típusai, tulajdonságai és felhasználása
Az azbesztet 2 nagy alcsoportra osztják: amfibolokra és szerpentinekre, amelyek mindegyike külön fizikai és kémiai tulajdonságokkal rendelkezik. A szerpentinszálakat elektronmikroszkópián görbült alakjuk jellemzi, és a krizotil vagy fehér azbeszt ennek az alcsoportnak az egyetlen tagja. A többi forma az amfibolok, amelyek különböző hosszúságú, általában 5μm-nél kisebb, egyenes, merev szálakból állnak.1
Az azbesztre jellemző a magas hőmérsékletekkel és vegyszerekkel szembeni ellenálló képessége, valamint a nagy szakítószilárdsága. Több mint 3000 különböző alkalmazásban használják számos ipari ágazatban, sőt más, széles körben elterjedt termékekben is, például játékokban, kenyérpirítókban, szárítókban, dohányzóeszközökben stb. Az azbeszt különböző formákban fordul elő: a) laza töltelék, b) lapok vagy lemezek, c) fonalba fonva vagy szövetbe szőve, d) szálcement, és e) habarcs összetevőjeként. Ezek a széles skálán mozgó formák gyakran megnehezítik az azbeszt, mint a munkavállalók által használt anyag azonosítását a foglalkoztatási előzmények rögzítésekor. 2002-ben lépett hatályba az 1999/77-es közösségi irányelv, amely betiltotta az azbeszt minden típusának használatát az Európai Unióban.2 Az azbesztnek való foglalkozási expozíció ma is kockázatot jelent az olyan szerkezetek bontásában, karbantartásában, javításában és szállításában részt vevő munkavállalók számára, amelyekben korábban azbesztet használtak. Spanyolországban a 396/2006-os királyi rendelet3 rögzíti az összes szükséges rendelkezést ezen munkavállalók egészségének védelmére.
Az azbeszttel kapcsolatos rosszindulatú és nem rosszindulatú betegségek és azok patogenezise (ezekben az ajánlásokban a jóindulatú szót használjuk a nem rosszindulatú helyett) az online elérhető kiegészítő anyagban található.
Diagnosztikai vizsgálatok az azbeszttel kapcsolatos betegségek értékeléséhezMunkahelyi előzmények
A teljes munkahelyi előzményeket össze kell gyűjteni (következetes ajánlás, magas minőségű bizonyíték). A beteget meg kell kérdezni a munkaviszonyáról, szakmai kategóriájáról, a védelem mértékéről, az expozíció mértékéről és a munkahelyi orvosi vizsgálatokról a munkában töltött idő alatt.
Ha ismert azbesztnek való kitettség, a következő adatokat is be kell gyűjteni:
- –
az első expozíció éve, az expozíció időtartama és vége
- –
Az expozíció típusa: foglalkozási, azbeszttel való közvetlen munkavégzésből; háztartási, épületszigetelésből vagy más szennyező anyagokból vagy munkaruha mosásból; környezeti, azbeszt közterületeken való használatából, épületek bontásából vagy szennyező gyárak közelségéből.
- –
Intenzitás. Intenzív expozíciónak minősül a 6 hónapnál hosszabb ideig tartó közvetlen érintkezés (napi 8 óra, heti 40 óra) vagy a belélegzett levegőben lévő azbesztszálak magas koncentrációja (1984. október 31-i miniszteri rendelet. Állami Közlöny (BOE) 1984. november 7.). Az expozíció kockázata a forrástól számított 300-2200 m sugarú körön belüli területre terjed ki a széliránytól függően, és a foglalkozási expozíció általában 6 hónapos munkavégzés után jelentős4 (következetes ajánlás, nagyon alacsony minőségű bizonyíték).
- –
A felhasznált azbeszt típusa. Szakmától függően.
- –
Kísérő dohányzási index.
Képalkotó vizsgálatokStandard mellkasröntgenfelvétel és komputertomográfia
A mellkasröntgenfelvétel (Rx) az azbeszttel kapcsolatos betegségek azonosításának alapvető eszköze (következetes ajánlás, közepes minőségű bizonyíték).
A Nemzetközi Munkaügyi Hivatal (ILO) mellkasi Rx osztályozása hasznos a mellkasban megfigyelhető radiográfiás eltérések szisztematikus leírására és rögzítésére, nemcsak az azbesztózisban, hanem a pneumoconiosis bármely típusában. A legújabb kiadás a mellhártyavastagság osztályozásának kritériumait is felülvizsgálja.5 Ezek a kritériumok tehát hasznosak a radiológiai eltérések leírására, bár nem előfeltételei a diagnózis felállításának.
A komputertomográfia (CT) érzékenyebb diagnosztikai eszköz (1. táblázat).
A pleuropulmonális azbeszttel összefüggő betegségek radiológiai jellemzői.
| Asbestosis | Rendszeres retikuláris opacitások túlnyomórészt a bázisokban. Parenchymás sávok. Méhsejtes mintázat |
|---|---|
| Pleurális plakkok | Hosszú, sűrű vagy lineáris elváltozások a rekeszes mellhártyában, a frenikokosztális sinusokat és csúcsokat tiszteletben tartva. Leggyakrabban kétoldali. Lehet meszes |
| Diffúz pleurális megvastagodás | A mellkasfal legalább egynegyedére kiterjedő megnövekedett pleurális szélesség. Leggyakrabban egyoldali, a hátsó mellhártyát a bázisokon érinti. Lehet meszesedés. Társulhat parenchymás sávokkal és kerekded atelektázissal |
| Benignus pleuralis folyadékgyülem | Egyoldalú, túlnyomórészt baloldali, kis vagy közepes mennyiségű. Röntgenológiai szempontból nem különböztethető meg a folyadékgyülem más okaitól |
| Kerekes atelectasis | A mellhártya alapjának kerek homályossága az erek és a szomszédos hörgők görbülésével (comet tail jel). Egyoldalú, túlnyomórészt az alsó lebenyekben |
| Pleuralis mesothelioma | Diffúz csomós pleuralis megvastagodás, amely a mediastinalis pleurát érinti, mellhártyagyulladással és térfogatvesztéssel jár az érintett lebenyekben. hemithorax |
| Tüdőrák | Más esetektől megkülönböztethető |
Pozitronemissziós tomográfia (PET) és CT-vel kombinált PET (PET-CT)
Bénard6 bizonyította e technika hasznosságát a jóindulatú pleurális elváltozások és a pleurális mesothelioma megkülönböztetésében, köszönhetően magas érzékenységének, specificitásának és diagnosztikai pontosságának, valamint magas pozitív prediktív értékének, és különösen magas negatív prediktív értékének (92%; 75%; 89%; 94.3% és 92%). Későbbi vizsgálatok megerősítették ezeket az eredményeket.7 A kettős PET szintén hasznos a diagnosztikai folyamatban (az SUV-index a késői fázisban növekszik a korai fázishoz képest mesotheliomában, és csökken a jóindulatú elváltozásokban). Hasonló értékeket kapunk a PET-CT-nél is. Az SUV-érték a különböző vizsgálatok között változik. Ha nagy a mezotelióma klinikai gyanúja, vagy ha a PET vagy PET-CT pozitív, a diagnózist lehetőleg műtéti úton nyert pleurális szövetbiopszia patológiai vizsgálatával kell megerősíteni (következetes ajánlás, magas minőségű bizonyíték).
A PET-CT hasznos képalkotó eljárás a mezotelióma stádiumbeosztásában és a tüdőparenchima elváltozásainak vizsgálatában is, mivel a tüdőrákkal ellentétben a kerekded atelektázisban nincs radiotracerfelvétel. A pozitív eredmény szövettani megerősítést igényel.8
Mágneses rezonancia és egyéb képalkotó eljárások
A mágneses rezonancia képalkotás (MRI) szerepe az azbeszttel kapcsolatos betegségekben nagyon korlátozott.
A morfológiai változások és a jelintenzitás alapján segíthet a rosszindulatú mellhártyadaganatok és a jóindulatú elváltozások megkülönböztetésében.9 Kerekded atelektázisban az MRI megmutatja az elváltozásba behajló zsigeri pleurát (konzisztens ajánlás, közepes minőségű bizonyíték).
Az extrapleurális zsírt is tisztábban definiálja, és pontosabb a mellkasfal és a rekeszizom inváziójának megállapításában a mesothelioma stádiumbeosztásában, bár nem hasznos a szubdiafragmatikus invázió kimutatására.10
A pleurális ultrahangvizsgálat hasznos a pleurális folyadékgyülem és a perifériás tömegek vizsgálatában, mint képalkotó eszköz az olyan eljárások irányításához, mint a torakocentézis, pleurális biopszia stb. Nem állnak rendelkezésre olyan tanulmányok, amelyek alátámasztanák alkalmazását más azbeszttel kapcsolatos betegségekben (következetes ajánlás, magas minőségű bizonyíték).
Tüdőfunkciós vizsgálatok
A tüdőfunkciós vizsgálatok kötelezőek az azbeszttel kapcsolatos betegségek diagnosztikájában és nyomon követésében. Az egészségügyi felügyelet keretében alkalmazva hozzájárul az expozíciónak kitett személyek korai diagnosztizálásához, és nélkülözhetetlen a beteg munkaképességének értékeléséhez (konzisztens ajánlás, magas minőségű bizonyíték).
A szpirometria a kiindulási eljárás; az 1 másodperc alatt végzett erőltetett kilégzési térfogat (FEV1), az erőltetett vitális kapacitás (FVC) és a FEV1/FVC az obstruktív légzési rendellenességek kimutatására és számszerűsítésére, valamint a restriktív rendellenességre való figyelmeztetésre használható. A tüdőtérfogat mérése kötelező a szűkítő légzési rendellenesség diagnosztizálásához. A diffúziós kapacitás (DLCO) mérése érzékeny vizsgálat, de nem elég specifikus az interstitialis tüdőbetegség kimutatásában, és nagyobb a variációs együtthatója, mint a spirometriának.11 Azbesztózisban a jellemző funkcionális változás a restriktív ventilációs mintázat (csökkent teljes tüdőkapacitás), és általában a DLCO is csökken, mindkettő a tüdőparenchima fibrózisa következtében. A csökkent diffúziós kapacitás a korai stádiumú azbesztózis egyik legérzékenyebb tesztje, bár a specificitás alacsony. A viszcerális pleura diffúz megvastagodása intersticiális érintettség nélkül is okozhat restriktív ventilációs defektust.12 Sok vita után a pleurális plakkokat nem tekintették felelősnek a tüdőfunkció változásaiért, amelyek, ha előfordulnak, más egyidejű okokra vezethetők vissza, mint például az intersticiális érintettség kialakulása vagy a dohányzás.13
Mineralógiai analízis
A légúti mintákban optikai mikroszkópiával kimutatható azbeszt az azbeszttestek (AB), más néven ferruginos testek formájában, amelyek a rostok makrofágokon belüli fehérjeanyaggal való bevonódása után keletkeznek. Az AB megfigyelése a standard patológiai mintákban rutinszerű szövettani festéssel (hematoxilin-eozin) nagyon specifikus, de az érzékenység nagyon alacsony. Emiatt a minták specifikus feldolgozására van szükség a tüdő azbeszttartalmának értékeléséhez a tüdőszövetben vagy a bronchoalveoláris lavage-ban történő AB-számlálással14 (következetes ajánlás, magas minőségű bizonyíték). Legalább 0,5 g súlyú tüdőszövetmintákra van szükség, amelyeket nátrium-hipokloritban kell feltárni, szűrni és mosni. Az AB mennyiségi meghatározása 400×-os optikai mikroszkóp segítségével történik. A szükséges minták mérete azt jelenti, hogy azokat általában lobektómiából, pneumonektómiából vagy boncolási mintákból nyerik. A tüdőbiopsziában vagy bronchoalveoláris lavage-ban mért 1000AB/g-nál nagyobb értékek a száraz tüdőszövetben vagy 1 AB per milliliter bronchoalveoláris lavage-ban expozíciót jeleznek. Az azbesztszálak kimutatásához elektronmikroszkóp szükséges. Ha a cél a szál kémiai összetételének azonosítása a szál típusának meghatározása érdekében, különböző mintaelemzési módszerek állnak rendelkezésre, beleértve az energiadiszperzív röntgenspektroszkópiát. Ezekhez az eljárásokhoz jól felszerelt laboratóriumra és képzett személyzetre van szükség, és minden laboratóriumnak a helyi lakosságnak megfelelő referenciaértékeket kell megállapítania. Az első lépés, amely e technika laboratóriumi validálásához szükséges, a szabványosítás, mivel a különböző országok csoportjai között jelentős különbségeket találtak. Spanyolországban nemrégiben publikálták a tüdő AB referenciaértékeit a nem exponált populációban.15 A kapott értékek alapján megerősítést nyert, hogy a mi környezetünkben az 1000 AB nemzetközi küszöbérték megfelelő a potenciálisan betegséget okozó értékek osztályozására.
Biomarkerek
A rosszindulatú pleurális mezothelioma számos vér- és pleurális folyadékmarkerét vizsgálták, mint például a hialuronsav, a karcinoembrió antigén vagy a CA 125, de egyik sem bizonyult hasznosnak. Az oszteopontint a rosszindulatú pleurális mezotelióma termeli, és szérumszintje közvetlenül összefügg az expozíció éveivel és az elváltozások intenzitásával. A specifitás hiánya korlátozza e marker diagnosztikai hasznosságát.
A szolubilis mesothelin hátránya, hogy a szarkomatózus altípusban nem fejeződik ki. A szérumban és a pleurális folyadékban mért szintek nagyon szorosan korrelálnak. Egy nemrégiben készült metaanalízis, amely a szolubilis mezotelin hatékonyságát vizsgálta a malignus pleurális mesothelioma diagnózisában, arra a következtetésre jutott, hogy a plazmában 2ng/ml-es határérték esetén a görbe alatti terület 0,77 (95% CI: 0,73-0,81), 95%-os specificitással, de nagyon alacsony, 32%-os szenzitivitással.16 Tekintettel e marker magas specificitására, a pozitív értékek a kockázati populációkban a beteg alaposabb vizsgálatát igénylik. Alacsony specificitása azonban azt jelenti, hogy a negatív eredmény nem zárja ki a diagnózist. Így a szolubilis mezotelin szisztematikus meghatározása a veszélyeztetett populációban nem ajánlott a korai diagnózis módszereként (konzisztens ajánlás, magas minőségű bizonyíték).
A gliomasejtekben leírt új biomarker, a fibulin-3 részt vesz a tumor inváziójában és növekedésében. A rosszindulatú pleurális mesotheliomában végzett vizsgálatok kimutatták, hogy a fibulin-3 szintje a plazmában 96%-os érzékenységgel és 95%-os specificitással rendelkezik, és ha a pleurális folyadékban is megtalálható, az érzékenység 84% és a specificitás 93%. Az oldható mezotelinnel ellentétben a szérumban és a pleurális folyadékban mért szintek között nincs összefüggés. A fibulin-3 szintje a plazmában segíthet megkülönböztetni az azbesztnek kitett egyéneket a rosszindulatú pleurális mesotheliomában szenvedő betegektől, és az utóbbi csoportban a szintek összefüggésben vannak a prognózissal. Az oldható mezotelin azonban diagnosztikai markerként jobbnak bizonyult a fibulin-3-nál.17 Annak ellenére, hogy alacsony az érzékenysége, ami miatt kevésbé hasznos az expozíciónak kitett lakosság szűrésének módszereként, az oldható mezotelin még mindig a leghatékonyabb biomarker a mezotelióma diagnosztizálásában (következetes ajánlás, alacsony minőségű bizonyíték).
Szabályozás és az azbeszt specifikus egészségügyi felügyeleti protokoll
A jelenlegi jogi keret az 1299/2006 RD-en alapul (kiegészítő anyag, online elérhető, I. melléklet). Ebben a RD-ben frissítették a foglalkozási megbetegedések osztályozását, és megadták a foglalkozási megbetegedést okozó tevékenységek listáját. Az azbeszttel kapcsolatos betegségeket a II. melléklet (kiegészítő anyag, online elérhető) sorolja fel, amely nemrégiben kibővült a gégerákkal.18 A foglalkozási megbetegedések hat csoportját határozzák meg. Az azbesztnek való kitettség a 4. csoportban (nem daganatos betegségek) és a 6. csoportban (daganatos betegségek) szerepel.
A törvény továbbá kötelezővé teszi, hogy a Nemzeti Egészségügyi Rendszer bármely orvosa jelentsen minden olyan betegséget, amelyet az ezen anyagok valamelyikének való foglalkozási expozíció okoz, mint foglalkozási megbetegedés gyanúját. Erre a célra egy szabványos bejelentési űrlap áll rendelkezésre, amelyet az irányító szerv, általában a Spanyol Nemzeti Társadalombiztosítási Intézet értékel, és vagy elfogadja, vagy elutasítja. Ez a nyilatkozat fontos a későbbi peres eljárások szempontjából, és meghatározza az elévülési időt, amely általában az elutasítástól számított 1 év.
A törvény a vállalatok tájékoztatását is megköveteli, ami ahhoz vezetett, hogy minden autonóm közösség listát állított össze azokról a vállalatokról, amelyeknél azbesztet használtak.
A RD hatályba lépése óta csak 1 rendelet jelent meg ezzel a kérdéssel kapcsolatban: RD 843/2011, amely a munkahelyi kockázatmegelőzési szolgáltatásokat szabályozza.
Ez alapján az autonóm közösségek programokat hoztak létre a munkahelyi kockázatmegelőzésre és az azbesztnek kitett személyek megsegítésére.
A specifikus egészségügyi felügyeleti protokoll alkalmazása: Első látogatás és látogatási időközök. Az EROM-csoport ajánlásai
A 2006. március 31-én kelt RD 396/2006 16. cikke, amely meghatározza az azbesztnek való kitettség kockázatával járó munkahelyekre alkalmazandó egészségügyi és biztonsági minimumszabályokat, kimondja, hogy “figyelembe véve az azbesztnek való kitettség kóros megnyilvánulásainak hosszú látenciaidejét, minden olyan munkavállaló, aki korábban azbesztnek volt kitéve, és megszünteti munkaviszonyát azzal a vállalattal, ahol az expozíciós helyzet kialakult, akár nyugdíjba vonulás, vállalatváltás vagy bármely más ok miatt, továbbra is részt vesz a megelőző orvosi vizsgálatokon, a Nemzeti Egészségügyi Rendszer által a légzésfunkciók vizsgálatára alkalmas eszközökkel felszerelt légzésgyógyászati osztályokon vagy más, az azbeszttel kapcsolatos betegségekkel foglalkozó osztályokon végzett rendszeres vizsgálatok révén”.
Spanyolországban, más országokhoz hasonlóan, az azbesztnek kitett munkavállalók számára szűrési és felügyeleti program áll rendelkezésre. Ezek olyan orvosszakmai programok, amelyek rendkívül fontosak a különböző betegségek azonosításában és diagnosztizálásában, de kevés tudományos bizonyíték van arra, hogy ez hatékony stratégia lenne e betegségek lefolyásának javítására.
Ezekre tekintettel a SEPAR EROM csoport azt ajánlja, hogy az első és az egymást követő vizitek során elvégzett vizsgálatok és a vizitek gyakorisága a következő legyen:
1) A lehetséges azbeszt expozícióval kapcsolatos anamnézissel konzultáló beteg első vizitje:
- –
Munkahelyi anamnézis: a fentiek szerint.
- –
Tüdőzési anamnézis: ha aktív dohányos, dohányzásellenes tanácsadás vagy kezelés (következetes ajánlás, magas evidenciaminőség).
- –
Kórelőzmény és anamnézis: a beteget különösen a légúti tünetekről (nehézlégzés, köhögés és köptetés, mellkasi fájdalom, hemoptysis) és aszténiáról, anorexiáról és fogyásról kérdezzük.
- –
Fizikális vizsgálat: értékelje a recsegés és a körömtörés jelenlétét.
- –
Kiegészítő vizsgálatok:
- –
Chest Rx.
- –
Teljes tüdőfunkciós vizsgálat erőltetett spirometriával, tüdőtérfogattal és DLCO-val egy funkcionális vizsgálatokra felszerelt laboratóriumban, a SEPAR ajánlásait követve.
Ha az expozíció valószínűsége nulla vagy nem egyértelmű a beteg foglalkoztatási előzményei alapján (a munkája nem szerepel az azbesztnek való kitettség kockázatával járó tevékenységek listáján http://www.msssi.gob.es/ciudadanos/saludAmbLaboral/docs/ProtoVigiAmianto1.pdf) és a vizsgálati eredmények normálisak, a követés ezen a ponton befejeződik.
HRCT-t kell végezni, ha a mellkasi Rx-en változásokat észlelnek, a tüdőfunkciós vizsgálatok kórosak, vagy ha klinikai/funkcionális eltérést észlelnek (következetes ajánlások, alacsony minőségű bizonyíték).
Míg igaz, hogy a CT érzékenyebb, mint a mellkasi Rx a nem meszesedett pleurális plakkok diagnózisában, a CT alkalmazása a diagnózis felállítására olyan betegnél, akinek a mellkasi Rx normális, a funkcionális tesztek normálisak és nincsenek tünetei, megkérdőjelezhető és tudományos bizonyítékokkal nem alátámasztott (figyelembe kell venni a sugárzás okozta kockázat-haszon arányt is).
Egy másik kérdés a CT használata a tüdőrák szűrőeszközeként a betegség korai stádiumában. E tekintetben a Chest19 című szaklapban nemrégiben közzétett, összesen több mint 5000 dolgozót vizsgáló metaanalízis szerint az azbesztnek kitett személyeknél a tüdőrák előfordulási gyakorisága 1,1%, ami hasonló az erős dohányosok tüdőrákszűréséről szóló tanulmányban leírtakhoz (1%: 95% CI: 0,09-1,1%).20 Emiatt a tanulmány arra a következtetésre jut, hogy az azbesztnek kitett munkavállalók CT-szűrése hatékony lehet a tünetmentes, korai stádiumú tüdőrák felismerésében, így csökkentheti a tüdőrák halálozását a munkavállalók e csoportjában.
A tüdőrákszűrés az azbesztnek kitett munkavállalók körében sürgős kérdés, amelyhez nagy, randomizált vizsgálatra van szükség a magas színvonalú tudományos bizonyítékokon alapuló következetes ajánlások kialakításához.
2) A rendszeres látogatásokra a megállapított időközönként kerül sor, a diagnosztikus leletek függvényében, és feltéve, hogy a beteg tünetmentes és a tünetekben nem mutat változást (következetes ajánlás, alacsony minőségű bizonyíték):
- –
Nincs betegség: 3 évente ellenőrzés erőltetett spirometriával és mellkasi Rx-sel.
- –
Pleurális betegség pleurális plakkokkal: 1-3 évente ellenőrzés mellkasi Rx-vel és erőltetett spirometriával. Ha kóros, egészítse ki a vizsgálatot teljes tüdőfunkciós vizsgálattal, beleértve a térfogatokat és a DLCO-t.
- –
Pleurális betegség diffúz pleurális megvastagodással: éves ellenőrzés mellkasi Rx-vel és teljes funkcionális vizsgálattal, beleértve a térfogatokat és a DLCO-t.
- –
Aszbeszt okozta pleurális betegség kerekded atelectasiával: ha tipikus radiológiai jelek észlelhetők, az időbeli stabilitást képalkotó eljárásokkal, lehetőleg CT-vel 6 havonta 2 éven keresztül ellenőrizze. Későbbi nyomon követés hasonlóan a diffúz pleurális megvastagodáshoz (következetes ajánlás, a bizonyítékok alacsony minősége). Tipikus radiológiai jelek hiányában vagy tünetek észlelése esetén más technikák (PET, PET-CT, CT-vezetett FNAB) alkalmazása a rosszindulatú daganat kizárására (következetes ajánlás, magas minőségű bizonyíték).
- –
Azbesztózis: éves ellenőrzés mellkasi Rx-vel és teljes funkcionális vizsgálattal. A tüdőfunkciós tesztek romlása vagy a mellkasi Rx radiológiai változásai esetén fontolja meg a nagy felbontású CT megismétlését.
- –
Tüdőellenes kezelés, ha a beteg továbbra is dohányzik.
A tünetek, a tüdőfunkciós tesztek vagy a radiológiai vizsgálatok változása megismételt CT-t igényelhet.
A mesothelioma korai felismerésére jelenleg sem a biomarkerek meghatározása, sem a rendszeres CT nem javallott (1. ábra).
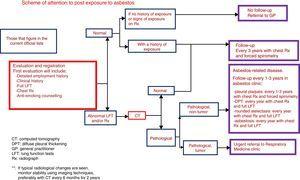
A korábban azbesztnek kitett betegek látogatási ütemterve.
A betegségek azbesztnek való tulajdonításának kritériumai
A betegség azbesztnek való tulajdonításának diagnosztikai jelentősége van, amely befolyásolja a későbbi ellenőrzést, és jogi és gazdasági következményei is lehetnek, mivel a mezotelióma, az azbesztózis, a tüdőrák és a légzéskorlátozással járó mellhártyafibrózis foglalkozási betegségként elismert. Az a tény, hogy az azbeszt légzőszervi betegségek egész sorát okozhatja, nem könnyíti meg a hozzárendelést minden egyes konkrét esetben. A rendelkezésre álló epidemiológiai és kísérleti adatok ugyanis azt mutatják, hogy az expozíciónak bizonyos kritériumoknak meg kell felelnie az intenzitás és az időtartam tekintetében ahhoz, hogy egy adott betegség okozójának lehessen tekinteni.
Az azbeszt okozta folyamatok diagnosztizálásához – mint más, belélegzett anyagok által okozott betegségek esetében is – expozíció, konzisztens klinikai és radiológiai kép, valamint minden más ésszerű ok kizárása szükséges. Így a mesothelioma diagnózisa általában az azbesztnek való tulajdonítással jár, mivel nem azonosítottak más, a betegséget egyértelműen okozó ágenst, és a jóindulatú mellhártyabetegségek olyan radiológiai jeleket mutatnak, amelyek megkönnyíthetik felismerésüket.
Az expozíció jellemzőit általában értékelni kell. Az azbesztózis nem valószínű, hogy 25 szál/ml/év alatti halmozott expozíció esetén alakul ki,21 és a tüdőrák előfordulási gyakoriságának növekedése is 20 évnél hosszabb ideig tartó intenzív expozíció után következik be. Ezzel szemben a jóindulatú mellhártyabetegségek az első expozíciótól számított 10 év elteltével is megjelenhetnek, és az expozíció lehet enyhe intenzitású is.
A gyakorlatban a beteg általában nincs tisztában a munkahelyi környezetben jelen lévő szálak koncentrációjával, és az orvos számára nehéz lehet az expozíció intenzitásának megítélése a munkatörténetből nyert információk alapján. Valójában még egy átfogó kérdőív használata esetén is csak 50%-os és 75%-os az érzékenység és a specificitás az expozíció kimutatására a tüdőszövetben kimutatott AB-k számát illetően (személyes, nem publikált adatok). Háztartási vagy környezeti expozíció esetén nehezebb az ok-okozati összefüggés megállapítása.
Azokban a betegekben, akiknél ismert az expozíció előzménye, a társuló betegségeket más megfontolások nélkül az expozíciónak lehet tulajdonítani (következetes ajánlás, közepes minőségű bizonyíték).
Ha azonban a klinikai kép vagy a képalkotó vizsgálatok és az expozícióra vonatkozó elképzelés között eltérés mutatkozik, hasznos, ha az expozícióra objektív bizonyíték áll rendelkezésre. Az arany standard az azbeszt kimutatása a tüdőben, amelyet az AB vizsgálatával határoznak meg (a mellhártyában általában kevés a lerakódás). A betegséget okozó tüdőlerakódásokra utaló értékek 103AB/g a száraz tüdőben vagy több mint 106 szál/g a referenciaértékekkel rendelkező egyetlen spanyolországi laboratórium adatai szerint15 . Ez a technika bronchoalveoláris lavage-ban is elvégezhető, 1AB/ml küszöbértékkel.
Az azbesztet felváltó új rostok megjelenését és azok lehetséges egészségügyi hatását az online elérhető kiegészítő anyagban tekintjük át.
Érdekütközések összeférhetetlensége
A szerzők kijelentik, hogy nincs érdekellentétük.