“Hogyan fedjük le a donorhelyet?”. Ez egy olyan kérdés, amely mindig felmerül, amikor a klinikánkon alkalmazott lyukasztásos transzplantációs technikáról beszélek. És ez egy lényeges kérdés, mivel optimalizálnunk kell annak az új sebnek az ellátását, amelyet létrehoztunk, hogy egy másik seb gyógyulhasson. Prioritásaink közé tartozik a fájdalom elkerülése, a vérzés és az exsudátum kontrollálása, valamint a gyors és teljes hámosodás elősegítése.
Az ötlet, hogy megírjam ezt a bejegyzést, akkor támadt bennem, amikor elolvastam a donorhelyen használt kötésekről szóló, nemrégiben megjelent áttekintést.1
Mielőtt folytatnánk, emlékeztetőül: a részleges vastagságú bőrátültetés legelterjedtebb típusa a dermatommal nyert hálós átültetés. A mi gyakorlatunkban azonban, ahol túlnyomórészt lábszársebeket kezelünk, a lyukasztó graftot alkalmazzuk (lásd a posztot: “A krónikus sebek fedezésére szolgáló graftok típusai: melyiket válassza”). A graftokat lyukasztóval, szikével vagy kürettel nyerhetjük.
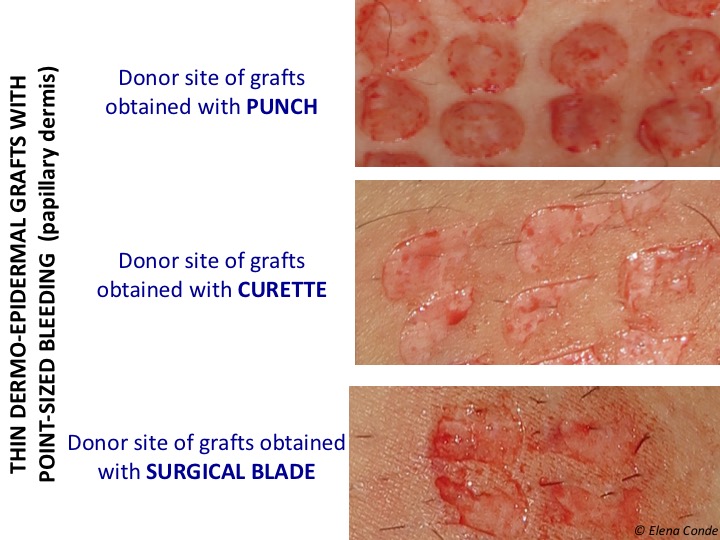
A vérzés a három esetben pontszerű lesz, mert papilláris dermiszt érünk el (lásd a posztot: “Az epidermális graftok és a dermo-epidermális lyukasztó graftok közötti különbségek”). A több szabad idegvégződés jelenléte a dermo-epidermális átmenetben, amelyek a vékony bőrgraft megszerzése után szabaddá vagy sérültté válnak, magyarázza a donorhelyen jelentkező fájdalmat.
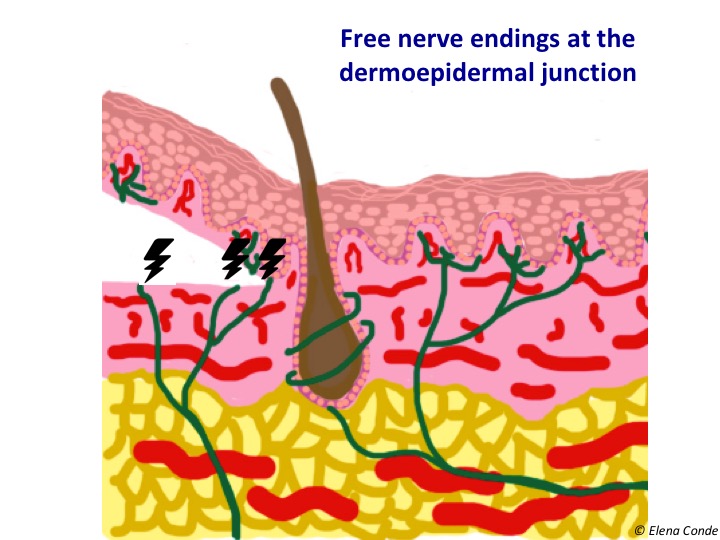
A vékony hasított vastagságú bőrgraftok kinyerésének különböző technikái ellenére a donorhely kezelésére vonatkozó ajánlások mindegyikre érvényesek.
Mivel nincs konszenzus, és a sebklinikától függően a donorhely ellátásának protokollja eltérő lehet, lássuk először, mit mondanak a tanulmányok. Később elmondom, hogy mi mit csinálunk a sebklinikánkon.
Kanyarodjunk vissza az áttekintéshez1 , amely arra az érdekes kérdésre kereste a választ, hogy melyik kötszer a leghatékonyabb a fájdalom csökkentésében és a graftdonorhely gyógyulásának felgyorsításában. Harmincöt cikket (a klinikai vizsgálatoktól az esetsorozatokig) vontak be az áttekintésbe. Valamennyi tanulmány fájdalomskálákat használt, de a skála típusa és a mérés időzítése nagyon változó volt. Egyik tanulmány sem részletezte az alkalmazott fájdalomcsillapító gyógyszereket, ami lényeges változó az ilyen típusú vizsgálatokban. A teljes gyógyulás definíciója is eltérő volt a tanulmányok között. Visszatérve a felülvizsgálat objektív kérdésére, és figyelembe véve a vizsgálat korlátait az összehasonlítás során, egyik kötés sem bizonyított felsőbbrendűséget. Az áttekintésből azonban érdekes következtetések vonhatók le:
- A száraz gyógyulást és a sebágy nedves környezetének fenntartására tervezett kötszerek használatát összehasonlító legtöbb tanulmány a második csoportban jobb fájdalomcsillapítást és gyorsabb gyógyulást talált.
- Bár a kötszer a beavatkozást követő első néhány napban nagyobb fájdalomcsökkentést biztosíthat, figyelembe kell venni annak felszívó erejét és ebből következően a teljes hámosodásig szükséges kötszercserék gyakoriságát. Például egy klinikai vizsgálat2 , amely a poliuretán fóliát és az alginátot hasonlította össze, kiemeli, hogy bár az előbbi nagyobb kezdeti fájdalomcsillapító hatást mutat, a vérzéscsillapító erő és a kevesebb kötéscserével járó váladékkezelés az alginátot érdekes alternatívává teszi, még akkor is, ha a teljes hámosodásig eltelt idő tekintetében nincs jelentős különbség (21,9 nap a poliuretán fólia csoportban vs. 18,8 nap az alginát csoportban).
- A másodlagos kötszer szintén fontos a seb mikrokörnyezetének szabályozásához, és általában nem részletezik a tanulmányokban.
- A gyógyulási folyamat előrehaladtával érdekes lenne a kötszer típusát a seb és a beteg igényeitől függően változtatni, mindig a kényelmet előtérbe helyezve.
“A gyors epithelializáció és a fájdalomkontroll” legyen a célunk a donorhelynél. Mielőtt a mi tapasztalatainkra összpontosítanánk, egy nagyon érdekes stratégiához szeretnék hozzászólni, amelyet most publikáltak: a lamináris graft maradványait nagyon apró darabokra darálják (a sebek szabálytalanok, és általában van felesleges szövet a graftból), egyenletesen eloszlatják a donorhely teljes felületén, mielőtt kalcium-alginát kötéssel fednék.3 A szerzők egy 96 beteg bevonásával végzett klinikai vizsgálatot mutatnak be. A donorhely méretétől függetlenül átlagosan 4 nappal csökkent a teljes hámosodásig eltelt idő (9,1 nap a kezelt csoportban és 13,1 nap a kontrollcsoportban). A hámosodás előnye összefüggésbe hozható a keratinocitákkal, a sebágyra felszabaduló növekedési faktorokkal és egyéb citokinekkel. Valójában ez az a viselkedés, amely a lyukasztásos graftoknál is megfigyelhető, hogy felgyorsítják a gyógyulást annak ellenére, hogy nem sikerült megfelelő graftfelvételt elérni a sebágyban. Kétségtelen, hogy ezeknek a szerzőknek a kiváló javaslata egy nagyon hatékony módja annak, hogy ne pazaroljuk a szöveteket!
És most pedig üdvözöljük a sebklinikánkon! Ez a műtőasztal a graftok kinyeréséhez szükséges anyagokkal (ebben az esetben szikével) és a donorhely lefedéséhez. Elsődleges kötésként kalcium-alginát kötést használunk (amelyet általában több rétegben alkalmazunk), másodlagos kötésként pedig ragasztóval ellátott gézt. A kötéseket mindig igyekszünk helyi nyomás alatt elhelyezni.
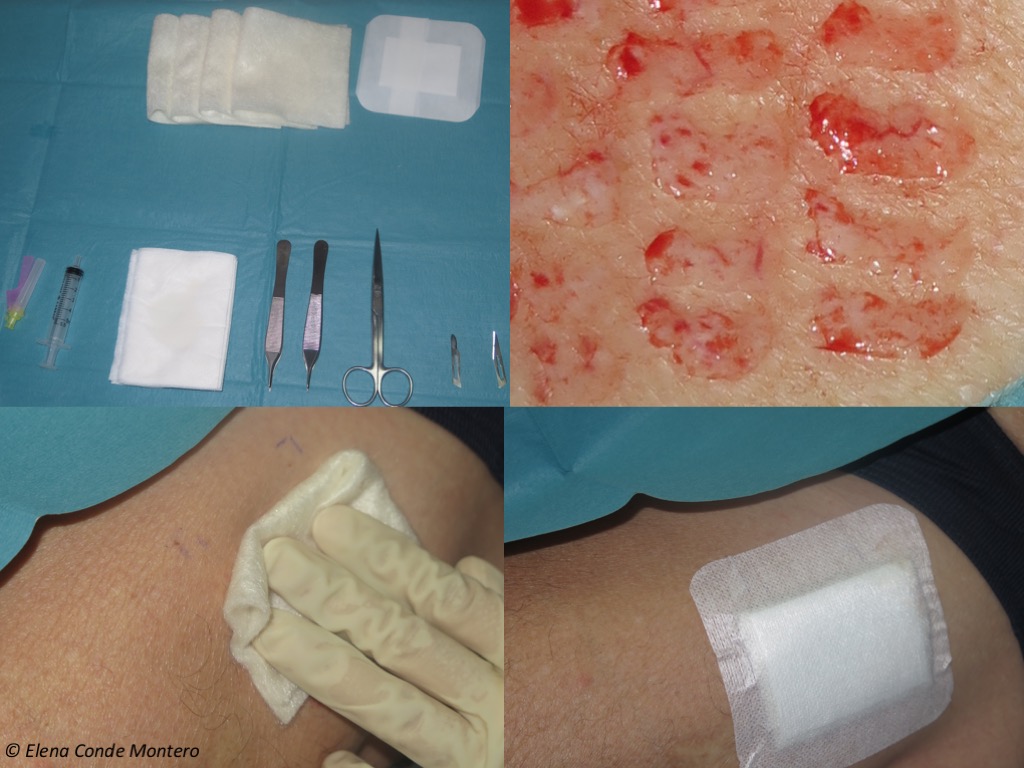
Néha az első kötszercserék alkalmával, amelyeket mindig igyekszünk minél nagyobb időközönként elvégezni, a betegek viszketésre utalnak a donorhelyen. Amikor az alginátkötést eltávolítjuk, mindig óvatosan (ha beragadt, megnedvesítjük, hogy atraumatikus leválást kapjunk), előfordulhat, hogy a donorhelyre korlátozódó világos erythemát és ödémát találunk.
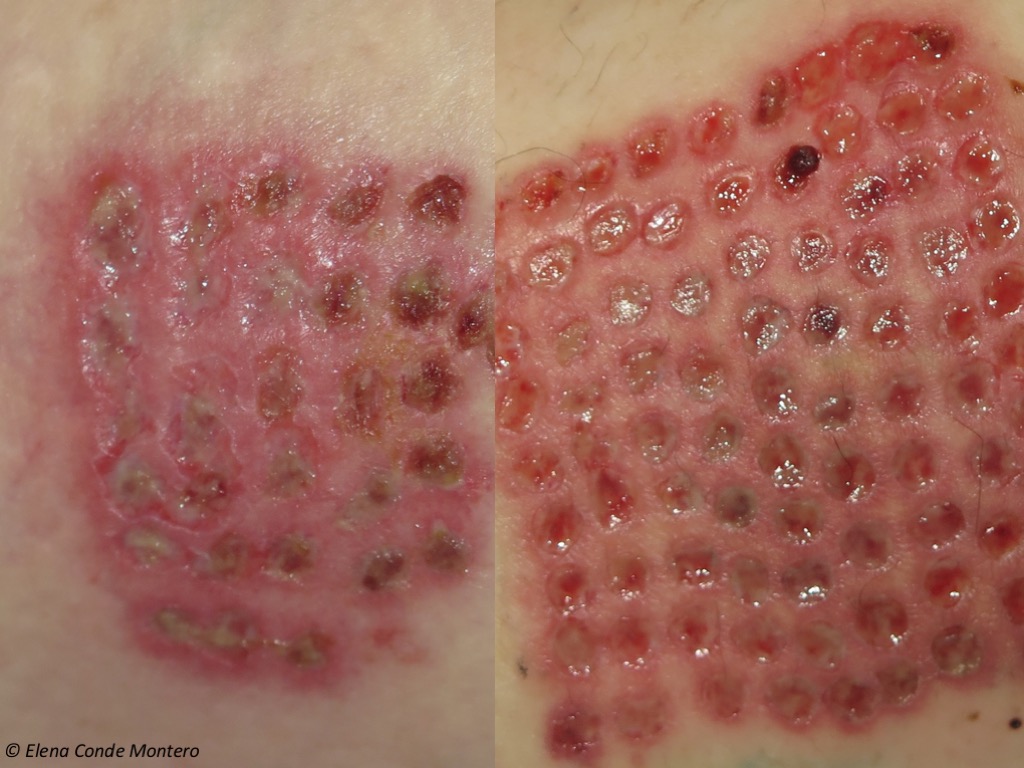
Ezt a gyulladásos reakciót a kötszercserék gyakoriságának növelésével és helyi kortikoszteroid krém alkalmazásával kezeljük. Ha ez a reakció korán jelentkezik, és a sebágy exsudatív, és még alginátfedést igényel, minden egyes kötszercsere alkalmával kortikoszteroid-oldattal átitatott gézeket alkalmazunk, és néhány percig a sebágyon hagyjuk. Amikor a sebek többsége a végső hegesedési fázisban van, a beteg éjszakánként 5-7 napig közepes hatású kortikoidkrémet alkalmazhat, anélkül, hogy kötszeres fedésre lenne szükség.
Megelőző jelleggel, mivel annak megjelenése gyakoribb, ha nagy területeken végezzük a graftokat, vagy ha a páciensnél korábbi beavatkozások során már előfordult ez a reakció, a graftok kinyerése után azonnal kortikoidoldattal átitatott gézzel kezeljük.
Ha már nincs vérzés és a sebeket heg borítja, különböző lehetőségek vannak a hámosodás felgyorsítására és a terület kellemetlenségének csökkentésére. Az egyik ilyen lehetőség a hialuronsavat (lásd a “Hialuronsavboom okai a sebgyógyulásban” című bejegyzést), cinket (lásd a “Miért használunk lokális cinket sebek és perilesionalis bőr esetén” című bejegyzést) vagy más pro-cicatrizáló és gyulladáscsökkentő hatóanyagokat tartalmazó javító krémek alkalmazása a teljes epithelializációig (általában 2-3 hét alatt), amikor is a beteg elkezdené alkalmazni a szokásos lágyító krémjét.
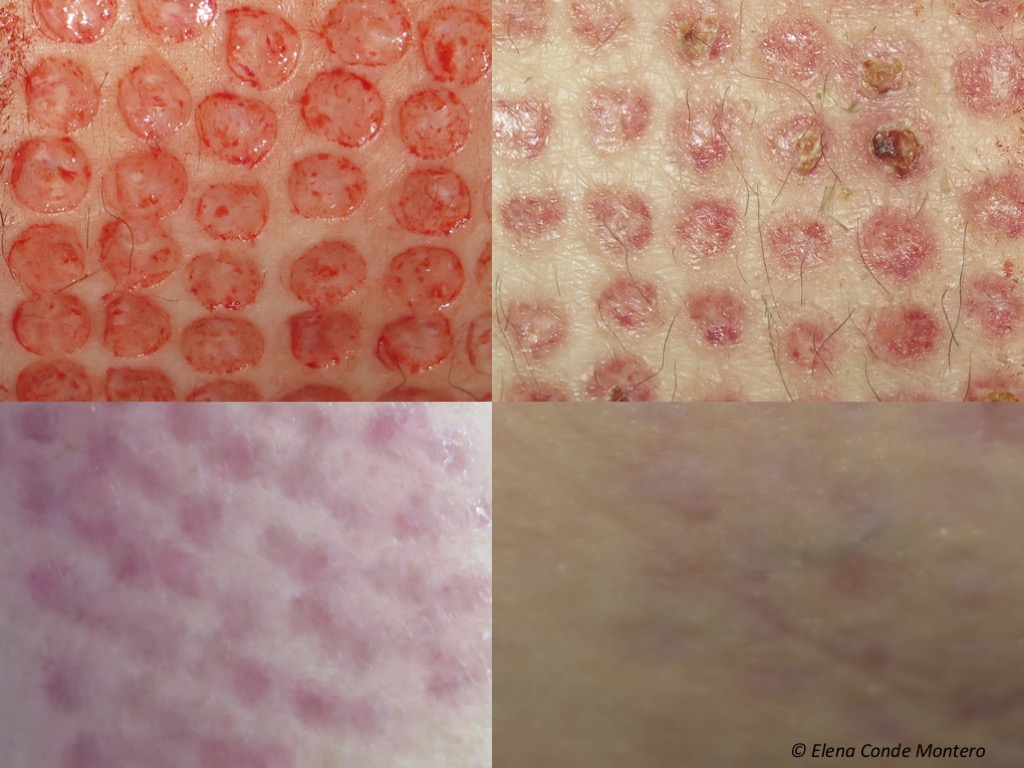
Ez egy példa a donorhely tipikus klinikai megjelenésére a beavatkozás napján, 2 héttel, 3 és 6 hónappal később. A heg általában nem tapintható, és végső színezete függ a fototípustól, a páciens korától és a gyulladásos folyamat gyógyulásig tartó időtartamától (minél rövidebb, annál jobb az esztétikai eredmény).
Sokszor előfordul, hogy nem optimális sebágyat ültetünk át, ezért előfordulhat, hogy többször is meg kell ismételni a beavatkozást. Ez nem jelent problémát a páciensek számára, mivel a lyukasztásos graftolás egy nagyon jól elfogadott és tolerált technika, amelyet a konzultációs szobában végzünk. Ez egy példa egy olyan donorhelyre, ahonnan most nyertünk graftot, egy olyan hegterület mellett, ahol néhány hónappal korábban már elvégeztük a beavatkozást.
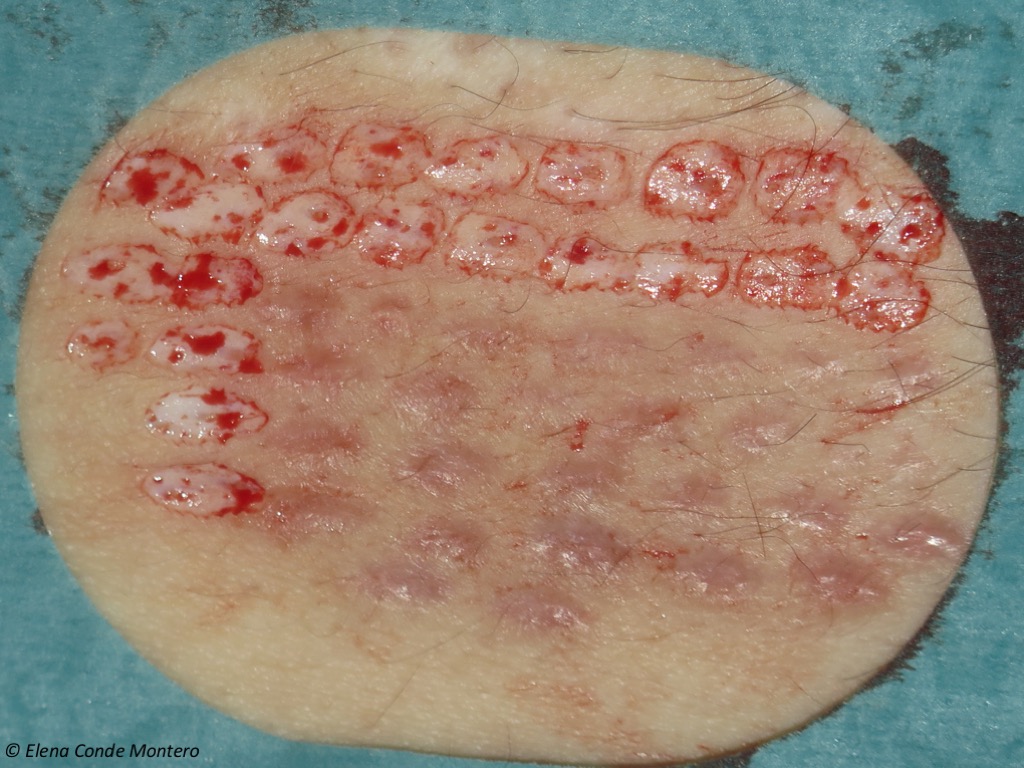

Ez a tapasztalatunk. Milyen lefedettséget részesít előnyben a donorhelyen?
1. Brown JE, Holloway SL. A hasított vastagságú bőrátültetés donorhelyi kötszerének bizonyítékokon alapuló áttekintése. Int Wound J. 2018 Aug 17.
2. Läuchli S, Hafner J, Ostheeren S, Mayer D, Barysch MJ, French LE. A hasított vastagságú bőrátültetés donorhelyeinek kezelése: a kalcium-alginát versus poliuretán filmkötés randomizált, kontrollált vizsgálata. Dermatology. 2013;227(4):361-6.
3. Miyanaga T, Haseda Y, Sakagami A. Minced skin grafting for promoting epithelialization of the donor site after split-thickness skin grafting. Burns (Égési sérülések). 2017 Jun;43(4):819-823.