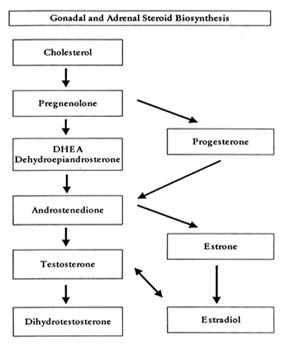
Il nostro sistema ormonale è meglio compreso se si pensa ad esso come una cascata (Figura 1), con il cervello in cima seguito dalla ghiandola pituitaria, poi organi bersaglio (cioè, ovaie, tiroide, testicoli), e infine funzioni fisiche e mentali (cioè, spessore della pelle, periodi mestruali, caratteristiche sessuali, aggressività, distribuzione dei capelli, ecc.).
Cervello
L’ipotalamo è la parte del cervello dove ha origine il rilascio di ormoni, che inizia la cascata secernendo “ormoni rilascianti” che attivano l’ipofisi.
Ipofisi
L’ipofisi è conosciuta come la nostra “ghiandola madre”. Si trova alla base del nostro cervello e comunica direttamente con l’ipotalamo tramite nervi speciali e vasi sanguigni. Gli ormoni rilascianti viaggiano dall’ipotalamo all’ipofisi e stimolano la formazione e il rilascio di ormoni pituitari nel nostro sistema circolatorio. Gli ormoni pituitari esercitano i loro effetti su molti dei nostri organi, come la tiroide, le ghiandole surrenali, i testicoli, le ovaie e i seni.
Ci sono cinque ormoni ipofisari di base che ci interessano:
Ormone della crescita umano (hGH)
Ormone adrenocorticotropo (ACTH)
Ormone stimolante la tiroide (TSH)
Ormone stimolante il follicolo (FSH)
Ormone luteinizzante (LH)
Gli ormoni ipofisari sono rilasciati nella circolazione generale e hanno effetti su specifici organi bersaglio, che, a loro volta, rilasciano ormoni propri. Così, gli ormoni ipofisari agiscono come controllori del traffico aereo – esaminano la scena, determinano ciò che è necessario, e poi dicono agli organi del corpo quando rilasciare i loro ormoni.
La figura 1 mostra una panoramica di alcuni degli ormoni più importanti.
Figura 1:
Ormone della crescita umano (hGH)
L’ormone della crescita umano ha più di un organo bersaglio, ma il suo obiettivo primario è il fegato, dove provoca la formazione e il rilascio del fattore di crescita insulino-simile (IGF, a. k. Somatomedin.k.a. Somatomedin C).
HGH ha molti effetti metabolici, il più predominante dei quali è la sintesi proteica. L’HGH viene rilasciato in raffiche, la maggior parte delle quali si verifica durante alcune fasi del sonno. Dopo aver smesso di crescere e diventare adulti, c’è una significativa diminuzione della quantità di hGH che produciamo. L’IGF è un sottoprodotto dell’hGH e si pensa che sia responsabile della maggior parte degli effetti anabolici (di costruzione) dell’ormone stesso. Fortunatamente, i livelli di IGF sono abbastanza costanti nel sangue e possono essere misurati più facilmente dell’hGH. Noi, quindi, misuriamo i livelli ematici di IGF per valutare la quantità di hGH circolante nel corpo.
HGH è essenziale per la crescita delle ossa e degli organi in gioventù. Troppo poco provoca il nanismo; troppo provoca il gigantismo. È molto chiaro che hGH e IGF iniziano a diminuire dopo i 15-20 anni e continuano a farlo abbastanza rapidamente. Anche se l’hGH non è più necessario per la crescita, di per sé, dopo aver raggiunto l’età adulta, hGH è essenziale per molte altre funzioni vitali, e i livelli significativamente abbassati visto che invecchiamo sono pensati per essere correlati con tutto, dalla diminuzione dell’energia all’aumento di peso (grasso) e diminuzione della massa muscolare.
In passato, se una ghiandola pituitaria veniva rimossa o distrutta a causa di un tumore in un adulto l’hGH non veniva sostituito, anche se gli ormoni più “essenziali”, come la tiroide, l’idrocortisone e il testosterone o gli estrogeni/progesterone venivano sostituiti. Non è stato fino al lavoro del Dr. B. Bengtsson e del Dr. Daniel Rudman che è stato riconosciuto il valore dell’ormone della crescita negli adulti. Si scoprì che i pazienti carenti di GH avevano un tasso di morte per malattie cardiache superiore di quasi il 50% al previsto (Figura 4). Il Dr. Bengtsson sostituì l’ormone della crescita nei pazienti carenti di ipofisi e ottenne risultati eccellenti. In un articolo del New England Journal of Medicine del 1990, il Dr. Rudman ha riportato i suoi esperimenti pionieristici con l’uso di hGH in veterani anziani. Ha scoperto che il loro grasso corporeo è diminuito e la massa muscolare magra, la forza, lo spessore della pelle e la densità ossea sono aumentati. In altre parole, è stato in grado di rallentare la progressione abituale dell’invecchiamento portando i livelli di IGF nel sangue dei pazienti a quelli equivalenti a un gruppo di età più giovane. Nel 1999, il National Institute on Aging ha completato un altro studio di riferimento che è stato progettato per confutare o confermare i risultati del Dr. Rudman e anche per estendere il suo studio misurando altri parametri. Si trattava di uno studio multicentrico in doppio cieco, controllato con placebo, su uomini e donne con un gran numero di pazienti. Questo studio ha coinvolto non solo l’hGH ma anche gli steroidi gonadici (sessuali). Questo studio non solo ha confermato i benefici dell’hGH che il Dr. Rudman aveva affermato, ma ha anche dimostrato che l’aggiunta di steroidi gonadici migliorava l’efficacia dell’ormone della crescita sia per gli uomini che per le donne. Anche se lo studio NIA ha dimostrato che l’hGH da solo non ha aumentato la forza muscolare, ha aumentato sostanzialmente il muscolo magro e la capacità aerobica. L’aggiunta di testosterone all’hGH, tuttavia, ha aumentato la forza muscolare in modo sostanziale. (I risultati di questo studio sono disponibili su richiesta.)
La sicurezza dell’ormone umano della crescita (hGH)
L’assunzione di ormone umano della crescita aumenta i livelli di IGF-1 nel sangue. È l’IGF-1 più alto che media tutti gli effetti attribuiti all’hGH. La maggior parte degli studi sull’uso dell’hGH negli adulti e nei bambini non mostrano alcun rischio di cancro legato all’uso dell’ormone della crescita o a livelli più elevati di IGF-1. Infatti, in un articolo di revisione pubblicato sul New England Journal of Medicine il 14 ottobre 1999, a cura di Mary Lee Vance, M.D. e Nellie Mauras, M.D., dopo una ricerca esaustiva della letteratura, hanno concluso che “non vi è attualmente alcuna prova che la modulazione dell’ormone della crescita influenzi il rischio di cancro”. Tutti i pazienti dovrebbero essere consapevoli, tuttavia, che ci sono altri rapporti che indicano che ci può essere un rischio. Nel 1998, due studi pubblicati hanno affermato una maggiore incidenza di cancro alla prostata tra gli uomini che avevano livelli più alti di IGF-1 anni prima dell’insorgenza del cancro; ma un certo numero di esperti concordano sul fatto che questi studi sono inconcludenti e possono essere difettosi. I problemi citati con questi studi includono il metodo di analisi statistica, l’intervallo di diversi anni tra il prelievo di sangue e l’insorgenza del cancro, e l’assenza di qualsiasi misurazione IGF al momento della diagnosi del cancro. Diversi altri studi non mostrano alcuna differenza nei livelli di IGF-1 tra gli uomini sani normali e quelli con il cancro alla prostata al momento della diagnosi e oltre.
Un altro studio recente indica una maggiore incidenza di cancro al seno nelle donne in pre-menopausa (ma non in post-menopausa) che avevano livelli di IGF-1 più alti da uno a cinque anni prima dell’insorgenza del cancro al seno. In questo studio, il sangue è stato anche prelevato prima della diagnosi e non è stato analizzato per diversi anni, rendendo le conclusioni raggiunte un po’ sospette.
Anche se la maggior parte degli studi punta prepotentemente verso la sicurezza di hGH, c’è, come in quasi ogni area della scienza medica, alcuni dati contrastanti tra gli studi che confonde la questione. Questo è vero a causa della natura complessa del corpo umano e la sua fisiologia – e il truismo che la medicina non è una scienza esatta. Come in tutti gli aspetti della medicina terapeutica, ognuno di noi deve valutare le informazioni disponibili, insieme ai propri bisogni e desideri e misurarle con il rischio potenziale, se presente. Il vostro medico Cenegenics® può aiutarvi a capire e valutare tutte le informazioni disponibili con il minor pregiudizio possibile. Ovviamente riteniamo che per la maggior parte dei pazienti il beneficio della terapia hGH supera di gran lunga il rischio, altrimenti non perseguiremmo questo tipo di pratica medica. Solo tu, però, puoi prendere la decisione per te stesso.
Per contestualizzare, una controversia simile ha circondato l’uso di estrogeni nelle donne in post-menopausa negli ultimi 30 anni. Ora sappiamo che la sostituzione degli estrogeni nelle donne può aumentare il rischio di cancro al seno e all’endometrio in alcune donne con storie familiari di cancro al seno, e altri fattori di rischio. Tuttavia, a causa dei provati effetti protettivi degli estrogeni contro molte altre malattie (morbo di Alzheimer, malattie cardiache, osteoporosi e cancro al colon), la mortalità complessiva è inferiore nelle donne che assumono estrogeni rispetto a quelle che non lo fanno. Ci vorranno molti anni prima di avere tanti dati sull’hGH quanti ne abbiamo sugli estrogeni, ma riteniamo che per la maggior parte delle persone che hanno bassi livelli di IGF-1, i benefici dell’assunzione di hGH superano i rischi.
Questi benefici studiati e pubblicati includono:
– Aumento della libido
– Diminuzione del grasso corporeo
– Aumento dei muscoli magri
– Aumento della densità ossea
– Aumento dello spessore della pelle
– Diminuzione delle rughe della pelle
– Miglioramento del profilo del colesterolo
– Guarigione più rapida delle ferite con un tasso di infezione inferiore
– Diminuzione del tasso di ospedalizzazione del 50%
– Diminuzione dei giorni di malattia dal lavoro
– Aumento della capacità di esercizio
– Diminuzione della pressione diastolica
– Diminuzione del rapporto vita/fianchi
– Aumento del soffio renale
– Aumento della sensazione di benessere/miglioramento della socializzazione
– Rafforzamento del sistema immunitario
I benefici rivendicati aneddoticamente includono:
– Miglioramento della memoria
– Miglioramento delle funzioni cognitive
– Ricrescita dei capelli
– Riduzione delle vene di ragno
Quanto questi benefici riducano la mortalità e se prolunghino o meno la durata della vita non sarà determinato per molti anni. Quello che sappiamo è che il miglioramento della qualità della nostra vita con l’uso di hGH è sostanziale.
Tiroide
L’ormone tiroideo influenza notevolmente il nostro tasso metabolico e quindi la nostra temperatura corporea. Senza l’ormone tiroideo, non possiamo sopravvivere. Bassi livelli di tiroide causano una diminuzione della temperatura corporea, un aumento del colesterolo e un aumento del grasso corporeo. Spesso non rilevati nelle pratiche mediche tradizionali, i bassi livelli di tiroide possono rendere diabolicamente difficile perdere peso. Possono contribuire a una sensazione soggettiva di pigrizia e bassa energia, nonché alla depressione. Con l’età, i nostri livelli di tiroide a volte diminuiscono e la nostra temperatura corporea e il nostro metabolismo scendono al di sotto del normale. L’integrazione dell’ormone tiroideo è facile e poco costosa. L’obiettivo è quello di ripristinare T3 e T4 al loro rapporto naturale e alle loro concentrazioni nel sangue.
Proteina timica
La ghiandola del timo si riduce con l’età; a 40 anni possiamo avere solo una piccola parte del timo ancora intatta. Si ritiene molto probabile che questo sia un motivo che contribuisce alla diminuzione dell’immunità legata all’età e all’aumento del rischio di cancro.
La proteina timica ATM (BioproTM) è utile per aumentare l’immunità e la resistenza alle cellule tumorali e alle infezioni. Questa proteina programma le “cellule aiutanti” T-4 per cercare invasori come virus, batteri e cellule tumorali. Le cellule helper inviano poi le “cellule killer” T-8 per trovare gli invasori e distruggerli. Gli studi hanno dimostrato che la proteina ATM del timo stimola l’immunità e sopprime l’HIV. Questa è la stessa proteina che viene prodotta dalla ghiandola del timo umano. È classificata come supplemento nutrizionale e presa per via orale. La dose di mantenimento è un pacchetto al giorno sotto la lingua, ed è molto efficace.
Steroidi gonadici
Questi ormoni sono essenziali per la normale funzione riproduttiva e le caratteristiche sessuali secondarie. Includono testosterone, estrogeni e progesterone.
Steroidi surrenali
Le ghiandole surrenali rilasciano idrocortisone (cortisolo) e altri ormoni noti come steroidi surrenali. Sono essenziali per la vita e sono molto importanti nella nostra risposta allo stress fisico ed emotivo. In generale, non diminuiscono con l’età, come la maggior parte dei nostri altri ormoni.
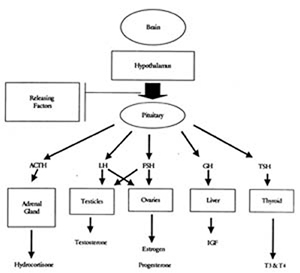
Tutti gli steroidi surrenali e gonadici sono derivati dalla molecola base del colesterolo. Attraverso diverse vie biosintetiche, il colesterolo viene trasformato in diverse molecole di ormoni steroidei prima di diventare estrogeni, progesterone o testosterone.
Teniamo presente che quando assumiamo pregnenolone, DHEA (deidroepiandrosterone) o androstenedione, possiamo influenzare i livelli dei loro prodotti finali: testosterone, estrogeni e progesterone. Pertanto, è importante monitorare i livelli sia dell’ormone somministrato che dei suoi prodotti finali.
La figura 2 mostra la progressione dalla molecola di colesterolo agli steroidi gonadici e surrenali.
Figura 2: