Redattori originali e principali – Holly Pulket, Hilary Zachary, Angela Dempski, Dana Williams, Shannon Davis come parte dello spazio del progetto Evidence-based Practice della Texas State University
Top Contributors – Angela Dempski, Shannon Davis, Dana Williams, Holly Pulket e Hilary Zachary
Introduzione
Ogni dito della mano ha la capacità di muoversi liberamente attraverso un ROM completo in flessione ed estensione.

L’efficienza, la fluidità e la forza di tali movimenti sono rese possibili da diverse “pulegge” sul dito della mano. Questi sistemi di pulegge sono costituiti da una serie di strutture di tipo retinacolare che sono di natura anulare o cruciforme. Ci sono cinque pulegge anulari (A1-A5) e tre pulegge cruciformi (C1-C3).
Si pensa che il Trigger finger sia causato dall’infiammazione e dal conseguente restringimento della puleggia A1 del dito interessato, tipicamente il terzo o il quarto. La puleggia A1 è più spesso colpita, ma ci sono alcuni casi riportati in cui sono state colpite le pulegge A2 e A3. Può verificarsi anche nel pollice e viene chiamato pollice trigger. Una differenza di dimensioni tra la guaina del tendine flessore e i tendini flessori può portare ad anomalie del meccanismo di scorrimento causando un’effettiva abrasione tra le due superfici, con conseguente sviluppo di un’infiammazione progressiva tra i tendini e la guaina.

Comunemente, il trigger finger viene definito come “tenosinovite stenosante”. Tuttavia, ci sono stati studi istologici che dimostrano che l’infiammazione si verifica più nelle guaine tendinee che nel tendosinovio, rendendo questo nome una falsa rappresentazione della reale fisiopatologia della condizione.
Epidemiologia/Eziologia
Statisticamente, il dito a scatto ha più probabilità di svilupparsi nella quinta o sesta decade di vita e le donne hanno fino a sei volte più probabilità di sviluppare il dito a scatto rispetto agli uomini. L’età media è di 58 anni. La possibilità di sviluppare il dito a scatto è del 2-3%, ma nella popolazione diabetica, sale al 10%. Questo non è dovuto al controllo glicemico, ma piuttosto alla durata della malattia. Il dito del grilletto può verificarsi in concomitanza in pazienti con:
- Sindrome del tunnel carpale
- Malattia di DeQuervain
- Ipotiroidismo
- Artrite reumatoide
- Malattia renale
- Amiloidosi
In letteratura sono state discusse molte potenziali cause del dito a scatto. Tuttavia, c’è poca o nessuna prova sull’eziologia precisa.
- Sono state proposte cause professionali del dito a scatto, ma la ricerca che collega le due cose è molto incoerente
- Gli autori suggeriscono che il dito a scatto può manifestarsi da qualsiasi attività che richiede una prolungata flessione delle dita con forza (cioè portare borse della spesa o una valigetta, la scrittura prolungata, l’arrampicata su roccia, o la strenua presa di piccoli strumenti o oggetti con bordi taglienti)
- È importante considerare che la causa del dito a scatto è spesso di natura multifattoriale
- La condizione potrebbe svilupparsi idiopaticamente o secondaria ad altre patologie
Presentazione clinica
Il dito a scatto ha una gamma di presentazioni cliniche. Inizialmente, i pazienti possono presentare uno scatto indolore durante il movimento del dito. Questo può progredire fino ad arrivare a dolorosi “catching” o “popping”, tipicamente a livello delle articolazioni MCP o PIP.
I sintomi aggiuntivi possibili sono:
- Rigidità e gonfiore (soprattutto al mattino)
- Blocco intermittente del dito durante la flessione attiva che richiede una forza passiva per estendere il dito
- Blocco del dito o scatto in una posizione piegata poi scatto dritto
- Perdita della piena flessione / estensione
- Nodulo doloroso palpabile prossimale a A1, e / o dito bloccato in posizione flessa
- Leggero ispessimento alla base del dito e dolore che può irradiarsi al palmo o all’aspetto distale del dito
Diagnosi differenziale
La caratteristica principale del dito a scatto è lo schiocco e / o la presa con il movimento del dito. Tuttavia, questa caratteristica non è unica solo per il dito a scatto. Altre eziologie associate con un dito bloccante includono:
- Contrattura di Dupuytren
- Distonia locale
- Tumore del tendine del flessore/guaina
- Anomalie dell’osso sesamoide
- Post-intrappolamento traumatico del tendine sulla testa metacarpale
Il dolore all’articolazione MCP potrebbe essere associato a uno dei seguenti fattori:
- DeQuervain (solo per il pollice grilletto)
- Lesione del legamento collaterale ilnare / Pollice del giocatore
- Storsione dell’articolazione MCP
- Lesione dell’apparato estensore
- Arteoartrite dell’articolazione MCP
La diagnosi del dito grilletto si basa sui segni e sintomi del paziente. L’ecografia è usata per misurare lo spessore della guaina colpita e per confrontarla con una guaina non colpita. Il grado di ispessimento visto sugli ultrasuoni è correlato alla gravità dei sintomi. L’iniezione di lidocaina nella guaina del flessore per alleviare il dolore e permettere il movimento nell’articolazione può anche aiutare nella diagnosi.
Leggi questi documenti sulla diagnosi differenziale:
- Trigger Digits: Principi, gestione e complicazioni
- Disturbi della mano: A Case Study Approach
Misure di risultato
- Scala numerica di valutazione del dolore
- Forza della presa (dinamometro di Jamar)
- Misura di risultato DASH
- Stadi della Tenosinovite Stenosante (SST)
- 1 = Normale
- 2 = Un nodulo doloroso palpabile
- 3 = Innesco
- 4 = L’articolazione interfalangea prossimale (PIP) si blocca in flessione e si sblocca con l’estensione attiva dell’articolazione PIP
- 5 = L’articolazione PIP si blocca e si sblocca con l’estensione passiva dell’articolazione PIP
- 6 = L’articolazione PIP rimane bloccata in posizione flessa
- Miglioramento percepito dei sintomi sulla scala di valutazione
- 1 = Risolto
- 2 = Migliorato, ma non completamente risolti
- 3 = Non risolti
- 4 = Risolti, ma con un innesco a livello delle articolazioni interfalangea distale/interfalangea prossimale
- 5 = Risolti a dieci settimane rispetto a sei
- Aprire & chiudere la mano 10 volte – Il paziente deve fare attivamente dieci pugni. Il numero di eventi scatenanti in dieci pugni completi attivi è poi valutato su 10. Se il dito del paziente rimane bloccato in qualsiasi momento, il test è completato e viene registrato un punteggio automatico di 10/10
Esame
Storia
Fai al paziente domande specifiche per capire di più sulla natura dei suoi sintomi che ti aiuterebbero nella diagnosi della sua condizione come:
- Trauma recente
- Lavoro
- Movimenti ripetitivi legati al lavoro
- Blocco o scatto durante la flessione o l’estensione del dito interessato
- Dolore irradiato al palmo o alle dita
Anamnesi medica passata
- Gli individui diabetici hanno quattro volte più probabilità di sviluppare il dito a scatto
- Le malattie che causano cambiamenti del tessuto connettivo come l’AR e la gotta sono anche associate al dito a scatto
Osservazione
- Un dito bloccato in flessione
- Modifiche proliferative ossee nella sub-adiacente all’articolazione PIP
Palpazione
- Nodulo doloroso nel MCP palmare secondario ad un rigonfiamento intratendineo
Range of Movement
- Perdita di movimento, in particolare in estensione
Test muscolare manuale
- Flexor Digitorum Profundus
- Flexor Digitorum Superficialis
- Forza della presa utilizzando il Dinamometro Jamar
Nota: Se il dito è bloccato, il test potrebbe non essere possibile.
Mobilità articolare accessoria
- PIP, MCP, DIP, e CMC di tutte le dita colpite
- Tessuti circostanti
- Articolazione del polso
Test speciali
- Mano aperta e chiusa 10x
Gestione
La natura cronica dei sintomi associati al dito a scatto rende il trattamento conservativo difficile e spesso frustrante. Ancora la cura conservativa (elencata sotto in Gestione del PT) è sempre raccomandata come piano di trattamento prima dell’intervento chirurgico.
Gestione non chirurgica
Iniezione di corticosteroidi
L’uso di corticosteroidi ha dimostrato di essere efficace nel ridurre il dolore e la frequenza di scatto. L’iniezione viene iniettata nel tendine interessato e riduce l’infiammazione e la pressione sul tendine per un migliore scorrimento attraverso le pulegge dei flessori. L’applicazione da parte di un fornitore di cure primarie è un’alternativa efficace e sicura alla terapia chirurgica. La soddisfazione del paziente, la sicurezza e il miglioramento funzionale sono caratteristiche delle iniezioni steroidee rispetto al trattamento chirurgico. La chirurgia è associata a costi più elevati, un’assenza più lunga dal lavoro e la possibilità di complicazioni chirurgiche. Gli studi hanno anche dimostrato che la combinazione di iniezioni di corticosteroidi con lidocaina è significativamente più efficace della sola lidocaina.
Possibili effetti collaterali
- Allargamento del sito di iniezione
- Infezioni locali
- Rotture del tendine
- Reazioni allergiche
- Atrofia del tessuto adiposo sottocutaneo
Contraindicazioni
- Sotto i 18 anni
- Trattamento o intervento chirurgico precedente nella zona negli ultimi sei mesi
- Possibile origine traumatica o neoplastica dei sintomi
Gestione della terapia fisica
Come per tutti i disturbi dell’estremità superiore, i segmenti prossimali devono essere sottoposti a screening. Inoltre, poiché la postura può contribuire ai problemi distali, dovrebbe essere affrontata per fornire al paziente risultati ottimali.
Educazione del paziente
Siccome il dito a scatto è osservato come una lesione da uso eccessivo, l’educazione è molto importante. L’educazione dovrebbe essere data su:
- Riposo
- Modifiche delle attività
- Strumenti specializzati
- Splinting
- Modalità
- Postura
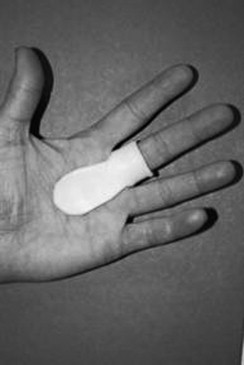
Splinting
Il primo passo nel trattamento è smettere di fare attività che aggravano la condizione. La steccatura è uno dei modi migliori per limitare il movimento. La maggior parte degli autori concorda sul fatto che l’intento dello splintaggio è quello di alterare la biomeccanica dei tendini flessori, incoraggiando il massimo scorrimento differenziale dei tendini. Tuttavia, gli autori non sono d’accordo su quali articolazioni includere nello splint e sul grado di posizionamento dell’articolazione. Ci sono vari modi per steccare un paziente ma, in definitiva, dipenderà da ciò che fornisce al paziente il massimo sollievo. Le stecche vengono solitamente indossate per 6-10 settimane. Alcuni autori raccomandano di posizionare l’articolazione MCP a 0 gradi e di permettere il pieno movimento dell’articolazione DIP. Va notato che la steccatura produce tassi di successo inferiori nei pazienti con gravi cause o con una lunga durata dei sintomi.
Due tipi principali di stecche studiati più di recente:
- Splinting all’articolazione DIP. Questo ha mostrato di avere una risoluzione nel 50% dei sintomi del paziente
- Splinting all’articolazione MCP con 15 gradi di flessione. Questo ha mostrato di avere una risoluzione dei sintomi del paziente del 92,9%.
Esercizi
Tre esercizi sono raccomandati nella gestione delle dita a scatto soprattutto dopo il rilascio chirurgico:
- Blocco delle dita: il paziente deve bloccare l’articolazione MCP e permettere alle articolazioni PIP di piegarsi. Questo esercizio potrebbe essere fatto con tutte le dita allo stesso tempo o individualmente. Lo stesso esercizio può essere ripetuto all’articolazione DIP. La ripetizione e la frequenza sono consigliate in funzione del livello di rigidità e di dolore
- Scorrimento del tendine: guardare il video qui sotto per la sequenza del movimento
- Range di movimento attivo: Abduzione e adduzione del dito sono raccomandate per rinforzare gli interossei e i lombricali
Altre modalità
Modalità come calore/ghiaccio, ultrasuoni, stimolazione elettrica, massaggio, stretching, e movimento articolare (attivo e passivo) possono avere alcuni effetti positivi sul dito trigger. Si pensa che il calore possa aiutare aumentando il flusso di sangue e l’estensibilità del tendine. Lo stretching dopo l’applicazione del calore può fornire una maggiore estensibilità con deformazione plastica. Il movimento e la mobilizzazione dell’articolazione aumentano la mobilità dell’articolazione e dei tessuti molli attraverso una trazione terapeutica lenta e passiva e lo scivolamento traslazionale.
Anche se le prove sono scarse, esistono alcuni casi documentati e studi di miglioramento con varie combinazioni di queste tecniche:
- 74 pazienti sono stati trattati con dieci sessioni di terapia con cera, ultrasuoni, esercizi muscolari di stretching e massaggio. A 3 mesi, il 68,8% dei pazienti ha riferito di non avere dolori o inneschi. Di questo 68,8 per cento di pazienti, nessuno aveva dolori o inneschi a 6 mesi
- 60 pollici trigger in 48 bambini sono stati trattati quotidianamente con esercizi passivi del pollice interessato dalla madre. Questo ha portato a un tasso di guarigione dell’80% per lo stadio 2 e del 25% per lo stadio 3 dei pollici dopo una media di 62 mesi
Terapia extracorporea a onde d’urto
Di recente, la terapia extracorporea a onde d’urto (ESWT) è stata avanzata come una possibile alternativa alla chirurgia per il trattamento dei disturbi muscoloscheletrici in pazienti recalcitranti al trattamento conservativo tradizionale. Yildirim e colleghi hanno condotto uno studio clinico prospettico randomizzato e controllato per determinare l’efficacia della ESWT nel trattamento del dito a scatto rispetto all’iniezione di corticosteroidi. I pazienti sono stati seguiti a uno, tre e sei mesi. Hanno scoperto che tre sessioni di trattamento ESWT potrebbero essere efficaci quanto un’iniezione di corticosteroidi per migliorare la gravità dei sintomi e lo stato funzionale nei pazienti con una classificazione di grado 2 secondo la classificazione Quinnell. I pazienti nel gruppo ESWT hanno ricevuto 1000 shock ad una densità di flusso di energia di 2,1 bar (frequenza 15 Hz) per tre sessioni. C’era una pausa di una settimana tra ogni sessione. Hanno trovato che entrambi i gruppi ESWT e corticosteroidi avevano miglioramenti statisticamente significativi in tutti i risultati dopo il trattamento.
Si ritiene che ESWT induca la riparazione dei tessuti infiammati attraverso la rigenerazione dei tessuti e stimoli l’ossido nitrico sintasi, portando alla soppressione dell’infiammazione in corso nei tessuti molli. C’è anche una leggera evidenza che uno di questi meccanismi può avere un effetto benefico sull’ispessimento del tendine flessore e della sua guaina. Questo può permettere di superare l’ostruzione del dito grilletto. ESWT offre un’alternativa per le persone che rifiutano le iniezioni di corticosteroidi a causa delle potenziali complicazioni, o che sono allergiche agli anestetici locali o che hanno un’intensa paura delle iniezioni (‘agofobia’).
Gestione operativa
Tecnica chirurgica aperta
Quando il trattamento conservativo fallisce, la chirurgia è indicata. La chirurgia aperta combinata con una riabilitazione efficace permette un miglioramento rapido e significativo della funzione della mano con un basso rischio di complicazioni. Questa tecnica, considerata il gold standard, si esegue facendo un’incisione longitudinale nella piega palmare sopra l’articolazione metacarpo-falangea del dito coinvolto e seguita dal rilascio dei tendini del flessore digitorum superficialis e profundus. Questa procedura dura 2-7 minuti e ha un tempo medio di disagio (45 giorni) post-operatorio. Un vantaggio di questa tecnica è che permette di visualizzare la puleggia e quindi ha meno rischi di danni ai nervi digitali rispetto alle tecniche endoscopiche.
Tecnica chirurgica endoscopica
Questa tecnica si esegue facendo due incisioni: una alla piega palmare sopra la metacarpofalangea e l’altra alla piega volare del dito. Un endoscopio viene poi introdotto per tagliare la puleggia liberando i tendini flessori. Questa procedura dura da due a nove minuti e ha un tempo medio di disagio più breve (23 giorni) post-operatorio. Altri vantaggi sono l’assenza di cicatrici e di problemi legati alle cicatrici e una riabilitazione post-operatoria più breve. Tuttavia, c’è una grande curva di apprendimento e gli strumenti sono costosi.
Rilascio per via percutanea
Questa tecnica può essere eseguita con o senza imaging. Il rilascio percutaneo non guidato dalle immagini (alla cieca) viene eseguito utilizzando punti di riferimento anatomici per evitare lesioni ai tendini e alle strutture neurovascolari. Il tempo di recupero è più breve rispetto alla chirurgia aperta, ma la possibilità di danni ai nervi digitali è più alta, specialmente alle dita 1, 2 e 5. Una nuova tecnica che utilizza la guida a ultrasuoni aiuta a identificare chiaramente i tendini e le strutture neurovascolari, prevenendo le potenziali complicazioni che sono presenti con il rilascio percutaneo non guidato dall’immagine e si confronta favorevolmente con le tecniche chirurgiche.
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 Makkouk AH, Oetgen ME, Swigart CR, Dodds SD. Trigger finger: eziologia, valutazione e trattamento. Current Reviews in Musculoskeletal Medicine. 2008 Jun 1;1(2):92-6.
- 2.0 2.1 2.2 Deskur A, Deskur Z. Trattamento chirurgico e riabilitazione del pollice e del dito di Trigger. Central European Journal of Sport Sciences and Medicine. 2017;17(1):61-6.
- 3.0 3.1 3.2 3.3 Andreu JL, Oton T, Silvia-Fernandez L, Sanz J. Hand pain other than carpal tunnel syndrome (CTS): Il ruolo dei fattori occupazionali. Le migliori pratiche e la ricerca reumatologia clinica. 2011;25:31-42.
- 4.0 4.1 4.2 4.3 4.4 4.5 Szmiga L. Trigger Finger. Corso Phsyioplus 2020
- Bianchi S, Gitto S, Draghi F. Caratteristiche ecografiche del dito di Trigger: Revisione della letteratura. Journal of Ultrasound in Medicine. 2019 Dec;38(12):3141-54.
- 6.0 6.1 6.2 6.3 Schöffl VR, Schöffl I. Dolore alle dita negli scalatori su roccia: raggiungere la giusta diagnosi differenziale e terapia. J Sports Med Phys Fitness. 2007;47:70-78.
- 7.00 7.01 7.02 7.03 7.04 7.05 7.06 7.07 7.08 7.09 7.10 Colbourn J, Heath N, Manary S, Pacifico D. Effectiveness of splinting for the treatment of trigger finger. Journal of Hand Therapy.2008; 21(4):36-343.
- Matthews A, Smith K, Read L, Nicholas J, Schmidt E. Trigger finger: Una panoramica delle opzioni di trattamento. Journal of the American Academy of PAs. 2019 Jan 1;32(1):17-21.
- 9.0 9.1 9.2 Problemi ai tendini della mano: tenosinovite di de quarvain e dito a scatto. Harvard Women’s Health Watch.2010:4-5.
- 10.0 10.1 Howitt S. Il trattamento conservativo del pollice trigger utilizzando tecniche Graston e tecnica di rilascio attivo. JCCA. 206;50(4):249-254.
- 11.0 11.1 11.2 Peters-Veluthamaningal C, Winters JC, Groenier KH et al. Iniezioni di corticosteroidi efficaci per il dito a scatto negli adulti nella pratica generale: un doppio cieco randomizzato placebo controllato trial. Annali delle malattie reumatiche. 2008;67;1262-1266.
- Peters-Veluthamaningal C, van der Windt DA, Winters JC, Meyboom-de Jong B. Iniezione di corticosteroidi per il dito a scatto negli adulti. Cochrane Database Syst Rev. 2009; (1): CD005617.
- Yung E, Asavasopon S, Godges J. Screening per la patologia di testa, collo e spalla in pazienti con segni e sintomi dell’estremità superiore. Giornale di terapia della mano. Aprile 2010;23(2):173-186. Disponibile da: CINAHL Plus with Full Text, Ipswich, MA. Accesso 23 novembre 2011.
- 14.0 14.1 14.2 Salim, N., S. Abdullah, J. Sapuan, and N. H. M. Haflah.Outcome of corticosteroid injection versus physiotherapy in the treatment of mild trigger fingers. Journal of Hand Surgery (European Volume) 0th ser. 0.0 (2011): 1-8. 19 novembre 2011.
- Lunsford D, Valdes K, Hengy S. Gestione conservativa del dito trigger: Una revisione sistematica. Journal of Hand Therapy. 2019 Apr 1;32(2):212-21.
- Esercizi di scorrimento del tendine | Ability Rehabilitation . Disponibile da:https://www.youtube.com/watch?v=favZefGkiHk
- Watanabe, H., Yoshiki Hamada, Tadahito Toshima, e Koki Nagasawa. Trattamento conservativo per il pollice di trigger nei bambini. Archivi di chirurgia ortopedica e traumatologica. 2001;121(7):388-90.
- 18.0 18.1 18.2 Yildirim, P., Gultekin, A., Yildirim, A., Karahan, A. Y., & Tok, F. (2016). Terapia extracorporea ad onde d’urto rispetto all’iniezione di corticosteroidi nel trattamento del dito a scatto: uno studio controllato randomizzato. Journal of Hand Surgery (European Volume), 41(9), 977-983.
- Seok, H., & Kim, S. H. (2013). L’efficacia della terapia extracorporea ad onde d’urto vs iniezione locale di steroidi per la gestione della sindrome del tunnel carpale: uno studio controllato randomizzato. Giornale americano di medicina fisica & riabilitazione, 92 (4), 327-334.
- Akhtar, S., Bradley, M. J., Quinton, D. N., & Burke, F. D. (2005). Gestione e rinvio per dito a scatto/pollice. BMJ: British Medical Journal, 331(7507), 30.
- Rajeswaran G., Lee J.C., Eckersley R., et al. Ultrasuono-guidato rilascio percutaneo della puleggia anulare in trigger digit. Società Europea di Radiologia. 2009;19:2232-2237.