Epifora, o lacrimazione, è un sintomo comune di molte condizioni oftalmiche che possono avere origine dalla palpebra, dal segmento anteriore o dal sistema lacrimale. La maggior parte di queste condizioni non sono pericolose per la vista, ma i pazienti spesso trovano la lacrimazione un problema serio che causa visione offuscata, disagio oculare, irritazione della pelle e imbarazzo sociale. Poiché la causa dell’epifora è multifattoriale, è importante cercare indizi nella storia e nell’esame fisico per indicare la fonte del problema. Poi un approccio graduale al trattamento può portare a “lacrime di gioia”. 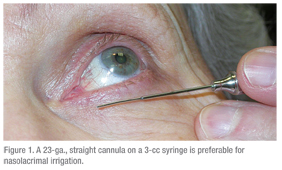 Chiave sulla storia
Chiave sulla storia
La storia è molto importante perché spesso è sufficiente da sola a portare alla diagnosi appropriata. Come per qualsiasi processo patologico, conoscere il “chi, cosa, dove” del problema può aiutare ad individuare la causa. Per la lacrimazione, la domanda più semplice da porre è quanta lacrimazione c’è, quantificare quanto un paziente ha bisogno di tamponare gli occhi o di pulirsi il viso può aiutare a determinarne la causa e la gravità. Una lacrimazione molto lieve è meno probabile legata a un’ostruzione completa del dotto nasolacrimale (NLDO), mentre una lacrimazione costante lungo il viso probabilmente lo è. Anche determinare quando la lacrimazione peggiora può essere indicativo. I pazienti con lacrimazione secondaria a problemi del segmento anteriore come l’occhio secco o la blefarite spesso notano che la lacrimazione peggiora alla fine della giornata, o quando si fa un lavoro ad alta intensità visiva come leggere o lavorare al computer; i pazienti con una NLDO noteranno che la lacrimazione è peggiore all’aperto quando fa freddo o c’è vento. I sintomi associati come il dolore acuto seguito dalla lacrimazione sono classici per la lacrimazione indotta dall’occhio secco. Il gonfiore e il dolore della palpebra o del canthus mediale indicano una NLDO o una dacriocistite. Infine, qualsiasi storia di malattia del seno o di trauma facciale dovrebbe essere sollecitata. La presenza di infezioni rinosinusali croniche o di traumi precedenti, compresa la rinoplastica estetica, può essere associata a un’ostruzione del dotto nasolacrimale. In conclusione: Una buona anamnesi vi aiuterà a focalizzare l’esame.
Un esame guidato
L’esame del paziente che soffre di lacrimazione dovrebbe essere simile a quello di qualsiasi paziente oftalmico con un’attenzione speciale e fermate lungo il percorso. Dovrebbe essere guidato dall’anamnesi e coprire anche le possibili cause della lacrimazione. Comincio sempre guardando il paziente lontano dalla lampada a fessura. Questo può essere fatto durante il processo di intervista ed è molto utile per valutare i pazienti non cooperativi prima dell’esame pratico. Mi piace osservare prima le condizioni della pelle e delle palpebre. In un paziente con lacrimazione cronica, la pelle intorno all’occhio colpito è spesso eritematosa e squamosa; questo è particolarmente vero al canthus mediale e laterale dove il paziente spesso strofina o tampona l’occhio. Cercate anche le malposizioni delle palpebre; l’entropion o l’ectropion sono facilmente visibili anche senza manipolazione delle palpebre. Osservare anche l’ammiccamento del paziente, sia la forza che il ritmo. I pazienti con paralisi di Bell concomitante o parzialmente risolta avranno una diminuzione della forza e del ritmo di ammiccamento o anche un lagoftalmo. Nei pazienti con un tasso di ammiccamento aumentato, pensate all’irritazione oculare o al blefarospasmo che causa la lacrimazione. Poi guardate gli occhi; spesso è facile vedere se l’occhio è lucido e umido; se questo è correlato al lato che ha i sintomi, allora è più probabile un processo ostruttivo. Se l’occhio più asciutto è l’occhio sintomatico, allora l’occhio secco può essere il problema sottostante.
Il passo successivo è l’esame fisico, ma ancora senza la lampada a fessura. Una lampada muscolare è una fonte di luce perfetta. Le palpebre inferiori dovrebbero essere esaminate per la presenza o l’assenza di lassità con il test di scatto, in cui l’occhio viene distratto dal globo per vedere se si riavvicina al globo o richiede un ammiccamento per ripristinare la sua posizione. Anche la palpebra dovrebbe essere esaminata attentamente per la sua posizione palpebrale naturale; il canthus laterale è sopra, in linea, o sotto quello mediale? Lo spostamento verso il basso del canthus suggerisce anche una lassità palpebrale, che può causare l’epifora. Anche i punti mediali dovrebbero essere controllati per vedere se sono in contatto con il globo. La palpebra dovrebbe poi essere distratta lateralmente e verso l’alto per vedere se questo ripristina la posizione naturale della palpebra, in particolare i puncta della palpebra. Il canthus mediale dovrebbe essere esaminato per qualsiasi pienezza, in particolare dove si trova il sacco lacrimale. La regione del sacco lacrimale deve essere massaggiata, e se risulta uno scarico fluido o mucopurulento, allora è presente un’ostruzione del dotto nasolacrimale.
L’esame può quindi essere aiutato con la lampada a fessura. Il lago lacrimale, il livello delle lacrime alla giunzione della palpebra inferiore e del globo, dovrebbe essere valutato. Un lago lacrimale diminuito indica occhi secchi, mentre un lago lacrimale aumentato è probabilmente dovuto a un problema di deflusso. Il margine palpebrale dovrebbe essere valutato per la presenza di una disfunzione della ghiandola di Meibomio o di una blefarite. La valutazione della malposizione palpebrale può anche essere eseguita sotto la guida della lampada a fessura per un maggiore ingrandimento. Anche il posizionamento e le dimensioni dei pungiglioni dovrebbero essere valutati con attenzione per vedere se i pungiglioni sono occlusi dal caruncolo o dalla piega semilunare in posizione di riposo. La qualità e la salute della congiuntiva e della cornea dovrebbero essere determinate.
Il controllo
Una volta che l’esame primario è completo, l’esaminatore dovrebbe avere una buona idea se la lacrimazione è un problema del segmento anteriore, un problema di posizione palpebrale o di drenaggio lacrimale.
In base a questa valutazione, possono essere eseguiti test secondari. Per i pazienti con occhio secco, il test di Schirmer dopo l’anestesia è più utile. I pazienti che hanno la lacrimazione nel contesto dell’occhio secco di solito hanno una ridotta produzione lacrimale basale, e questo test è il migliore per valutare una carenza.
Per un problema di malposizione palpebrale, è stato descritto come utile il taping palpebrale.1 Se la posizione della palpebra è migliorata e i sintomi della lacrimazione sembrano migliori, allora la chirurgia palpebrale sarà probabilmente utile.
Per i problemi di deflusso lacrimale, il sondaggio e l’irrigazione sono più utili.2 Per avere risultati riproducibili e informativi, è importante avere l’attrezzatura adeguata. Io preferisco usare una cannula lacrimale dritta di 23 gauge (vedi Figura 1). Se si usa qualcosa di più piccolo, come una cannula per il segmento anteriore, la pressione richiesta per passare attraverso la cannula può essere troppo alta o l’acqua può fluire intorno alla cannula, dando un risultato falso positivo. La dimensione è utile anche perché se è necessaria una dilatazione significativa dei pungiglioni per far passare la cannula, allora la stenosi dei pungiglioni è parte del problema.3 Una cannula diritta è utile anche perché si può valutare la presenza di stenosi nel canalicolo.
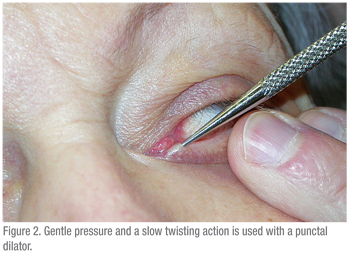
Una siringa da 3 cc dovrebbe essere usata per far passare l’acqua attraverso il sistema lacrimale. Una siringa più grande (5 cc o superiore) richiederebbe una forza significativa per far passare l’acqua attraverso la cannula. Una siringa più piccola porta al problema opposto: una siringa TB rende troppo facile spingere l’acqua e quindi le ostruzioni sono difficili da individuare. Anche la tecnica è importante. La superficie oculare dovrebbe essere intorpidita e un batuffolo di cotone con anestetico dovrebbe essere tenuto tra i pugni per alcuni minuti per aiutare il disagio. Poi il paziente dovrebbe essere istruito a guardare verso l’alto, quando si testa la palpebra inferiore. La palpebra deve essere messa in tensione lateralmente e il dilatatore (se necessario) deve essere passato verticalmente nei puncta e poi girato per seguire il corso della palpebra orizzontalmente (Vedi Figura 2). Durante la dilatazione, si esercita una leggera pressione con il dilatatore e può essere utile un lento movimento di rotazione. La cannula deve essere inserita in modo simile (Vedi Figura 3 & 4). Se si usa una cannula dritta, può essere passata medialmente fino a quando si sente delicatamente un arresto duro. Questo conferma che il canalicolo è brevettato, poiché la cannula è stata in grado di passare fino alla parete mediale dell’orbita. Se si incontra un arresto morbido, dove la cannula non può passare completamente nel canalicolo, allora è probabile un’ostruzione canalicolare.
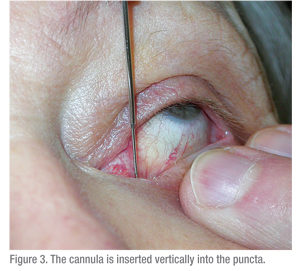
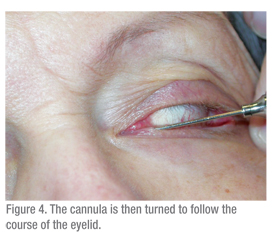
La cannula viene fatta risalire leggermente e il sistema viene irrigato. Un sistema nasolacrimale pervio dovrebbe essere facile da irrigare e il paziente sentirà il fluido nel naso e assaggerà l’acqua in gola. L’uso di soluzione salina nella soluzione irrigante può essere utile per i pazienti per dare questo feedback. Se c’è una certa resistenza all’irrigazione ma il fluido passa lungo il dotto, allora è presente un’ostruzione parziale del dotto nasolacrimale. Una resistenza significativa all’irrigazione e il reflusso intorno alla cannula e attraverso gli altri canalicoli e punti confermano un’ostruzione completa del dotto nasolacrimale. Altri test lacrimali, come il test di Jones, possono essere utili, ma sono usati raramente.
Infine, il passaggio nasale dovrebbe essere visualizzato. L’uso di uno speculum nasale e di una lampada muscolare o di una fonte di luce indiretta è appropriato.
La presenza di una massa, di un importante difetto del setto nasale o di un’infiammazione della mucosa nasale dovrebbe sollevare la possibilità di una patologia nasale e generare un rinvio a un otorinolaringoiatra.
Una volta determinata la causa della lacrimazione, il trattamento dovrebbe essere focalizzato sul miglioramento o sull’inversione del problema. I problemi del segmento anteriore come gli occhi secchi o la blefarite dovrebbero essere gestiti medicalmente. Le malposizioni palpebrali, se significative, dovrebbero essere affrontate con il riposizionamento chirurgico e il serraggio della palpebra. Le ostruzioni nasolacrimali dovrebbero essere affrontate in base al difetto anatomico specifico. La stenosi del canale può essere affrontata con una punctoplastica. La stenosi canalicolare o l’ostruzione spesso richiede la trephination canalicolare, l’escissione diretta della cicatrice e la ricostruzione con stenting al silicone, o il posizionamento del tubo di Jones (congiuntivo-dacriocistorinostomia). Per le ostruzioni parziali del dotto nasolacrimale, la dilatazione con palloncino del dotto nasolacrimale con intubazione in silicone può essere efficace. Per le ostruzioni complete, è appropriata la dacriocistorinostomia tramite un approccio esterno o terminale nasale. Nei pazienti che non sono buoni candidati alla chirurgia o che possono essere refrattari ad altri interventi, sono utili le iniezioni di tossina botulinica A nella ghiandola lacrimale. Infine, molti pazienti avranno più fattori che contribuiscono alla loro lacrimazione. In questi casi, un approccio graduale è fondamentale, per affrontare prima le cose semplici e procedere con la chirurgia mirata, se necessario.
L’epifora è un disturbo oftalmico comune che può essere causato da patologie del segmento anteriore, delle palpebre e del drenaggio lacrimale. Anche se può essere facile essere sopraffatti dalla valutazione di questi pazienti, con un’anamnesi e un esame approfonditi, il problema è spesso elicitato, portando all’intervento terapeutico appropriato.
Il dott. Bernardino esegue interventi di oculoplastica e chirurgia estetica presso il Vantage Eye Center ed è particolarmente interessato ai tumori palpebrali e orbitali, alle disfunzioni lacrimali, alle malattie oculari della tiroide e alla riabilitazione dopo la perdita di un occhio. Contattatelo all’indirizzo [email protected].
1. Cannon PS, Sadiq SA. Il taping palpebrale può prevedere il beneficio di una procedura di striscia tarsale laterale in pazienti con lassità palpebrale ed epifora funzionale? Ophthal Plast Reconstr Surg 2009:25;194-6.
2. Guzek JP, Ching AS, Joang TA, Dure-Smith P, et al. Test lacrimali clinici e radiologici in pazienti con epifora. Ophthalmology 1997:104;1875-81.
3. Kashkouli MB, Beigi B, Murthy R, Astbury N. Stenosi puntale esterna acquisita: Eziologia e risultati associati. Am J Ophthalmol 2003:136:1079-84.
.