Ce este anxietatea? Cei mai mulți dintre noi simțim o anumită anxietate aproape în fiecare zi a vieții noastre. Poate că vă așteaptă un test important pentru școală. Sau poate că există acel meci important de sâmbăta viitoare, sau acea primă întâlnire cu cineva nou pe care sperați să îl impresionați. Anxietatea poate fi definită ca o stare de spirit negativă care este însoțită de simptome corporale, cum ar fi creșterea ritmului cardiac, tensiune musculară, un sentiment de neliniște și aprehensiuni cu privire la viitor (APA, 2013; Barlow, 2002).

Anxietatea este ceea ce ne motivează să ne facem planuri pentru viitor și, în acest sens, anxietatea este de fapt un lucru bun. Este acel sentiment sâcâitor care ne motivează să studiem pentru acel test, să ne antrenăm mai mult pentru acel joc sau să fim la cea mai bună formă la acea întâlnire. Dar unii oameni resimt anxietatea atât de intens încât aceasta nu mai este utilă sau utilă. Aceștia pot deveni atât de copleșiți și de distrași de anxietate încât chiar nu reușesc să treacă testul, să greșească mingea sau să-și petreacă întreaga întâlnire agitându-se și evitând contactul vizual. Dacă anxietatea începe să interfereze în viața persoanei într-un mod semnificativ, aceasta este considerată o tulburare.
Anxietatea și tulburările strâns legate de aceasta apar din „triple vulnerabilități”, „o combinație de factori biologici, psihologici și specifici care ne cresc riscul de a dezvolta o tulburare (Barlow, 2002; Suárez, Bennett, Goldstein, & Barlow, 2009). Vulnerabilitățile biologice se referă la factori genetici și neurobiologici specifici care ar putea predispune pe cineva să dezvolte tulburări de anxietate. Nu există o singură genă care să cauzeze în mod direct anxietatea sau panica, dar genele noastre ne pot face mai susceptibili la anxietate și pot influența modul în care creierul nostru reacționează la stres (Drabant et al., 2012; Gelernter & Stein, 2009; Smoller, Block, & Young, 2009). Vulnerabilitățile psihologice se referă la influențele pe care experiențele noastre timpurii le au asupra modului în care vedem lumea. Dacă am fost confruntați cu factori de stres imprevizibili sau cu experiențe traumatice la vârste mai mici, putem ajunge să vedem lumea ca fiind imprevizibilă și incontrolabilă, chiar periculoasă (Chorpita & Barlow, 1998; Gunnar & Fisher, 2006). Vulnerabilitățile specifice se referă la modul în care experiențele noastre ne determină să ne concentrăm și să ne canalizăm anxietatea (Suárez et al., 2009). Dacă am învățat că boala fizică este periculoasă, poate prin faptul că am fost martori la reacția familiei noastre ori de câte ori cineva se îmbolnăvea, este posibil să ne concentrăm anxietatea asupra senzațiilor fizice. Dacă am învățat că dezaprobarea din partea celorlalți are consecințe negative, chiar periculoase, cum ar fi faptul de a țipa la noi sau de a fi pedepsiți sever chiar și pentru cea mai mică abatere, ne-am putea concentra anxietatea asupra evaluării sociale. Dacă am învățat că „celălalt pantof ar putea să cadă” în orice moment, ne-am putea concentra anxietatea asupra grijilor legate de viitor. Niciuna dintre aceste vulnerabilități nu cauzează în mod direct tulburări de anxietate de una singură – în schimb, atunci când toate aceste vulnerabilități sunt prezente, iar noi experimentăm un anumit stres de viață declanșator, rezultatul poate fi o tulburare de anxietate (Barlow, 2002; Suárez et al., 2009). În secțiunile următoare, vom explora pe scurt fiecare dintre tulburările majore bazate pe anxietate, regăsite în cea de-a cincea ediție a Manualului diagnostic și statistic al tulburărilor mintale (DSM-5) (APA, 2013).
Turba de anxietate generalizată
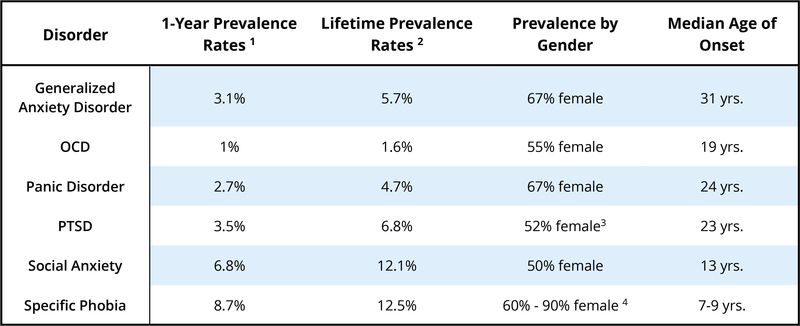
Cei mai mulți dintre noi ne facem griji uneori, iar această îngrijorare poate fi, de fapt, utilă pentru a ne ajuta să planificăm pentru viitor sau să ne asigurăm că ne amintim să facem ceva important. Cei mai mulți dintre noi pot lăsa deoparte grijile atunci când trebuie să se concentreze asupra altor lucruri sau pot înceta cu totul să se îngrijoreze ori de câte ori o problemă a trecut. Cu toate acestea, pentru cineva care suferă de tulburare de anxietate generalizată (GAD), aceste îngrijorări devin dificil sau chiar imposibil de oprit. Aceștia se pot trezi îngrijorându-se în mod excesiv în legătură cu o serie de lucruri diferite, atât minore, cât și catastrofale. Grijile lor vin, de asemenea, cu o serie de alte simptome, cum ar fi tensiunea musculară, oboseala, agitația sau neliniștea, iritabilitatea, dificultățile cu somnul (fie că adoarme, fie că rămâne adormit, sau ambele), sau dificultăți de concentrare.Criteriile DSM-5 specifică faptul că cel puțin șase luni de anxietate și îngrijorare excesivă de acest tip trebuie să fie în curs de desfășurare, să se întâmple mai multe zile decât în mod normal pentru o bună parte din zi, pentru a primi un diagnostic de GAD. Aproximativ 5,7% din populație a îndeplinit criteriile pentru GAD la un moment dat pe parcursul vieții (Kessler, Berglund, et al., 2005), ceea ce face ca aceasta să fie una dintre cele mai frecvente tulburări de anxietate (a se vedea tabelul 1).
Ce face ca o persoană cu GAD să se îngrijoreze mai mult decât o persoană obișnuită? Cercetările arată că persoanele cu GAD sunt mai sensibile și mai vigilente față de posibilele amenințări decât persoanele care nu sunt anxioase (Aikins & Craske, 2001; Barlow, 2002; Bradley, Mogg, White, Groom, & de Bono, 1999). Acest lucru poate fi legat de experiențele stresante timpurii, care pot duce la o viziune a lumii ca un loc imprevizibil, incontrolabil și chiar periculos. Unii au sugerat că persoanele cu TAG își fac griji ca o modalitate de a obține un anumit control asupra acestor experiențe altfel incontrolabile sau imprevizibile și împotriva rezultatelor incerte (Dugas, Gagnon, Ladouceur, & Freeston, 1998). Trecând în mod repetat prin toate scenariile posibile „Și dacă?” în mintea lor, persoana ar putea simți că este mai puțin vulnerabilă la un rezultat neașteptat, dându-i sentimentul că are un anumit control asupra situației (Wells, 2002). Alții au sugerat că persoanele cu GAD se îngrijorează ca o modalitate de a evita să se simtă stresate (Borkovec, Alcaine, & Behar, 2004). De exemplu, Borkovec și Hu (1990) au descoperit că cei care își făceau griji atunci când se confruntau cu o situație stresantă aveau o excitație fiziologică mai mică decât cei care nu își făceau griji, poate pentru că îngrijorarea îi „distragea” într-un fel.
Problema este că toate aceste „ce-ar fi dacă?” nu duc persoana mai aproape de o soluție sau de un răspuns și, de fapt, ar putea să o îndepărteze de la lucrurile importante la care ar trebui să acorde atenție în acest moment, cum ar fi terminarea unui proiect important. Multe dintre rezultatele catastrofale de care își fac griji persoanele cu GAD sunt foarte puțin probabile să se întâmple, astfel încât atunci când evenimentul catastrofal nu se materializează, actul de îngrijorare este întărit (Borkovec, Hazlett-Stevens, & Diaz, 1999). De exemplu, dacă o mamă își petrece toată noaptea făcându-și griji dacă fiica ei adolescentă va ajunge acasă în siguranță după o ieșire în oraș, iar fiica se întoarce acasă fără incidente, mama ar putea atribui cu ușurință întoarcerea în siguranță a fiicei sale la succesul „vegherii” sale. Ceea ce mama nu a aflat este că fiica ei s-ar fi întors acasă la fel de în siguranță dacă s-ar fi concentrat asupra filmului pe care îl urmărea cu soțul ei, în loc să fie preocupată de griji. În acest fel, ciclul de îngrijorare se perpetuează și, ulterior, persoanele cu TAG ratează adesea multe evenimente altfel plăcute din viața lor.
Turba de panică și agorafobia
Ați avut vreodată un cvasi-accident sau ați fost luat prin surprindere în vreun fel? Este posibil să fi simțit o avalanșă de senzații fizice, cum ar fi bătăi bruște ale inimii, dificultăți de respirație sau furnicături. Această reacție de alarmă se numește răspunsul „luptă sau fugi” (Cannon, 1929) și este reacția naturală a corpului dumneavoastră la frică, pregătindu-vă fie să luptați, fie să fugiți ca răspuns la amenințare sau pericol. Este probabil că nu erați prea preocupat de aceste senzații, deoarece știați ce le provoca. Dar imaginați-vă că această reacție de alarmă a apărut „din senin”, fără un motiv aparent sau într-o situație în care nu vă așteptați să fiți anxios sau temător. Acest lucru se numește un atac de panică „neașteptat” sau o alarmă falsă. Pentru că nu există niciun motiv sau indiciu aparent pentru reacția de alarmă, ați putea reacționa la senzații cu teamă intensă, poate crezând că aveți un atac de cord, că înnebuniți sau chiar că muriți. Ați putea începe să asociați senzațiile fizice pe care le-ați simțit în timpul acestui atac cu această teamă și ați putea începe să vă străduiți să evitați să mai aveți acele senzații din nou.

Atacurile de panică neașteptate, cum ar fi acestea, se află în centrul tulburării de panică (PD). Cu toate acestea, pentru a primi un diagnostic de PD, persoana nu trebuie doar să aibă atacuri de panică neașteptate, ci trebuie, de asemenea, să experimenteze o anxietate intensă continuă și evitarea legată de atac timp de cel puțin o lună, provocând un stres semnificativ sau interferențe în viața sa. Persoanele cu tulburare de panică au tendința de a interpreta chiar și senzațiile fizice normale într-un mod catastrofic, ceea ce declanșează mai multă anxietate și, în mod ironic, mai multe senzații fizice, creând un cerc vicios al panicii (Clark, 1986, 1996). Persoana poate începe să evite o serie de situații sau activități care produc aceeași excitație fiziologică care a fost prezentă la începuturile unui atac de panică. De exemplu, o persoană care a experimentat o accelerare a inimii în timpul unui atac de panică ar putea evita exercițiile fizice sau cofeina. Cineva care a experimentat senzații de sufocare ar putea evita să poarte pulovere cu gât înalt sau coliere. Evitarea acestor indicii interne corporale sau somatice pentru panică a fost denumită evitare interoceptivă (Barlow & Craske, 2007; Brown, White, & Barlow, 2005; Craske & Barlow, 2008; Shear et al., 1997).
Individul poate, de asemenea, să fi experimentat o nevoie copleșitoare de a scăpa în timpul atacului de panică neașteptat. Acest lucru poate duce la sentimentul că anumite locuri sau situații – în special situațiile în care evadarea ar putea să nu fie posibilă – nu sunt „sigure”. Aceste situații devin indicii externe pentru panică. Dacă persoana începe să evite mai multe locuri sau situații, sau încă suportă aceste situații, dar o face cu o cantitate semnificativă de aprehensiune și anxietate, atunci persoana are și agorafobie (Barlow, 2002; Craske & Barlow, 1988; Craske & Barlow, 2008). Agorafobia poate provoca perturbări semnificative în viața unei persoane, determinând-o să facă tot posibilul pentru a evita situațiile, cum ar fi adăugarea de ore la o navetă pentru a evita să ia trenul sau să comande doar mâncare la pachet pentru a evita să intre într-un magazin alimentar. Într-un caz tragic văzut de clinica noastră, o femeie care suferea de agorafobie nu-și părăsise apartamentul timp de 20 de ani și își petrecuse ultimii 10 ani închisă într-o zonă mică a apartamentului său, departe de priveliștea de afară. În unele cazuri, agorafobia se dezvoltă în absența atacurilor de panică și, prin urmare, este o tulburare separată în DSM-5. Dar agorafobia însoțește adesea tulburarea de panică.
Aproximativ 4,7% din populație a îndeplinit criteriile pentru PD sau agorafobie de-a lungul vieții lor (Kessler, Chiu, Demler, Merikangas, & Walters, 2005; Kessler et al., 2006) (vezi tabelul 1) (vezi tabelul 1). În toate aceste cazuri de tulburare de panică, ceea ce a fost cândva o reacție naturală de alarmă adaptivă devine acum o alarmă falsă învățată și foarte temută.
Fobia specifică
Majoritatea dintre noi ar putea avea anumite lucruri de care ne temem, cum ar fi albinele, sau acele, sau înălțimile (Myers et al., 1984). Dar ce se întâmplă dacă această frică este atât de mistuitoare încât nu puteți ieși afară într-o zi de vară, sau să obțineți vaccinurile necesare pentru a pleca într-o călătorie specială, sau să vă vizitați medicul în noul ei cabinet de la etajul 26? Pentru a îndeplini criteriile pentru un diagnostic de fobie specifică, trebuie să existe o teamă irațională față de un obiect sau o situație specifică care interferează substanțial cu capacitatea de funcționare a persoanei. De exemplu, un pacient de la clinica noastră a refuzat o prestigioasă și râvnită rezidență pentru artiști, deoarece aceasta presupunea să petreacă timp în apropierea unei zone împădurite, cu siguranță cu insecte. Un alt pacient a plecat intenționat de acasă cu două ore mai devreme în fiecare dimineață pentru a putea trece pe lângă curtea împrejmuită a vecinilor înainte ca aceștia să-și lase câinele afară dimineața.
Lista fobiilor posibile este uluitoare, dar sunt recunoscute patru subtipuri majore de fobii specifice: tipul sânge-leziune-injecție (BII), tipul situațional (cum ar fi avioanele, lifturile sau locurile închise), tipul mediu natural pentru evenimentele pe care le poate întâlni cineva în natură (de exemplu, înălțimi, furtuni și apă) și tipul animal.

O a cincea categorie „altele” include fobii care nu se încadrează în niciunul dintre cele patru subtipuri majore (de exemplu, teama de sufocare, de vomă sau de contractarea unei boli). Cele mai multe reacții fobice provoacă o creștere a activității sistemului nervos simpatic și o creștere a ritmului cardiac și a tensiunii arteriale, poate chiar un atac de panică. Cu toate acestea, persoanele cu fobii de tip BII experimentează, de obicei, o scădere accentuată a ritmului cardiac și a tensiunii arteriale și pot chiar leșina. În acest fel, cei cu fobii de tip BII diferă aproape întotdeauna în reacția lor fiziologică de persoanele cu alte tipuri de fobii (Barlow & Liebowitz, 1995; Craske, Antony, & Barlow, 2006; Hofmann, Alpers, & Pauli, 2009; Ost, 1992). De asemenea, fobia BII se manifestă în familii mai puternic decât orice altă tulburare fobică pe care o cunoaștem (Antony & Barlow, 2002; Page & Martin, 1998). Fobia specifică este una dintre cele mai frecvente tulburări psihologice din Statele Unite, 12,5% din populație raportând un istoric de temeri de-a lungul vieții suficient de semnificative pentru a fi considerate „fobii” (Arrindell et al., 2003; Kessler, Berglund, et al., 2005) (a se vedea tabelul 1) (a se vedea tabelul 1). Majoritatea persoanelor care suferă de fobie specifică tind să aibă mai multe fobii de mai multe tipuri (Hofmann, Lehman, & Barlow, 1997).
Turbare de anxietate socială (Fobie socială)
Mulți oameni se consideră timizi, iar majoritatea oamenilor consideră că evaluarea socială este inconfortabilă în cel mai bun caz, sau ținerea unui discurs oarecum mortificantă. Cu toate acestea, doar o mică parte a populației se teme de aceste tipuri de situații în mod suficient de semnificativ pentru a merita un diagnostic de tulburare de anxietate socială (SAD) (APA, 2013). SAD este mai mult decât o timiditate exagerată (Bogels et al., 2010; Schneier et al., 1996). Pentru a primi un diagnostic de SAD, teama și anxietatea asociate cu situațiile sociale trebuie să fie atât de puternice încât persoana le evită în întregime sau, dacă evitarea nu este posibilă, persoana le suportă cu o mare suferință. Mai mult, teama și evitarea situațiilor sociale trebuie să afecteze viața de zi cu zi a persoanei sau să îi limiteze serios funcționarea academică sau profesională. De exemplu, o pacientă de la clinica noastră și-a compromis media perfectă de 4,0 pentru că nu a putut să finalizeze o prezentare orală obligatorie la unul dintre cursuri, ceea ce a făcut-o să pice cursul. Teama de o evaluare negativă ar putea face ca cineva să refuze în mod repetat invitații la evenimente sociale sau să evite să poarte conversații cu oamenii, ceea ce duce la o izolare din ce în ce mai mare.
Situațiile sociale specifice care declanșează anxietatea și teama variază de la interacțiuni unu-la-unu, cum ar fi începerea sau menținerea unei conversații; la situații bazate pe performanță, cum ar fi ținerea unui discurs sau o reprezentație pe scenă; la asertivitate, cum ar fi a cere cuiva să își schimbe comportamentele perturbatoare sau indezirabile. Teama de evaluarea socială s-ar putea extinde chiar și la lucruri precum utilizarea toaletelor publice, mâncatul într-un restaurant, completarea de formulare într-un loc public sau chiar cititul în tren. Orice tip de situație care ar putea atrage atenția asupra persoanei poate deveni o situație socială de temut. De exemplu, o pacientă de-a noastră a făcut tot posibilul să evite orice situație în care ar putea fi nevoită să folosească o toaletă publică de teamă că cineva o va auzi în cabina de baie și va crede că este dezgustătoare. Dacă teama este limitată la situații bazate pe performanță, cum ar fi vorbitul în public, se atribuie un diagnostic de SAD doar de performanță.
Ce determină pe cineva să se teamă de situațiile sociale într-o măsură atât de mare? Este posibil ca persoana să fi învățat în copilărie că evaluarea socială în special poate fi periculoasă, creând o vulnerabilitate psihologică specifică pentru a dezvolta anxietate socială (Bruch & Heimberg, 1994; Lieb et al., 2000; Rapee & Melville, 1997). De exemplu, este posibil ca îngrijitorii persoanei să o fi criticat aspru și să o fi pedepsit chiar și pentru cea mai mică greșeală, poate chiar să o fi pedepsit fizic.

Sau, cineva ar putea să fi suferit o traumă socială care a avut efecte de durată, cum ar fi faptul că a fost hărțuit sau umilit. În mod interesant, un grup de cercetători a constatat că 92% dintre adulții din eșantionul lor de studiu cu fobie socială au avut parte de tachinări și intimidări grave în copilărie, în comparație cu doar 35% până la 50% în rândul persoanelor cu alte tulburări de anxietate (McCabe, Antony, Summerfeldt, Liss, & Swinson, 2003). Altcineva ar putea reacționa atât de puternic la anxietatea provocată de o situație socială încât să aibă un atac de panică neașteptat. Acest atac de panică devine apoi asociat (răspuns condiționat) cu situația socială, determinând persoana respectivă să se teamă că se va panica data viitoare când se va afla în acea situație. Totuși, acest lucru nu este considerat PD, deoarece teama persoanei se concentrează mai mult pe evaluarea socială decât pe faptul de a avea atacuri de panică neașteptate, iar teama de a avea un atac este limitată la situațiile sociale. Până la 12,1% din populația generală suferă de fobie socială la un moment dat în viața lor (Kessler, Berglund, et al., 2005), ceea ce face ca aceasta să fie una dintre cele mai frecvente tulburări de anxietate, a doua după fobia specifică (a se vedea tabelul 1).
Turba de stres posttraumatic
Cu povești de război, dezastre naturale și agresiuni fizice și sexuale care domină știrile, este clar că trauma este o realitate pentru mulți oameni. Multe traume individuale care au loc în fiecare zi nici măcar nu ajung pe prima pagină a ziarelor, cum ar fi un accident de mașină, abuzul domestic sau moartea unei persoane dragi. Cu toate acestea, deși mulți oameni se confruntă cu evenimente traumatice, nu toți cei care se confruntă cu o traumă dezvoltă o tulburare. Unii, cu ajutorul familiei și al prietenilor, reușesc să își revină și să își continue viața (Friedman, 2009). Cu toate acestea, pentru unii, lunile și anii care urmează unei traume sunt pline de amintiri intruzive ale evenimentului, de un sentiment de teamă intensă că ar putea avea loc un alt eveniment traumatic sau de un sentiment de izolare și amorțeală emoțională. Aceștia se pot angaja într-o serie de comportamente menite să se protejeze pentru a nu fi vulnerabili sau nesiguri, cum ar fi scanarea constantă a împrejurimilor pentru a căuta semne de potențial pericol, faptul de a nu sta niciodată cu spatele la ușă sau de a nu-și permite niciodată să fie singuri undeva. Această reacție de durată la traumă este ceea ce caracterizează tulburarea de stres posttraumatic (PTSD).
Un diagnostic de PTSD începe cu evenimentul traumatic în sine. Un individ trebuie să fi fost expus la un eveniment care implică moartea reală sau amenințarea cu moartea, rănirea gravă sau violența sexuală. Pentru a primi un diagnostic de PTSD, expunerea la eveniment trebuie să includă fie experimentarea directă a evenimentului, fie faptul că a fost martor la evenimentul care i s-a întâmplat altcuiva, fie că a aflat că evenimentul s-a întâmplat unei rude apropiate sau unui prieten, fie că a avut o expunere repetată sau extremă la detalii ale evenimentului (cum ar fi în cazul primilor respondenți). Ulterior, persoana reexperimentează evenimentul atât prin amintiri intruzive, cât și prin coșmaruri. Unele amintiri pot reveni atât de viu încât persoana are senzația că trăiește din nou evenimentul, ceea ce se numește „flashback”. Individul poate evita orice lucru care îi amintește de traumă, inclusiv conversațiile, locurile sau chiar anumite tipuri de persoane. Aceștia se pot simți amorțiți din punct de vedere emoțional sau limitați în capacitatea lor de a simți, ceea ce poate interfera în relațiile interpersonale. Este posibil ca persoana să nu-și poată aminti anumite aspecte ale ceea ce s-a întâmplat în timpul evenimentului. Poate avea sentimentul unui viitor prescurtat, că nu se va căsători niciodată, nu va avea o familie sau nu va trăi o viață lungă și plină. Este posibil ca persoana să fie nervoasă sau să se sperie ușor, să fie hipervigilentă la ceea ce o înconjoară și să se înfurie repede. Prevalența PTSD în rândul întregii populații este relativ scăzută, 6,8% dintre aceștia având experiența PTSD la un moment dat în viață (Kessler, Berglund, et al., 2005) (a se vedea tabelul 1). Combaterea și agresiunea sexuală sunt cele mai frecvente traume precipitante (Kessler, Sonnega, Bromet, Hughes, & Nelson, 1995). În timp ce PTSD a fost categorisit anterior ca o tulburare de anxietate, în cea mai recentă versiune a DSM (DSM-5; APA, 2013) a fost reclasificat în categoria mai specifică a tulburărilor legate de traume și stresori.
O persoană cu PTSD este deosebit de sensibilă atât la indicii interni cât și externi care servesc ca memento-uri ale experienței lor traumatice. De exemplu, așa cum am văzut în cazul PD, senzațiile fizice de excitare prezente în timpul traumei inițiale pot deveni amenințătoare în sine, devenind o reamintire puternică a evenimentului. Cineva ar putea evita să se uite la filme intense sau emoționale pentru a preveni experiența de excitare emoțională. Evitarea conversațiilor, a amintirilor sau chiar a experienței emoției în sine poate fi, de asemenea, o încercare de a evita declanșarea unor indicii interne. Stimulii externi care au fost prezenți în timpul traumei pot deveni, de asemenea, declanșatori puternici. De exemplu, dacă o femeie este violată de un bărbat care purta un tricou roșu, ea poate dezvolta o reacție de alarmă puternică la vederea tricourilor roșii sau poate chiar mai mult, fără discernământ, la orice lucru cu o culoare roșie similară. Un veteran de luptă care a simțit un miros puternic de benzină în timpul unui atac cu bombă pe marginea drumului poate avea o reacție de alarmă intensă atunci când pompează benzină acasă. Indivizii cu o vulnerabilitate psihologică spre a vedea lumea ca fiind incontrolabilă și imprevizibilă se pot lupta în mod special cu posibilitatea unor evenimente traumatice suplimentare viitoare și imprevizibile, alimentând nevoia lor de hipervigilență și evitare și perpetuând simptomele de PTSD.
Turba obsesiv-compulsivă
Ați avut vreodată un gând ciudat care să vă apară în minte, cum ar fi să vă imaginați străinul de lângă dumneavoastră dezbrăcat? Sau poate ați trecut pe lângă un tablou strâmb pe perete și nu v-ați putut abține să nu-l îndreptați. Majoritatea oamenilor au ocazional gânduri ciudate și chiar se pot angaja în unele comportamente „compulsive”, în special atunci când sunt stresați (Boyer & Liénard, 2008; Fullana et al., 2009). Dar pentru cei mai mulți oameni, aceste gânduri nu sunt nimic mai mult decât o ciudățenie trecătoare, iar comportamentele sunt făcute (sau nefăcute) fără să se gândească de două ori. Pentru cineva cu tulburare obsesiv-compulsivă (TOC), însă, aceste gânduri și comportamente compulsive nu vin și pleacă pur și simplu. În schimb, gândurile ciudate sau neobișnuite sunt luate ca însemnând ceva mult mai important și real, poate chiar ceva periculos sau înfricoșător. Nevoia de a se angaja într-un anumit comportament, cum ar fi îndreptarea unui tablou, poate deveni atât de intensă încât este aproape imposibil să nu o duci la îndeplinire sau provoacă o anxietate semnificativă dacă nu poate fi îndeplinită. Mai mult, cineva cu TOC poate deveni preocupat de posibilitatea ca acel comportament să nu fi fost dus la bun sfârșit și să se simtă obligat să repete comportamentul din nou și din nou, poate de mai multe ori înainte de a fi „satisfăcut.”

Pentru a primi un diagnostic de TOC, o persoană trebuie să experimenteze gânduri obsesive și/sau compulsii care par iraționale sau fără sens, dar care continuă să le vină în minte. Câteva exemple de obsesii includ gânduri de îndoială (cum ar fi îndoiala că o ușă este încuiată sau că un aparat este oprit), gânduri de contaminare (cum ar fi gândul că dacă atingeți aproape orice v-ar putea da cancer) sau gânduri sau imagini agresive neprovocate sau fără sens. Compulsiile pot fi efectuate în încercarea de a neutraliza unele dintre aceste gânduri, oferind o ușurare temporară a anxietății pe care o provoacă obsesiile, sau pot fi absurde în sine. Oricum ar fi, compulsiile sunt distincte prin faptul că trebuie să fie repetitive sau excesive, persoana se simte „împinsă” să realizeze comportamentul, iar persoana simte o mare suferință dacă nu se poate angaja în acest comportament. Câteva exemple de comportamente compulsive sunt spălatul repetitiv (adesea ca răspuns la obsesiile de contaminare), verificarea repetitivă (încuietori, mânere de uși, aparate electrocasnice, adesea ca răspuns la obsesiile de îndoială), ordonarea și aranjarea lucrurilor pentru a asigura simetria sau efectuarea lucrurilor în conformitate cu un ritual sau o secvență specifică (cum ar fi îmbrăcatul sau pregătirea pentru culcare într-o anumită ordine). Pentru a îndeplini criteriile de diagnostic pentru TOC, angajarea în obsesii și/sau compulsii trebuie să ocupe o cantitate semnificativă din timpul persoanei, cel puțin o oră pe zi, și trebuie să provoace un disconfort semnificativ sau o afectare semnificativă a funcționării. Aproximativ 1,6% din populație a îndeplinit criteriile pentru TOC pe parcursul vieții (Kessler, Berglund, et al., 2005) (a se vedea tabelul 1). În timp ce TOC era categorisit anterior ca o tulburare de anxietate, în cea mai recentă versiune a DSM (DSM-5; APA, 2013) a fost reclasificat în categoria mai specifică a tulburărilor obsesiv-compulsive și a tulburărilor asociate.
Persoanele cu TOC confundă adesea faptul de a avea un gând intruziv cu potențialul lor de a duce la îndeplinire acel gând. În timp ce majoritatea oamenilor, atunci când au un gând ciudat sau înspăimântător, sunt capabili să renunțe la el, o persoană cu TOC poate rămâne „blocată” de gândul respectiv și să se teamă intens că ar putea pierde cumva controlul și să îl pună în aplicare. Sau, mai rău, ei cred că a avea gândul este la fel de rău ca și cum l-ar face. Acest lucru se numește fuziune gând-acțiune. De exemplu, o pacientă de-a noastră era chinuită de gânduri că îi va face rău fiicei sale mici. Ea a experimentat imagini intruzive în care arunca cafea fierbinte în fața fiicei sale sau îi împingea fața sub apă atunci când îi făcea baie. Aceste imagini erau atât de înspăimântătoare pentru pacientă încât nu-și mai permitea niciun contact fizic cu fiica ei și își lăsa fiica în grija unei babysitter dacă soțul ei sau o altă familie nu era disponibilă pentru a o „supraveghea”. În realitate, ultimul lucru pe care dorea să îl facă era să îi facă rău fiicei sale și nu avea nicio intenție sau dorință de a acționa în urma gândurilor și imaginilor agresive, și nimeni cu TOC nu acționează în urma acestor gânduri, dar aceste gânduri erau atât de înspăimântătoare pentru ea încât făcea tot posibilul să se ferească de posibilitatea de a le pune în aplicare, chiar dacă asta însemna să nu poată să o țină în brațe, să o legene sau să o mângâie pe fiica sa. Acestea sunt tipurile de lupte cu care se confruntă în fiecare zi persoanele cu TOC.
Tratamente pentru anxietate și tulburări conexe
A lungul anilor au fost dezvoltate multe tratamente de succes pentru anxietate și tulburări conexe. Medicamentele (anxiolitice și antidepresive) s-au dovedit a fi benefice pentru alte tulburări decât fobia specifică, dar ratele de recidivă sunt ridicate odată ce medicamentele sunt întrerupte (Heimberg et al., 1998; Hollon et al., 2005), iar unele clase de medicamente (tranchilizante minore sau benzodiazepine) pot fi generatoare de obișnuință.

Terapiile cognitiv-comportamentale bazate pe expunere (CBT) sunt tratamente psihosociale eficiente pentru tulburările de anxietate și multe dintre ele prezintă efecte mai mari ale tratamentului decât medicamentele pe termen lung (Barlow, Allen, & Basden, 2007; Barlow, Gorman, Shear, & Woods, 2000). În cadrul CBT, pacienții sunt învățați abilități care îi ajută să identifice și să schimbe procesele de gândire, credințele și comportamentele problematice care tind să agraveze simptomele anxietății și exersează aplicarea acestor abilități în situații din viața reală prin exerciții de expunere. Pacienții învață cum „aprecierile” automate sau gândurile pe care le au despre o situație afectează atât modul în care se simt, cât și modul în care se comportă. În mod similar, pacienții învață cum angajarea în anumite comportamente, cum ar fi evitarea situațiilor, tinde să întărească convingerea că situația este ceva de care trebuie să se teamă. Un aspect cheie al TCC este reprezentat de exercițiile de expunere, în care pacientul învață să se apropie treptat de situațiile pe care le consideră înfricoșătoare sau angoasante, pentru a-și pune la îndoială convingerile și pentru a învăța asociații noi, mai puțin înfricoșătoare despre aceste situații.
În mod obișnuit, între 50% și 80% dintre pacienții care primesc medicamente sau TCC vor prezenta un răspuns inițial bun, efectul TCC fiind mai durabil. Evoluțiile mai noi în tratamentul tulburărilor de anxietate se concentrează pe intervenții noi, cum ar fi utilizarea anumitor medicamente pentru a îmbunătăți învățarea în timpul CBT (Otto et al., 2010) și tratamente transdiagnostice care vizează vulnerabilitățile de bază, subiacente (Barlow et al., 2011). Pe măsură ce avansăm în înțelegerea anxietății și a tulburărilor asociate, la fel vor avansa și tratamentele noastre, cu speranța că pentru numeroasele persoane care suferă de aceste tulburări, anxietatea poate deveni din nou ceva util și adaptabil, mai degrabă decât ceva debilitant.
.