Introducere
Anestezia regională a devenit din ce în ce mai populară în chirurgia ambulatorie, deoarece s-a demonstrat că oferă un control excelent al durerii în perioada postoperatorie imediată, cu o durată mai scurtă de ședere în unitatea de îngrijire post-anestezică și economisirea perioperatorie a opioidelor.1-3
Blocarea gleznei constă în blocarea celor cinci nervi care asigură inervația senzorială a regiunii distale față de maleole. Este utilizat singur ca tehnică anestezică în chirurgia piciorului, cu condiția să nu se utilizeze un garou pneumatic în timpul intervenției, sau poate fi utilizat și împreună cu anestezia generală sau neuroaxială pentru a asigura o analgezie postoperatorie adecvată.4 Ori de câte ori este necesar un garou, propunem utilizarea acestuia la nivelul gleznei, cu o bună toleranță atunci când blocul de gleznă este utilizat ca unică tehnică anestezică.5,6
Principalul său avantaj față de blocul simultan al nervilor sciatic și femural este absența blocadei motorii deasupra gleznei. Acest lucru permite mobilizarea rapidă a pacientului, ceea ce este important în context ambulatoriu sau atunci când sunt necesare proceduri bilaterale.7
Migues et al.8 au efectuat un studiu prospectiv randomizat la 51 de pacienți, comparând calitatea anesteziei chirurgicale, analgezia postoperatorie și complicațiile postoperatorii ale blocului nervului sciatic la nivelul popliteului cu blocul de gleznă în chirurgia piciorului. În studiul lor, aceștia au utilizat tehnica reperelor anatomice pentru blocajul gleznei și stimulatorul nervos periferic pentru blocajul sciatic popliteal. Autorii nu au constatat o diferență semnificativă în ceea ce privește eficacitatea blocului și calitatea analgeziei postoperatorii. Nu au fost raportate complicații în acest studiu.
Deși au fost raportate rate ridicate de succes cu tehnica reperelor anatomice (89-100%),9,10 aceasta a fost percepută ca fiind dificilă din punct de vedere tehnic și nu foarte fiabilă.11
În ceea ce privește tehnica cu ultrasunete, Chin et al.12 au efectuat un studiu retrospectiv de cohortă de șase ani în care au comparat tehnica cu ultrasunete cu tehnica reperelor anatomice pentru blocurile de gleznă și au constatat că utilizarea ultrasunetelor crește eficacitatea clinică cu o anestezie chirurgicală îmbunătățită, o nevoie mai mică de opioide sistemice de salvare și doze postoperatorii mai mici de opioide.
Obiectivul acestui articol este de a trece în revistă anatomia și sonoanatomia relevantă în blocurile de gleznă și de a oferi anesteziștilor un instrument pentru localizarea și blocarea cu succes a nervilor implicați.
Inervația gleznei
Inervația distală față de maleole cuprinde nervii tibial, peroneu superficial și profund, sural și safenic.
Toți acești nervi sunt ramuri ale nervului sciatic, cu excepția nervului safenic, care este o ramură a nervului femural. Nervii peroneu profund, tibial posterior și sural sunt însoțiți de vase de sânge, care sunt repere anatomice utile pentru abordarea cu ultrasunete. Fig. 1 prezintă regiunile corespunzătoare inervației senzoriale a fiecăruia dintre nervii piciorului.

Inervația senzorială a piciorului și a gleznei.
Deși s-a sugerat că blocajul nervului safenian este necesar doar la 3% dintre pacienții duși la o intervenție chirurgicală la nivelul piciorului,13 se recomandă un blocaj complet, mai degrabă decât unul selectiv, indiferent de tipul de intervenție chirurgicală, deoarece teritoriile nervoase sunt adesea suprapuse.4
Nervul tibial: Un nerv cu caracteristici mixte (senzitiv și motor), provine din ramurile terminale ale nervului sciatic. În momentul în care traversează fosa poplitee primește denumirea de nerv tibial și devine superficial în regiunea care se află în partea posterioară a maleolei mediale. Este cel mai mare din grupul de cinci nervi care inervează piciorul și asigură senzația la nivelul tălpii și al călcâiului. La nivelul gleznei, se împarte în ramurile sale medială, laterală și calcaneală.14,15 Cu genunchiul în flexie și șoldul în rotație externă, transductorul se plasează transversal între maleola medială și tendonul lui Ahile (Fig. 2).
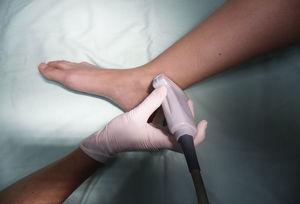
Poziționarea pacientului și a transductorului pentru blocarea nervului tibial.
Vasele sanguine din această zonă sunt identificate cu ajutorul sonanatomiei, inclusiv artera tibială posterioară, care trece posterior de maleola medială, și două vene însoțitoare. Nervul tibial apare ca o structură hiperechoică adiacentă arterei tibiale posterioare (Fig. 3).
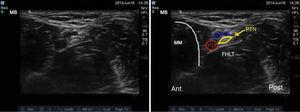
Imaginea ecografică a nervului tibial. PTN: nervul tibial posterior; PTA: artera tibială posterioară; MM: maleola medială; FHLT: tendonul flexor hallucis longus.
Nervul tibial se găsește cel mai adesea posterior de arteră, deși uneori poate fi anterior acesteia. Se recomandă efectuarea acestui bloc proximal față de eminența maleolei mediale pentru a asigura blocarea ramurii calcaneale.16 În cele din urmă, este important să se țină cont de tendonul flexor hallucis longus profund față de nervul tibial; din cauza caracteristicilor sale sonoanatomice, acesta poate fi confundat ocazional cu o structură nervoasă.
Redborg et al.15 au efectuat un studiu prospectiv randomizat pe 18 voluntari sănătoși comparând tehnica cu repere anatomice cu tehnica ghidată ecografic pentru blocarea nervului tibial și au arătat o proporție mai mare de blocuri complete după 30 de minute atunci când s-a folosit ultrasunetele (72% față de 22%).
Nervul peroneu superficial: Nervul peroneu superficial este ramura superficială a nervului peroneu comun. Acesta ia naștere la nivelul gâtului fibular și coboară în compartimentul lateral al piciorului, oferind senzație la nivelul dorsalului piciorului și al degetelor de la picioare.17 Cu genunchiul în flexie și șoldul în rotație internă, transductorul se plasează de-a lungul treimii medii a aspectului lateral al piciorului (Fig. 4).
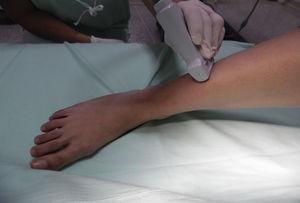
Poziționarea pacientului și a transductorului pentru blocarea nervului peroneu superficial.
Reperul anatomic utilizat este peroneul, care generează un ecou de formă dreptunghiulară. Superficial față de acesta se află mușchii peroneus brevis și extensor digitorum longus. Septul intermuscular și nervul peroneu superficial sunt de obicei vizualizate la acest nivel între cei doi mușchi, în profunzime față de fascia crurală (Fig. 5).
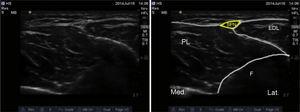
Imaginea ecografică a nervului peroneu superficial. SPN: nerv peroneu superficial; EDL: extensor digitorum longus; PL: peroneus longus; F: fibulă.
Pe măsură ce transductorul este avansat distal, nervul devine mai superficial până când traversează fascia crurală. În acest punct, nervul se ramifică în nervii cutanat intermediar dorsal și medial, care inervează partea dorsală a piciorului.17,18
În ceea ce privește în special nervul peroneu superficial, nu s-au găsit studii care să compare succesul tehnicii ghidate cu ultrasunete cu cel al tehnicii cu repere anatomice.
Nervul peroneu profund: Nervul peroneu profund este o ramură a nervului peroneu comun și, ca și ramura superficială, iese la nivelul gâtului fibular. El curge în profunzime până la extensor hallucis longus și devine din ce în ce mai superficial până când ajunge la fața anterioară a membranei interosoase, unde este localizat lateral față de artera tibială anterioară, deși au fost raportate variante anatomice.19,20 El asigură senzația în regiunea dintre primul și al doilea raion, fața laterală a primului raion și fața medială a celui de-al doilea raion. Transductorul este plasat transversal peste regiunea intermaleolară (Fig. 6), unde artera tibială anterioară este vizualizată ca reper anatomic principal, ceea ce este de mare folos în cazurile în care este dificil de vizualizat nervul, deoarece doar prin simpla înconjurare a arterei cu anestezic local se asigură blocajul nervos (Fig. 7). 4
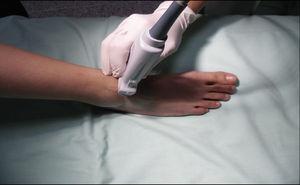
Poziționarea pacientului și a transductorului pentru blocarea nervului peroneu profund.
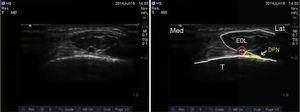
Imaginea ecografică a nervului peroneu profund. DPN: nervul peroneu profund; ATA: artera tibială anterioară; EDL: extensor digitorum longus; T: tibie.
Atenție să nu se apese prea tare pe transductor, deoarece acest lucru ar putea oclude artera și afecta vizualizarea adecvată.
Antonakakis et al. au efectuat un studiu prospectiv randomizat și controlat pe 18 voluntari sănătoși, comparând abordarea prin repere anatomice cu tehnica ghidată cu ultrasunete pentru blocarea nervului peroneal profund. La finalul studiului, autorii au concluzionat că, deși utilizarea ultrasunetelor pentru blocarea nervului peroneu profund a redus timpii de latență, aceasta nu a îmbunătățit calitatea blocului final în comparație cu tehnica convențională cu repere anatomice.20
Nervul sural: Acest nerv ia naștere din ramuri ale nervilor tibial și peroneu comun acolo unde se întâlnesc gastrocnemii în treimea superioară a gambei. Ajunge la gleznă în poziție posterolaterală, în contact cu vena safenă mică și lateral față de tendonul lui Ahile, ramificându-se în două porțiuni terminale denumite calcaneu lateral și dorsal lateral.14 Oferă inervație senzitivă la fața laterală a călcâiului și la treimea laterală proximală a piciorului în majoritatea cazurilor și se poate extinde până la fața laterală a razei a cincea. Pacientul este poziționat cu genunchiul în flexie și șoldul în rotație internă, iar transductorul este plasat de-a lungul spațiului dintre maleola laterală și tendonul lui Ahile (Fig. 8). Se observă o imagine hiperechoică lateral față de vena safenă mică de-a lungul aceluiași plan subcutanat, dar în cazul în care nu este posibilă vizualizarea acesteia, localizarea tecii peroneale ajută la localizarea nervului în afara și anterior acesteia (Fig. 9).
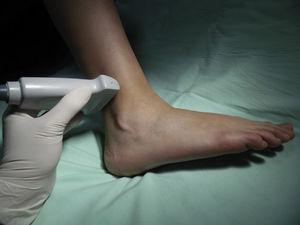
Poziționarea pacientului și a transductorului pentru blocarea nervului sural.
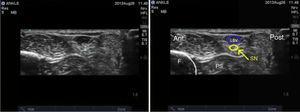
Imaginea ecografică a nervului sural. SN: nervul sural; LSV: vena safenă mică; F: fibulă; PS: teaca peroneală.
O altă modalitate de a facilita vizualizarea nervului sural este plasarea unui garou în treimea superioară a piciorului pentru a provoca o distensie a venei safene inferioare pentru a ajuta la localizarea anatomică a nervului.21 În cazul în care nervul nu este vizibil, se poate injecta anestezic local în jurul venei.
Redborg et al.21 au efectuat un studiu prospectiv randomizat și orbit cu 18 voluntari sănătoși împărțiți în două grupuri. Într-un grup s-a folosit ghidarea cu ultrasunete pentru a bloca nervul sural, iar în cel de-al doilea grup au făcut blocarea sub ghidarea prin repere. Ei au concluzionat că utilizarea ultrasunetelor duce la un blocaj mai prelungit și mai complet.
Nervul safenian: Acesta este singurul nerv care provine din plexul lombar, deoarece este ramura terminală a nervului femural. Acesta curge alături de vena safenă mare până la maleola medială. Acesta asigură inervația senzorială a feței mediale a gleznei și a călcâiului. Există rapoarte conform cărora nervul safenian se extinde în profunzime până la periostul tibiei distale, capsula maleolei mediale în articulația gleznei și, în unele cazuri, până la capsula articulației talocalcaneonaviculare mediale.22
Pacientul este poziționat cu șoldul în rotație externă, iar transductorul este plasat proximal față de maleola medială (Fig. 10).
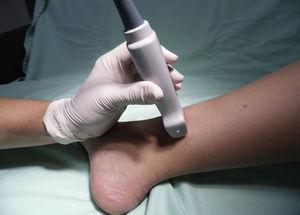
Poziționarea pacientului și a transductorului pentru blocajul nervului safenic.
Reperul anatomic este vena safenă mare. În cazul în care nu este posibilă vizualizarea acesteia, se poate plasa un garou în jurul gambei pentru a favoriza umplerea venoasă. Nervul safenian poate fi vizualizat ca o mică structură hiperechoică superficială posterioară venei safene mari. Cu toate acestea, nu este întotdeauna vizibil și blocajul poate necesita infiltrarea de anestezic local în jurul venei.23
Nu am găsit studii care să compare utilizarea ultrasunetelor cu tehnica reperelor anatomice pentru blocarea acestui nerv în special (Fig. 11).
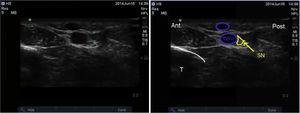
Imaginea ecografică a nervului safenus. SN: nerv safenian; GSV: vena safenă mare; T: tibia.
Abordare ecografică și volum de anestezic local
Transductorul liniar este recomandat pentru blocurile nervoase la nivelul gleznei, având în vedere că nervii sunt superficiali, și pot fi folosite ace de 50 mm cu conicitate scurtă sau ace hipodermice de 25-27G.4
În ceea ce privește abordarea, pentru cei cinci nervi se poate utiliza atât tehnica în plan, cât și cea în afara planului; recomandările privind utilizarea uneia în detrimentul celeilalte variază în literatura de specialitate și depind de experiența proprie a autorilor.4,7,14
În ceea ce privește volumul de anestezic local, se recomandă utilizarea a 5mL pentru fiecare nerv, cu excepția nervului tibial care necesită între 5 și 10mL din cauza dimensiunii sale mai mari. Există un acord general în literatura de specialitate în ceea ce privește utilizarea unui volum total cuprins între 30 și 40mL.4,7,12,13 Acest volum total nu este semnificativ diferit de volumul utilizat pentru blocurile de gleznă cu tehnica reperelor anatomice. Fredrickson et al.24 au evaluat 72 de pacienți duși la intervenția chirurgicală a piciorului la care s-a folosit blocajul gleznei. Pacienții au fost împărțiți în două grupuri: în primul grup s-a folosit un volum redus de anestezic local (aproximativ 16mL), în timp ce în cel de-al doilea grup s-a folosit volumul total convențional (30mL). Autorii au concluzionat că, în ciuda unei rate ridicate de succes cu blocajul atunci când sunt utilizate volume mici, durata analgeziei postoperatorii poate fi compromisă.
Concluzii
Blocarea gleznei este o tehnică eficientă de anestezie regională atunci când este utilizată singură sau ca adjuvant analgezic în chirurgia piciorului. La pacienții ambulatoriali, oferă avantajul unui blocaj motor redus, cu o eficacitate analgezică similară în comparație cu blocul sciatic.8 Poate fi considerată o alternativă pentru pacienții cu afecțiuni cardiace sau pulmonare, pentru a evita efectele secundare ale anesteziei generale și ale analgezicelor sistemice foarte puternice, cum ar fi opioidele.5
Deși utilizarea ultrasunetelor pentru a ghida blocarea acestor cinci nervi este relativ recentă, există studii în literatura de specialitate care favorizează utilizarea acesteia față de tehnica tradițională ghidată de repere.12,13 Mai mult, atunci când cele două tehnici au fost comparate în ceea ce privește calitatea și latența blocării pentru fiecare nerv în parte, literatura de specialitate favorizează ultrasunetele pentru blocarea nervilor tibial15 și sural21 și nu arată nicio diferență în ceea ce privește calitatea blocării pentru nervul peroneu profund.20 Nu au fost găsite studii care să compare cele două tehnici pentru nervii peroneu superficial sau safenian.
Declarații eticeProtecția subiecților umani și a animalelor
Autorii declară că nu au fost efectuate experimente pe oameni sau animale pentru acest studiu.
Confidențialitatea datelor
Autorii declară că în acest articol nu apar date despre pacienți.
Dreptul la intimitate și consimțământul informat
Autorii declară că în acest articol nu apar date despre pacienți.
Finanțare
Autorii nu au primit sponsorizări pentru a realiza acest articol.
Conflict de interese
Autorii nu au conflicte de interese de declarat.
.