„Jakým způsobem zakrýváte místo dárce?“ „Jakým způsobem? To je otázka, která se vždy objeví, když mluvím o technice punch graftingu, kterou provádíme na naší klinice. A je to zásadní otázka, protože musíme optimalizovat péči o tuto novou ránu, kterou jsme vytvořili, abychom mohli hojit další. Našimi prioritami jsou zabránit bolesti, kontrolovat krvácení, exsudát a upřednostnit rychlou kompletní epitelizaci.
Nápad napsat tento příspěvek mě napadl, když jsem si přečetl nedávný přehled obvazů používaných v místě dárce.1
Před pokračováním pro připomenutí uvádím, že nejrozšířenějším typem kožního štěpu částečné tloušťky je štěp ze síťky získaný dermatomem. V naší praxi, kde ošetřujeme převážně rány na nohou, však používáme punkční štěpy (viz příspěvek: „Typy štěpů ke krytí chronických ran: který z nich byste měli zvolit“). Štěpy lze získat pomocí punče, čepele skalpelu nebo kyrety.
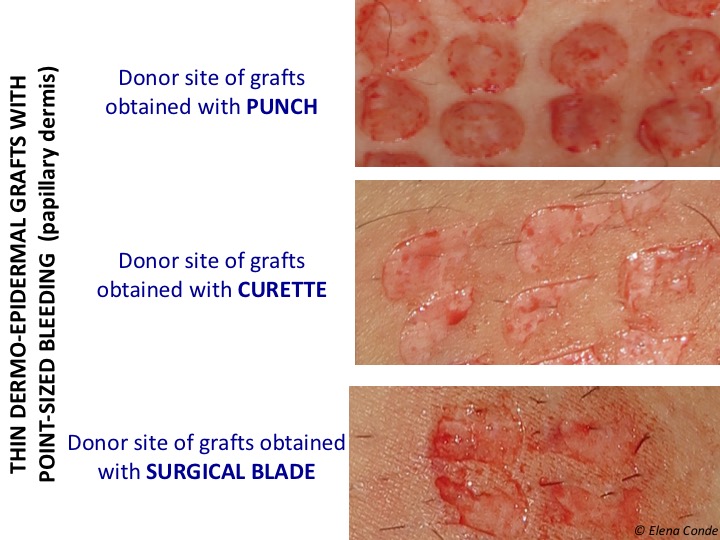
Krvácení ve třech případech bude bodové velikosti, protože dosáhneme papilární dermis (viz příspěvek: „Rozdíly mezi epidermálními štěpy a dermo-epidermálními bodovými štěpy“). Přítomnost četných volných nervových zakončení v dermo-epidermálním spojení, která jsou po získání tenkého kožního štěpu obnažena nebo poškozena, vysvětluje bolest v místě dárce.
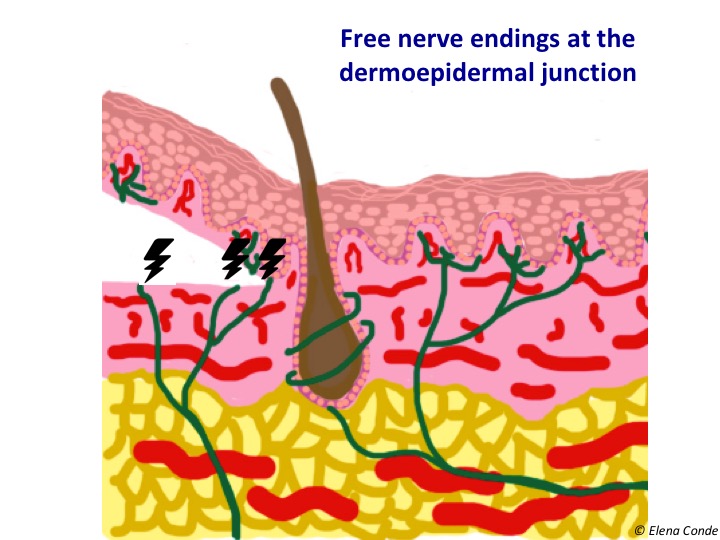
Přes různé techniky získávání tenkých kožních štěpů dělené tloušťky platí doporučení pro péči o dárcovské místo pro všechny z nich.
Protože neexistuje konsenzus a v závislosti na rané klinice se může protokol péče o dárcovské místo lišit, podívejme se nejprve, co říkají studie. Později vám řeknu, co děláme na naší klinice pro léčbu ran.
Vraťme se k přehledu1 , který měl odpovědět na zajímavou otázku: Který obvaz je nejúčinnější při snižování bolesti a urychlování hojení místa dárce štěpu? Do přehledu bylo zahrnuto 35 článků (od klinických studií po kazuistiky). Všechny studie používaly stupnice bolesti, ale typ stupnice a doba měření se značně lišily. V žádné ze studií nebyly podrobně popsány použité analgetické léky, což je u tohoto typu studií zásadní proměnná. Definice úplného zhojení se v jednotlivých studiích rovněž lišila. Vrátíme-li se k objektivní otázce přehledu a vezmeme-li v úvahu omezení studie při porovnávání, žádný obvaz neprokázal superioritu. Z tohoto přehledu však lze vyvodit zajímavé závěry:
- Většina prací srovnávajících suché hojení s použitím obvazů určených k udržení vlhkého prostředí v lůžku rány zjistila lepší kontrolu bolesti a rychlejší hojení u druhé skupiny.
- Přestože obvaz může v prvních dnech po zákroku zajistit větší snížení bolesti, je třeba vzít v úvahu jeho absorpční schopnost a následnou četnost výměny obvazů nutnou do úplné epitelizace. Například klinická studie2 porovnávající polyuretanovou fólii s alginátem zdůrazňuje, že ačkoli první z nich vykazuje větší počáteční analgetický účinek, hemostatická síla a zvládání exsudátu při menším počtu výměn obvazu činí z alginátu zajímavou alternativu, a to i přesto, že v době do úplné epitelizace nejsou významné rozdíly (21,9 dne ve skupině s polyuretanovou fólií oproti 18,8 dne ve skupině s alginátem).
- Druhotný obvaz je také důležitý pro regulaci mikroprostředí rány a ve studiích obvykle není podrobně popsán.
- S vývojem procesu hojení by bylo zajímavé měnit typ obvazu v závislosti na potřebách rány a pacienta, vždy s upřednostněním komfortu.
„Rychlá epitelizace a kontrola bolesti“ by měly být naším cílem u dárcovského místa. Než se zaměřím na naše zkušenosti, vyjádřím se k velmi zajímavé strategii, která byla právě publikována: rozmělnění zbytků laminárního štěpu na velmi malé fragmenty (rány jsou nepravidelné a obvykle je v nich přebytečná tkáň ze štěpu), jejich rovnoměrné rozprostření po celém povrchu dárcovského místa před jeho krytím obvazem z alginátu vápníku.3 Autoři prezentují klinickou studii zahrnující 96 pacientů. Bylo zjištěno průměrné zkrácení doby do úplné epitelizace o 4 dny (9,1 dne v ošetřované skupině a 13,1 dne v kontrolní), a to bez ohledu na velikost dárcovského místa. Přínos v epitelizaci může souviset s keratinocyty, růstovými faktory a dalšími cytokiny uvolněnými na lůžko rány. Ve skutečnosti se takto mohou chovat i děrované štěpy, u nichž bylo pozorováno urychlení hojení, přestože nebylo dosaženo odpovídajícího odběru štěpu v lůžku rány. Vynikající návrh těchto autorů je nepochybně velmi účinným způsobem, jak neplýtvat tkání!“
A nyní vítejte v naší poradně pro léčbu ran! Toto je operační stůl s materiálem potřebným k odběru štěpů (v tomto případě čepelí skalpelu) a krytí dárcovského místa. Jako primární obvaz používáme alginát vápenatý (který obvykle aplikujeme v několika vrstvách) a jako sekundární obvaz gázu s lepidlem. Obvazy se vždy snažíme umístit pod lokálním tlakem.
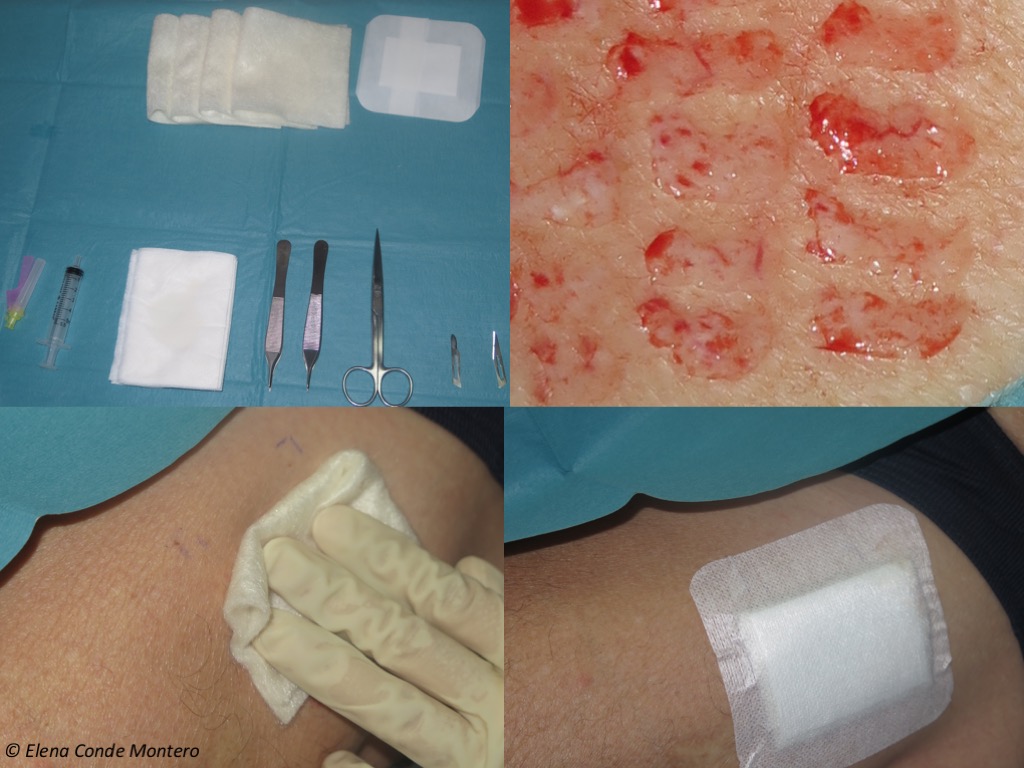
Někdy při prvních výměnách obvazů, které se vždy snažíme co nejvíce oddálit, pacienti referují o pruritu v místě dárce. Po sejmutí alginátového obvazu, vždy opatrně (pokud je přilepený, navlhčíme jej, aby došlo k atraumatickému odlepení), můžeme zjistit jasný erytém a edém omezený na místo dárce.
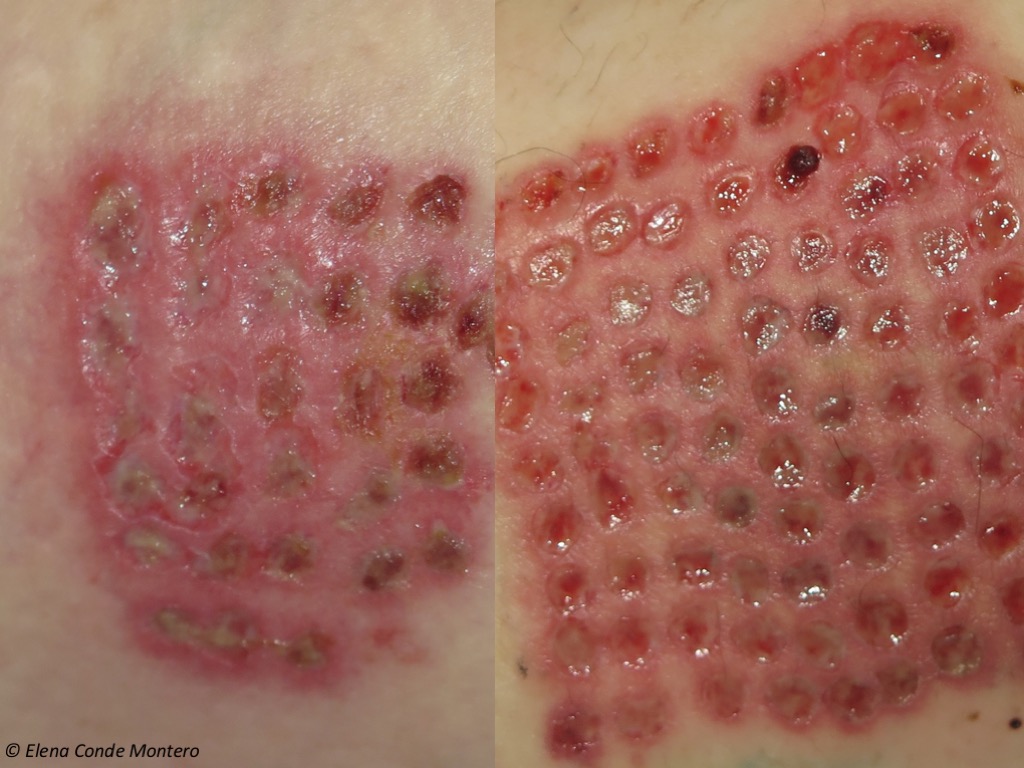
Tuto zánětlivou reakci zvládáme zvýšením frekvence výměn obvazu a aplikací lokálního kortikosteroidního krému. Pokud tato reakce vznikne brzy a lůžko rány je exsudativní a stále vyžaduje alginátové krytí, při každé výměně obvazu aplikujeme gázy napuštěné roztokem kortikosteroidu a necháme je na lůžku rány několik minut. Když je většina ran v závěrečné fázi strupu, může pacient na noc po dobu 5-7 dnů používat středně silný kortikoidní krém bez nutnosti krytí obvazem.
Preventivně, protože její výskyt je častější, pokud provádíme štěpy na velkých plochách nebo pokud se u pacienta tato reakce projevila při předchozích zákrocích, aplikujeme gázy napuštěné roztokem kortikoidu ihned po získání štěpu.
Pokud již nedochází ke krvácení a rány jsou pokryty strupem, existují různé možnosti, jak urychlit epitelizaci a snížit diskomfort v oblasti. Jednou z nich je aplikace reparačních krémů s kyselinou hyaluronovou (viz příspěvek „Důvody rozmachu kyseliny hyaluronové při hojení ran“), zinkem (viz příspěvek „Proč používáme lokální zinek u ran a perilesionální kůže“) nebo jinými prokličkovacími a protizánětlivými účinnými látkami až do úplné epitelizace (obvykle za 2-3 týdny), kdy by pacient začal používat svůj obvyklý zvláčňující krém.
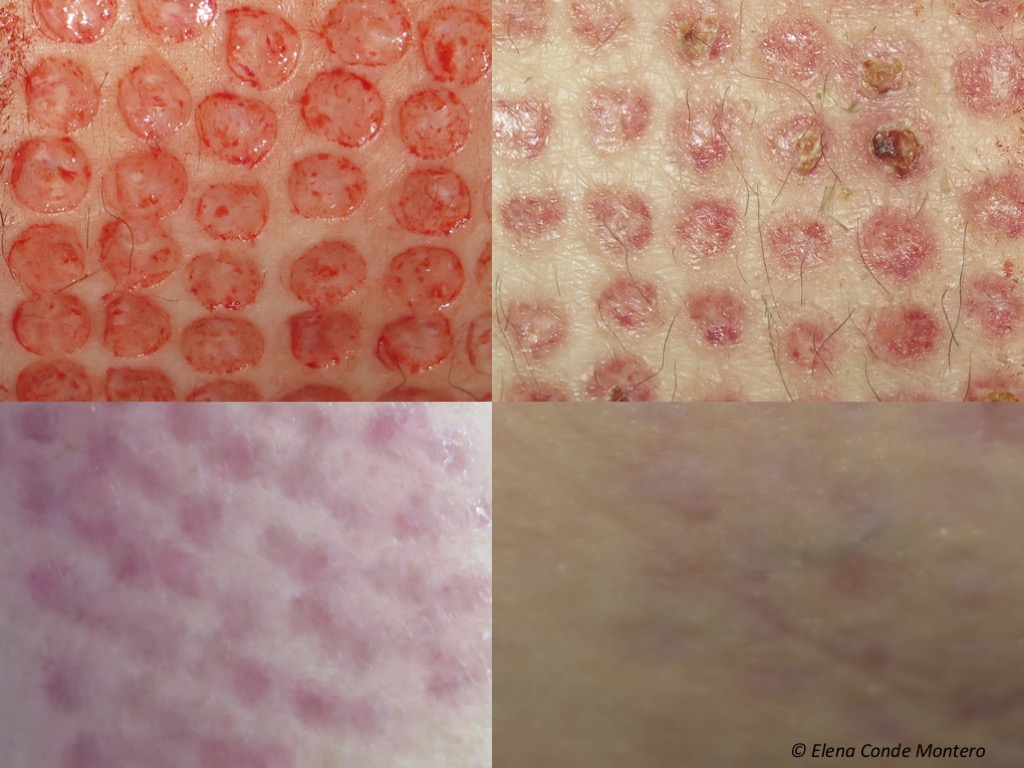
Toto je příklad typického klinického vzhledu dárcovského místa v den zákroku, o 2 týdny, 3 a 6 měsíců později. Jizva obvykle není hmatná a její konečné zbarvení závisí na fototypu, věku pacienta a délce trvání zánětlivého procesu do zhojení (čím kratší, tím lepší estetické výsledky).
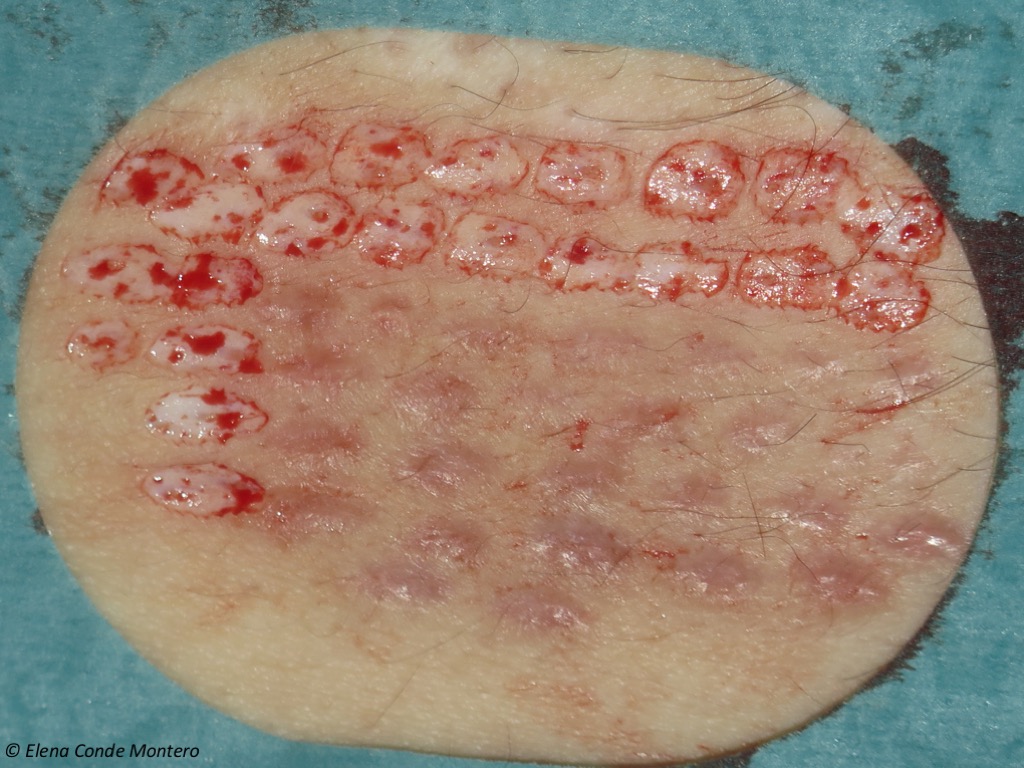
V mnoha případech transplantujeme lůžka rány, která nejsou optimální, a proto můžeme zákrok několikrát opakovat. Pro pacienty to nepředstavuje problém, protože punkční štěpy jsou velmi dobře přijímanou a tolerovanou technikou, kterou provádíme v konzultační místnosti. Toto je příklad dárcovského místa, ze kterého byly právě získány štěpy, sousedícího s oblastí jizvy, kde byl zákrok proveden před několika měsíci.
Takové jsou naše zkušenosti. Jaké krytí dárcovského místa upřednostňujete?
1. Jaké krytí dárcovského místa upřednostňujete? Brown JE, Holloway SL. Přehled obvazů dárcovského místa kožního štěpu dělené tloušťky založený na důkazech. Int Wound J. 2018 Aug 17.
2. Läuchli S, Hafner J, Ostheeren S, Mayer D, Barysch MJ, French LE. Management dárcovských míst kožních štěpů dělené tloušťky: randomizovaná kontrolovaná studie obvazu z alginátu vápenatého versus polyuretanového filmu. Dermatology. 2013;227(4):361-6.
3. Miyanaga T, Haseda Y, Sakagami A. Minced skin grafting for promoting epithelialization of the donor site after split-thickness skin grafting. Popáleniny. 2017 Jun;43(4):819-823.
.