Vyšetření diabetické nohy se často objevuje v OSCE. Očekává se, že pomocí svých vyšetřovacích dovedností zachytíte příslušné klinické příznaky onemocnění diabetické nohy. Tento průvodce vyšetřením diabetické nohy OSCE poskytuje přehledný postup vyšetření diabetické nohy krok za krokem s přiloženou videoukázkou.
Shromážděte vybavení
Může být zapotřebí následující vybavení:
- Monofilament
- Tuningová vidlička (128 Hz)
- Šlachové kladívko
Úvod
Umyjte si ruce a případně si nasaďte osobní ochranné pomůcky.
Představte se pacientovi, včetně svého jména a role.
Potvrdit jméno a datum narození pacienta.
Krátce vysvětlit, co bude vyšetření zahrnovat, a to jazykem vstřícným k pacientovi.
Získat souhlas s pokračováním vyšetření.
Přiměřeně obnažit dolní končetiny pacienta.
Polohujte pacienta na lůžko tak, aby hlava lůžka byla v úhlu 45°.
Před pokračováním v klinickém vyšetření se pacienta zeptejte, zda má bolesti.
Prohlídka
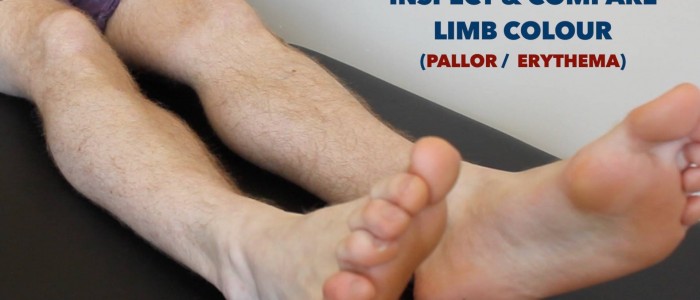
Pohledejte dolní končetiny, zda se na nich nevyskytuje příslušná patologie, a ujistěte se, že jste prohlédli zadní stranu každé nohy a mezi prsty, zda se na nich nevyskytují skryté vředy:
- Periferní cyanóza: namodralé zbarvení kůže spojené s nízkou SpO2 v postižených tkáních (např.Např. může být přítomna u PVD v důsledku špatné perfuze).
- Periferní bledost: bledé zbarvení kůže, které může ukazovat na špatnou perfuzi.
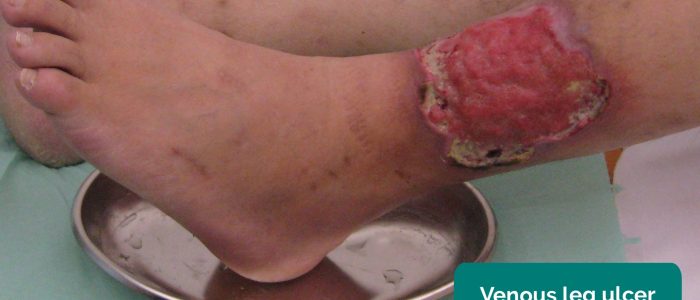
- Žilní vředy: typicky velké a mělké vředy s nepravidelnými okraji, které jsou jen mírně bolestivé. Tyto vředy vznikají nejčastěji nad mediální stranou kotníku.
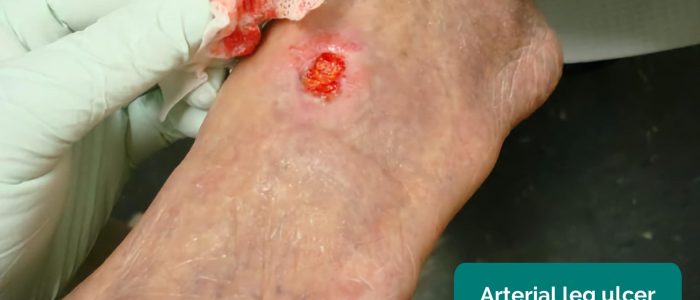
- Tepenné vředy: typicky malé, dobře ohraničené, hluboké vředy, které jsou velmi bolestivé. Tyto vředy vznikají nejčastěji v nejperifernějších oblastech končetiny (např. na koncích prstů).
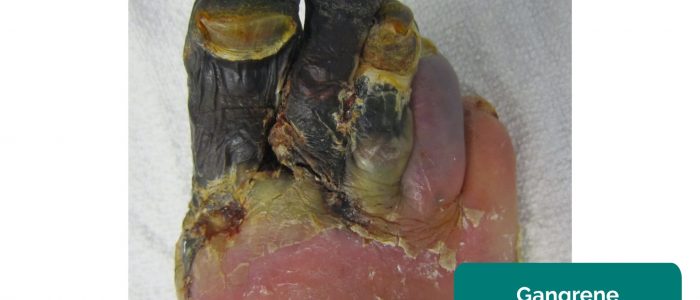
- Gangréna: nekróza tkáně sekundárně způsobená nedostatečnou perfuzí. Typickým projevem je změna barvy kůže (např. červená, černá) a rozpad přidružené tkáně.
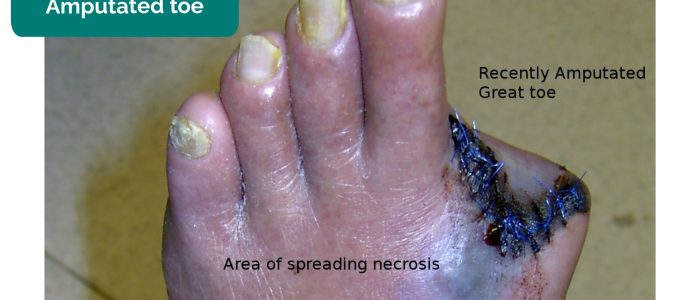
- Chybějící končetiny, prsty: v důsledku amputace sekundární kritické ischemie.
- Jizvy: mohou ukazovat na předchozí chirurgické zákroky (např. bypass) nebo na zhojené vředy.
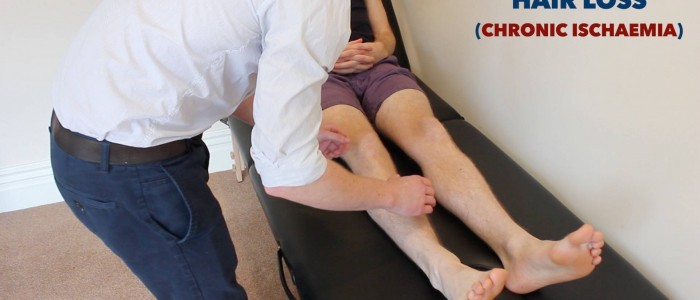
- Vypadávání vlasů: vzniká v důsledku chronického zhoršení perfuze tkání při PVD.
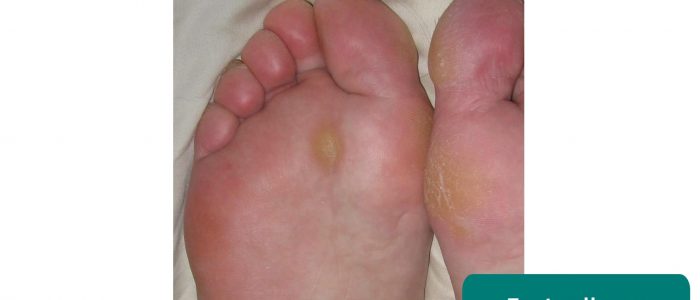
- Mozoly na nohou: často způsobené abnormální chůzí a/nebo špatně padnoucí obuví.
- Žilní žlábky: žíly, které mají v důsledku špatného prokrvení končetiny velmi málo krve, proto „žlábkovitý“ vzhled.
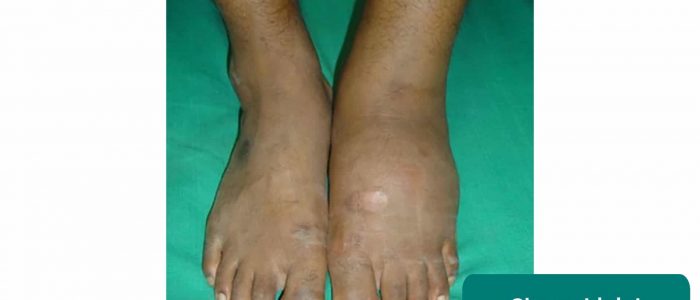
Charcotova artropatie
Charcotova artropatie zahrnuje postupnou degeneraci váhonosného kloubu v důsledku periferní neuropatie.
Mezi typické klinické příznaky Charcotova kloubu patří:
Typické klinické příznaky Charcotova kloubu:
- Efúze
- Deformace
- Překrývající erytém
- Ztráta funkce kloubu
- .
 Vyšetření dolních končetin na kožní změny související s periferním cévním onemocněním
Vyšetření dolních končetin na kožní změny související s periferním cévním onemocněním
Amputovaný palec u nohy sekundárně po gangréně
Mozoly na noze 6
Mozol na noze
Palpace
Teplota
Přiložte hřbetní stranu ruky na dolní končetiny pacienta, abyste posoudili a porovnali teplotu:
- U zdravých jedinců by měly být dolní končetiny symetricky teplé, což naznačuje dostatečnou perfuzi.
- Chladné a bledé končetiny svědčí o špatné arteriální perfuzi.
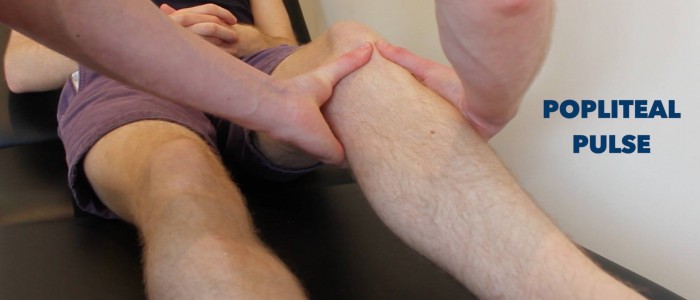
Puls
Palpujte zadní tibiální a dorzální pedální puls, abyste krátce posoudili periferní perfuzi. Absence periferních pulzů svědčí pro periferní cévní onemocnění.
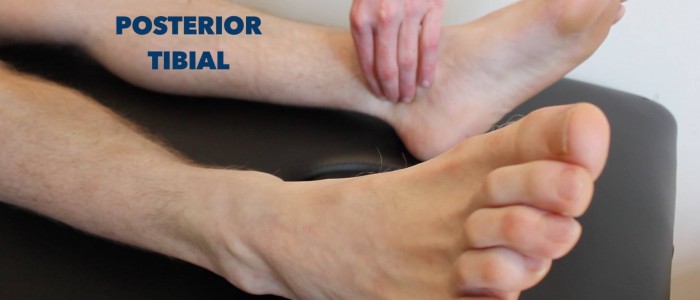
Pulz zadní tibie
Palpujte pulz zadní tibie:
- Pulz zadní tibie se může nacházet za mediálním malleolem tibie.
- Puls palpujte pro potvrzení jeho přítomnosti a poté porovnejte sílu pulsu mezi chodidly.
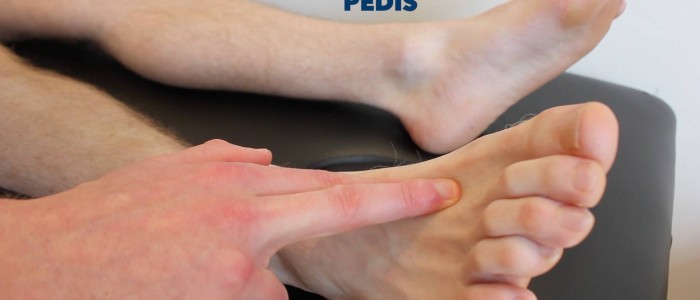
Puls dorsalis pedis
Puls dorsalis pedis palpujte:
- Puls dorsalis pedis se může nacházet nad hřbetem chodidla, laterálně od šlachy extensor hallucis longus, nad druhou a třetí klínovou kostí.
- Puls palpujte, abyste potvrdili jeho přítomnost, a poté porovnejte sílu pulsu mezi jednotlivými chodidly.
-
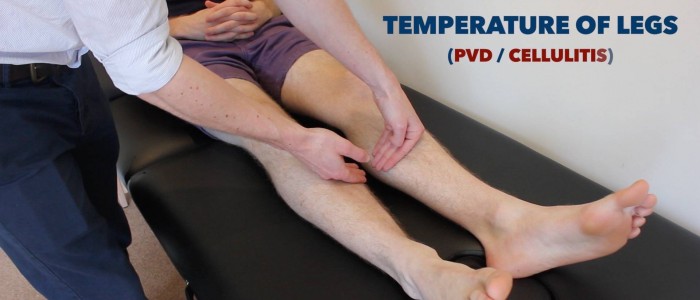 Zhodnoťte a porovnejte teplotu nohou
Zhodnoťte a porovnejte teplotu nohou
Vnímání
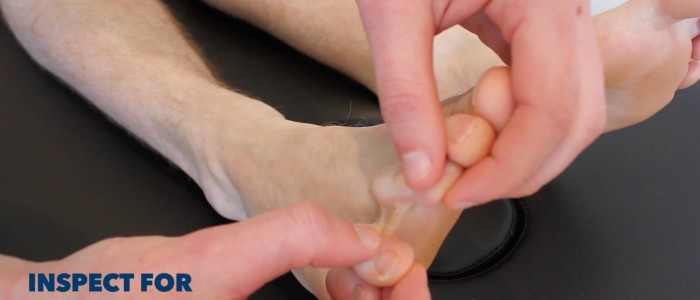
Monofilamenta
1. Uveďte příklad vjemu monofilamentu na paži nebo hrudní kosti pacienta.
2. Se zavřenýma očima pacienta přiložte monofilament postupně na každé z následujících míst:
- Dřeň halluxů.
- Dřeň třetího prstu.
- Metatarzofalangeální klouby 1, 3 a 5.
3.
Dřeň třetího prstu. Při aplikaci monofilamentu na jednotlivé oblasti:
- Požádejte pacienta, aby nahlásil, kdy ucítí dotek monofilamentu na chodidle.
- Tlačte monofilament na kůži, dokud se mírně neprohne (tím zajistíte, že bude vyvinut tlak pouze 10 g).
- Podržte monofilament na kůži po dobu 1-2 sekund.
- Vyhněte se mozolům a jizvám, protože mají sníženou úroveň citlivosti, která neodpovídá okolní tkáni.
-
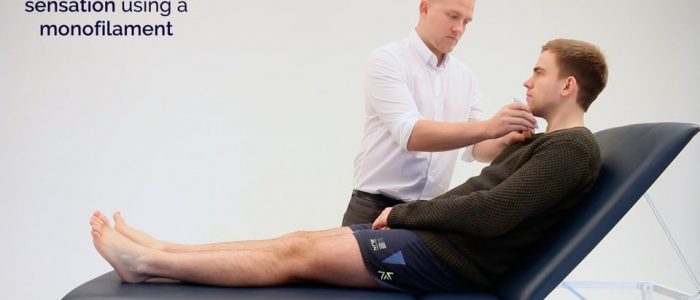 Předložte příklad monofilamentu na hrudní kosti pacienta
Předložte příklad monofilamentu na hrudní kosti pacienta
Chůze
Periferní neuropatie spojená s onemocněním diabetické nohy může vést ke vzniku abnormální chůze. Pacienti s periferní neuropatií mohou vykazovat konzervativní strategii chůze, při níž je rychlost jejich chůze snížena a postoj nohou je rozšířen. U pacientů s diabetem je také častější rozvoj poklesu chodidel, což může mít za následek chůzi s vysokým krokem.
Zhodnoťte chůzi pacienta
Pacienti s diabetickým onemocněním nohy jsou často vystaveni zvýšenému riziku pádu, proto se ujistěte, že během hodnocení zůstáváte v blízkosti pacienta, abyste mohli v případě potřeby zasáhnout.
Požádejte pacienta, aby došel na konec vyšetřovací místnosti a poté se otočil a šel zpět, zatímco vy budete pozorovat jeho chůzi a věnovat pozornost:
- Rychlosti: Rychlost chůze může být u pacientů s pokročilou periferní neuropatií výrazně snížena.
- Postoj: s pokročilou periferní neuropatií může být spojena široce založená chůze, která zvyšuje stabilitu.
- Kroky: vysoké kroky mohou naznačovat přítomnost poklesu nohou.
- Otáčení: pro pacienty s periferní neuropatií může být otáčení obtížné a při otáčení se mohou dívat dolů na své nohy v důsledku poruchy citlivosti a propriocepce.
Vyšetřete pacientovu obuv
Používání vhodné obuvi je u pacientů s diabetem obzvláště důležité vzhledem k přítomnosti poruchy citlivosti a špatné periferní perfuze. Nevhodně padnoucí obuv nebo cizí předměty v obuvi mohou mít za následek významné poškození tkání a vznik vředu diabetické nohy.
Přezkoumejte obuv pacienta:
- Všimněte si vzoru opotřebení podrážky (asymetrické nošení může naznačovat abnormální chůzi).
- Zkontrolujte, zda má obuv správnou velikost pro pacienta.
- Ujistěte se, že v obuvi nejsou žádné materiály, které by mohly způsobit poranění nohy.
-
 Zhodnoťte chůzi pacienta
Zhodnoťte chůzi pacienta
Další hodnocení, která je třeba zvážit
Pokud jsou při hodnocení citlivosti pomocí monofilamentu zjištěny abnormality, zvažte provedení dalších níže uvedených vyšetření (tato vyšetření se již při hodnocení diabetické nohy rutinně neprovádějí).
Vibrační čití
Vibrační čití zahrnuje dorzální sloupce.
1. Zjistěte, zda se jedná o vibrační čití. Požádejte pacienta, aby zavřel oči a dal vám vědět, kdy vibrace vnímá a kdy ustanou.
2. Poklepejte na ladičku o frekvenci 128 Hz a přiložte ji na hrudní kost pacienta, abyste zkontrolovali, zda je schopen vnímat její vibrace. Poté uchopte konce ladičky, abyste zastavili vibrace, a sledujte, zda je pacient schopen přesně určit, že přestaly.
3. Znovu poklepejte na ladičku a přiložte ji na interfalangeální kloub palce nohy pacienta. Pokud je pacient schopen přesně určit, kdy vibrace v tomto místě na obou dolních končetinách začíná a kdy končí, je hodnocení dokončeno.
4. Pokud je vnímání vibrací v interfalangeálním kloubu palce nohy pacienta narušeno, pokračujte postupně v hodnocení dalších proximálních kloubů (např. kloubů palce nohy, kloubů nohy, kloubů nohy, kloubů nohy, kloubů nohy, kloubů nohy a pod. metatarzofalangeální kloub palce nohy → hlezenní kloub → kolenní kloub), dokud pacient není schopen přesně identifikovat vibrace.
-
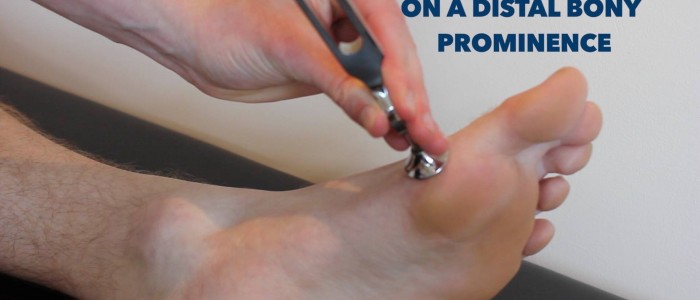 Zhodnoťte vibrační čití
Zhodnoťte vibrační čití
Propriocepce
Propriocepce, známá také jako čití polohy kloubu, zahrnuje dorzální sloupce.
1. Zjistěte, zda je vibrační čití správné. Začněte hodnocení propriocepce v interfalangeálním kloubu palce u nohy tím, že budete držet distální falangy palce u nohy po stranách (vyhněte se držení nehtového lůžka, protože to může pacientovi umožnit určit směr na základě tlaku).
2. Demonstrujte pacientovi pohyb palce u nohy „nahoru“ a „dolů“, zatímco se bude dívat.
3. Požádejte pacienta, aby zavřel oči a uvedl, zda pohybujete palcem na noze nahoru nebo dolů.
4. Pohybujte palcem na noze nahoru nebo dolů 3-4krát v náhodném pořadí, abyste zjistili, zda je pacient schopen přesně určit polohu kloubu se zavřenýma očima.
5. Vyzkoušejte, zda je pacient schopen přesně určit polohu kloubu. Pokud pacient není schopen správně určit směr pohybu, pokračujte v postupném hodnocení dalších proximálních kloubů (např. metatarzofalangeální kloub palce → hlezenní kloub → kolenní kloub).
-
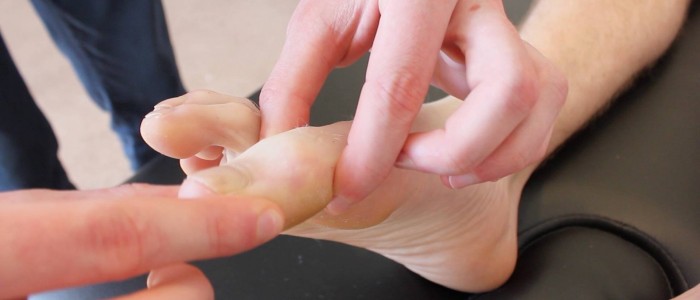 Zhodnoťte propriocepci
Zhodnoťte propriocepci
Hlezenní trhací reflex
Zhodnoťte hlezenní trhací reflex (S1) na každé z pacientových dolních končetin.
Existuje několik metod pro vyvolání kotníkového trhavého reflexu, přičemž dvě nejčastější jsou vysvětleny níže.
Kotníkový trhavý reflex může chybět u pokročilé periferní neuropatie.
Metoda 1
1. S pacientem na vyšetřovacím lehátku podepřete nohu tak, aby byl kyčelní kloub mírně abdukován, koleno ohnuto a kotník dorziflektován.
2. Poklepejte na Achillovu šlachu šlachovým kladívkem a pozorujte kontrakci svalu gastrocnemius s přidruženou plantarflexí nohy.
Metoda 2
1. Poklepejte na Achillovu šlachu šlachovým kladívkem a pozorujte kontrakci svalu gastrocnemius s přidruženou plantarflexí nohy. Požádejte pacienta, aby si klekl na židli a přidržel se jejího opěradla, aby se udržel.
2. Poklepejte na Achillovu šlachu šlachovým kladívkem a sledujte, zda nedojde ke kontrakci svalu gastrocnemius s přidruženou plantarflexí chodidla.
-
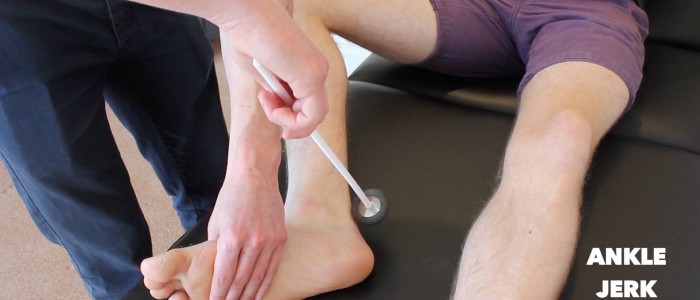 Zhodnoťte reflex trhnutí kotníku
Zhodnoťte reflex trhnutí kotníku
Pro dokončení vyšetření…
Vysvětlete pacientovi, že vyšetření je nyní ukončeno.
Poděkujte pacientovi za jeho čas.
Vhodně zlikvidujte osobní ochranné pomůcky a umyjte si ruce.
Shrňte své nálezy.
Příklad shrnutí
„Dnes jsem vyšetřil pana Smitha, 64letého muže. Při celkové prohlídce vypadal pacient v klidu pohodlně a kolem relevantního lůžka nebyly žádné předměty ani zdravotnické vybavení.“
„Obě dolní končetiny byly pod kolenem chladné se slabými pulzy dorsalis pedis a zadní tibie. Mezi 2. a 3. prstem na pravé noze byl zaznamenán 1 x 1 cm hluboký dobře ohraničený vřed. Na obou dolních končetinách distálně od hlezenního kloubu byla ztráta citlivosti.“
„Pacientova chůze byla při hodnocení pomalá a široce založená, nicméně obuv byla vhodná.“
„Souhrnně lze říci, že tyto nálezy naznačují přítomnost závažného onemocnění diabetické nohy včetně periferní arteriální insuficience a periferní neuropatie.“
„Pro úplnost bych rád provedl následující další posouzení a vyšetření.“
Další posouzení a vyšetření
Navrhněte vyšetřujícímu další posouzení a vyšetření:
- Glukóza v kapilární krvi u lůžka: pokud existuje obava, že je pacient aktuálně hyperglykemický nebo hypoglykemický.
- HbA1c v séru: pro usnadnění posouzení kontroly glykémie za poslední tři měsíce.
- Neurologické vyšetření dolních končetin: pokud vyšetření diabetické nohy odhalí neurologický deficit.
- Vyšetření periferních tepen:
- Vyšetření žil dolních končetin: pokud se při vyšetření diabetické nohy zjistí klinické příznaky svědčící pro arteriální onemocnění.
- Poradenství v oblasti péče o nohy: včetně pravidelné podiatrické péče a vhodné obuvi.
- Výpočet rizika diabetické nohy pomocí hodnotícího nástroje: na základě klinických nálezů z vyšetření diabetické nohy.
Recenzent
Dr Simon Ashwell
Konzultant endokrinolog
Zobrazit reference
- Milorad Dimić M.D. Adapted by Geeky Medics. Žilní vřed. Lic: CC BY 3.0.
- Jonathan Moore. Adapted by Geeky Medics. Tepenný vřed. Licence: CC BY 3.0.
- James Heilman, MD. Adapted by Geeky Medics. Gangréna. Licence: CC BY-SA.
- Drgnu23. Adapted by Geeky Medics. Amputovaný prst na noze. Licence: CC BY-SA.
- Jmarchn. Adapted by Geeky Medics. Mozoly na nohou. Licence: CC BY-SA.
- J. Terrence Jose Jerome. Adapted by Geeky Medics. Licence: CC BY.
.