Introduction
Regionaalisesta anestesiasta on tullut yhä suositumpaa ambulatorisessa kirurgiassa, koska sen on osoitettu tarjoavan erinomaista kivunhallintaa välittömästi postoperatiivisena aikana, lyhentävän oleskeluaikaa anestesiologisen hoidon jälkeisessä yksikössä ja säästävän perioperatiivisia opioideja.1-3
Nilkkablokkaus koostuu niiden viiden hermon salpaamisesta, jotka antavat sensorisen innervaation alueelle distaalisesti malleoliin nähden. Sitä käytetään yksinään anestesiatekniikkana jalkakirurgiassa edellyttäen, että toimenpiteen aikana ei käytetä pneumaattista kiristyssidettä, tai sitä voidaan käyttää myös yhdessä yleisanestesian tai neuroaksiaalisen anestesian kanssa riittävän postoperatiivisen analgesian aikaansaamiseksi4. Aina kun kiristyssidettä tarvitaan, ehdotamme sen käyttöä nilkan tasolla, ja se on hyvin siedetty, kun nilkkablokitusta käytetään ainoana anestesiatekniikkana.5,6
Sen tärkein etu samanaikaiseen iskias- ja reisilihashermon salpaukseen verrattuna on se, että nilkan yläpuolella ei ole motorista salpausta. Tämä mahdollistaa potilaan nopean mobilisoinnin, mikä on tärkeää avohoidossa tai silloin, kun tarvitaan molemminpuolisia toimenpiteitä.7
Migues ym.8 tekivät 51 potilaalla prospektiivisen satunnaistetun tutkimuksen, jossa verrattiin kirurgisen anestesian laatua, postoperatiivista analgesiaa ja postoperatiivisia komplikaatioita iskiashermon salpauksessa poplitean tasolla nilkkablokkiin jalkaleikkauksessa. Heidän tutkimuksessaan he käyttivät anatomista maamerkkitekniikkaa nilkkablokissa ja perifeeristä hermostimulaattoria popliteaalisessa iskiasblokissa. Kirjoittajat eivät havainneet merkittävää eroa blokin tehokkuudessa ja postoperatiivisen analgesian laadussa. Tässä tutkimuksessa ei raportoitu komplikaatioita.
Vaikka anatomisella maamerkkitekniikalla on raportoitu korkeita onnistumisprosentteja (89-100 %),9,10 sitä on pidetty teknisesti haastavana eikä se ole kovin luotettava.11
Ultraäänitekniikan osalta Chin ym.12 teki kuuden vuoden retrospektiivisen kohorttitutkimuksen, jossa verrattiin ultraäänitekniikkaa ja anatomista maamerkkitekniikkaa nilkkablokkeja varten, ja havaittiin, että ultraäänen käyttö lisää kliinistä tehokkuutta parantamalla kirurgista anestesiaa, vähentämällä systeemisten pelastavien opioidien tarvetta ja pienemmillä postoperatiivisilla opioidiannoksilla.
Tämän artikkelin tavoitteena on tarkastella nilkan blokkeihin liittyvää asiaankuuluvaa anatomiaa ja sonoanatomiaa sekä antaa anestesiologeille työkalu, jonka avulla he voivat paikallistaa ja onnistuneesti blokata mukana olevat hermot.
Nilkan hermotus
Distaalisesti malleoliin nähden hermotus käsittää sääri-, pinnallisen ja syvän peroneus-, suraali- ja sapelihermon.
Kaikki nämä hermot ovat iskiashermon haaroja lukuun ottamatta sapelihermoa, joka on reisihermon haara. Syvän peroneushermon, sääriluun takaosan hermon ja suralishermon mukana kulkevat verisuonet, jotka ovat hyödyllisiä anatomisia maamerkkejä ultraäänellä tehtävää lähestymistapaa varten. Kuvassa 1 on esitetty kunkin jalkaterän hermon sensorista innervaatiota vastaavat alueet.

Sensory innervation of the foot and ankle.
Vaikka on esitetty, että n. saphenus -hermon salpaaminen on tarpeen vain 3 %:lla jalkaleikkaukseen otetuista potilaista,13 suositellaan leikkaustyypistä riippumatta mieluummin täydellistä kuin valikoivaa salpausta, koska hermoalueet ovat usein päällekkäin.4
Hermo n. saphenus: Se on ominaisuuksiltaan sekahermo (sensorinen ja motorinen), joka saa alkunsa iskiashermon päätehaaroista. Kun se ylittää polvitaipeen, se saa nimen säärihermo, ja siitä tulee pinnallinen alueella, joka sijaitsee mediaalisen malleoluksen takana. Se on suurin jalkaterää hermottavista viidestä hermosta, ja se antaa tuntoaistimuksia jalkapohjaan ja kantapäähän. Nilkan kohdalla se jakautuu mediaaliseen, lateraaliseen ja calcaneaaliseen haaraan14,15.
Potilaan ja anturin asettelu säärihermon salpausta varten.
Tämän alueen verisuonet tunnistetaan sonanatomian avulla, mukaan lukien tibialis posterior -valtimo, joka kulkee posterior medial malleoluksen takana, ja kaksi siihen liittyvää suonta. Säärihermo näkyy hyperechoisena rakenteena säären takaosan valtimon vieressä (kuva 3).
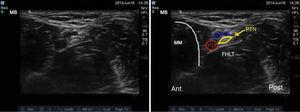
Sääriluun hermon ultraäänikuvaus. PTN: takimmainen säärihermo; PTA: takimmainen sääriarteria; MM: medial malleolus; FHLT: flexor hallucis longus -jänne.
Säärihermo sijaitsee useimmiten valtimon takana, vaikka joskus se voi olla sen edessä. On suositeltavaa suorittaa tämä esto proksimaalisesti mediaalisen malleoluksen eminenssistä, jotta varmistetaan calcaneushaaran esto.16 Lopuksi on tärkeää pitää mielessä säärihermon syvällä sijaitseva flexor hallucis longus -jänne; sen sonoanatomisten ominaisuuksien vuoksi sitä saatetaan toisinaan erehtyä pitämään hermorakenteena.
Redborg et al.15 tekivät prospektiivisen satunnaistetun tutkimuksen 18 terveellä vapaaehtoisella, jossa verrattiin anatomisia maamerkkejä käyttävää tekniikkaa ultraääniohjattuun tekniikkaan säärihermon salpauksessa, ja se osoitti, että täydellisten salpausten osuus oli suurempi 30 minuutin kuluttua, kun käytettiin ultraääntä (72 % vs. 22 %).
Pinnallinen peroneushermo: Pinnallinen peroneushermo on yhteisen peroneushermon pinnallinen haara. Se saa alkunsa sääriluun kaulan tasolta ja kulkee jalkaterän lateraalista osastoa pitkin antaen tuntoaistimuksia jalkaterän selkärangalle ja varpaille17. Kun polvi on fleksiossa ja lonkka sisärotaatiossa, transduktori asetetaan säären lateraalipuolen keskimmäisen kolmanneksen poikki (kuva 4).
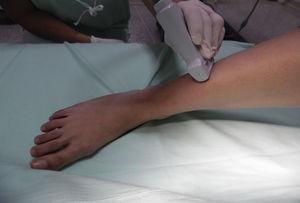
Potilaan ja transduktorin asettelu pinnallisen peroneushermon salpausta varten.
Anatomisena kiintopisteenä käytetään fibulaa, joka tuottaa suorakaiteen muotoisen kaiun. Sen alapuolella ovat peroneus brevis ja extensor digitorum longus -lihakset. Intermuscular septum ja pinnallinen peroneushermo visualisoidaan yleensä tällä tasolla näiden kahden lihaksen välissä, syvällä crural fasciaan nähden (kuva 5).
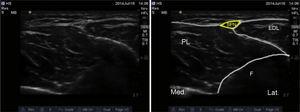
Pinnallisen peroneushermon ultraäänikuvaus. SPN: pinnallinen peroneushermo; EDL: extensor digitorum longus; PL: peroneus longus; F: fibula.
Kun transduktoria viedään distaalisesti eteenpäin, hermo muuttuu pinnallisemmaksi, kunnes se ylittää crural fascia. Tässä vaiheessa hermo haarautuu väliin jääviin dorsaalisiin ja mediaalisiin ihonalaisiin hermoihin, jotka hermottavat jalkaterän selkärankaa.17,18
Etenkin pinnallisen peroneushermon osalta ei löytynyt tutkimuksia, joissa olisi vertailtu ultraääniohjatun tekniikan onnistumista anatomisiin maamerkkeihin pohjautuvaan tekniikkaan.
Syvä peroneushermo: Syvä peroneushermo on yhteisen peroneushermon haara, ja se lähtee pinnallisen haaran tavoin fibulan kaulan tasolta. Se kulkee syvällä extensor hallucis longuksen kohdalla ja muuttuu pinnallisemmaksi, kunnes se saapuu luidenvälisen kalvon etupuolelle, jossa se sijaitsee lateraalisesti sääriluun etummaiseen valtimoon nähden, vaikkakin anatomisia muunnelmia on raportoitu.19,20 Se antaa tuntoaistimuksia ensimmäisen ja toisen säteen väliselle alueelle, ensimmäisen säteen lateraaliselle puolelle ja toisen säteen mediaaliselle puolelle. Anturi asetetaan ristikkäin intermalleolaarisen alueen päälle (kuva 6), jossa sääriluun etummainen valtimo näkyy tärkeimpänä anatomisena maamerkkinä, mikä on erittäin hyödyllistä tapauksissa, joissa hermoa on vaikea saada näkyviin, koska hermoblokkaus varmistetaan pelkästään ympäröimällä valtimo paikallispuudutteella (kuva 6). 7).4
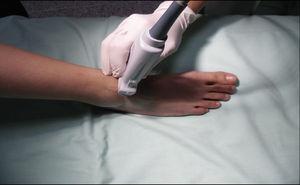
Potilaan ja transduktorin asettelu syvän peroneushermon salpausta varten.
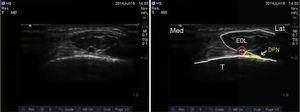
Syvän peroneushermon ultraäänikuvaus. DPN: syvä peroneushermo; ATA: anterior tibial artery; EDL: extensor digitorum longus; T: sääriluu.
Varovaisuutta on noudatettava, ettei anturia paineta liian kovaa, koska tämä voi tukkia valtimon ja heikentää riittävää visualisointia.
Antonakakis ym. tekivät prospektiivisen satunnaistetun, kontrolloidun tutkimuksen 18 terveellä vapaaehtoisella henkilöllä, jossa verrattiin anatomisia kiintopisteitä käyttävää lähestymistapaa ultraääniohjattuun tekniikkaan syvässä peroneaalisen hermon salpauttamistoimenpiteessä. Tutkimuksen lopussa kirjoittajat totesivat, että vaikka ultraäänen käyttö syvän peroneushermon salpauksessa lyhensi latenssiaikoja, se ei parantanut lopullisen salpauksen laatua verrattuna perinteiseen anatomisiin maamerkkeihin perustuvaan tekniikkaan.20
Suraalihermo: Tämä hermo saa alkunsa sääri- ja yhteisen peroneushermon haaroista siellä, missä gastrocnemii yhtyy vasikan ylemmässä kolmanneksessa. Se saavuttaa nilkan posterolateraalisessa asennossa kosketuksessa pikkulaskimon kanssa ja lateraalisesti akillesjänteeseen nähden ja haarautuu kahteen pääteosaan, joita kutsutaan lateraaliseksi calcaneukseksi ja lateraaliseksi dorsaaliseksi.14 Se tarjoaa sensorista innervaatiota kantapään lateraaliseen osaan ja jalkaterän proksimaaliseen lateraaliseen kolmannekseen suurimmassa osassa tapauksia, ja se voi ulottua viidennen säteen lateraaliseen osaan. Potilas asetetaan polvi fleksiossa ja lonkka sisärotaatiossa, ja anturi asetetaan lateraalisen malleoluksen ja akillesjänteen väliseen tilaan (kuva 8). Samaa ihonalaista tasoa pitkin havaitaan hyperechoinen kuva lateraalisesti pienemmästä vena sapheneuksesta, mutta jos sitä ei ole mahdollista visualisoida, peroneustupen paikallistaminen auttaa paikallistamaan hermon sen ulkopuolella ja sen etupuolella (kuva 8). 9).
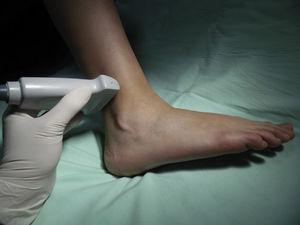
Potilaan ja transduktorin asettelu suraalihermon salpausta varten.
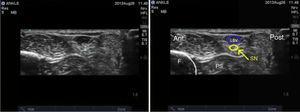
Suraalihermon ultraäänikuvaus. SN: suraalihermo; LSV: lesser saphenous vein; F: fibula; PS: peroneustuppi.
Toinen tapa helpottaa suraalihermon visualisointia on asettaa puristusside säären ylempään kolmannekseen, jotta saadaan aikaan suoni lesser saphenus distenssi, joka auttaa hermon anatomisessa paikantamisessa.21 Jos hermo ei ole näkyvissä, suonen ympärille voidaan ruiskuttaa paikallispuudutusainetta.
Redborg ym.21 tekivät prospektiivisen sokkoutetun satunnaistetun tutkimuksen, johon osallistui 18 tervettä vapaaehtoista, jotka oli jaettu kahteen ryhmään. Toisessa ryhmässä käytettiin ultraääniohjausta suraalihermon blokkaukseen, ja toisessa ryhmässä blokkaus tehtiin maamerkkiohjauksessa. He päättelivät, että ultraäänen käyttö johtaa pitkäkestoisempaan ja täydellisempään blokkaukseen.
Saphenushermo: Tämä on ainoa lannerangan plexuksesta lähtevä hermo, sillä se on reisihermon päätehaara. Se kulkee ison vena sapheneuksen rinnalla alas mediaaliseen malleolukseen. Se antaa sensorisen hermotuksen nilkan mediaalipuolelle ja kantapäähän. On raportoitu, että v. saphenus ulottuu syvälle distaalisen sääriluun periostiumiin, nilkkanivelen mediaaliseen malleolus-kapseliin ja joissakin tapauksissa talocalcaneonavicular-nivelen kapseliin mediaalisesti22.
Potilas asetetaan siten, että lonkka on ulkorotaatiossa, ja transduktori asetetaan proksimaalisesti mediaaliseen malleolukseen (kuva 10).
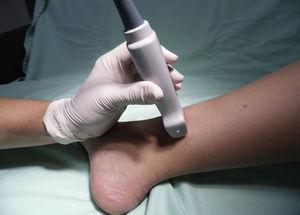
Potilaan ja transduktorin asettaminen sapenous-hermon salpaukseen.
Anatominen maamerkki on isompi vena saphenous. Jos sitä ei ole mahdollista visualisoida, vasikan ympärille voidaan asettaa kiristysside laskimotäytön edistämiseksi. N. saphenus voidaan nähdä pienenä pinnallisena hyperechona rakenteena isomman vena saphenuksen takaosassa. Se ei kuitenkaan ole aina näkyvissä, ja tukos voi vaatia paikallispuudutteen infiltraatiota laskimon ympärille.23
Emme löytäneet tutkimuksia, joissa verrattaisiin ultraäänen käyttöä anatomisiin maamerkkeihin perustuvaan tekniikkaan erityisesti tämän hermon tukoksessa (kuva 11).
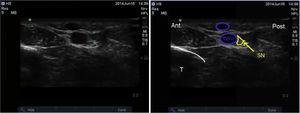
Hermo saphenuksen ultraäänikuvaus. SN: n. saphenus; GSV: isompi vena saphenus; T: tibia.
Ultraäänilähestymistapa ja paikallispuudutteen määrä
Lineaarista transduktoria suositellaan nilkan hermoblokkeihin ottaen huomioon, että hermot ovat pinnallisia, ja voidaan käyttää 50 mm:n lyhyitä viisteisiä neuloja tai 25-27 G:n hypodermisia neuloja.4
Lähestymistavan osalta viidelle hermolle voidaan käyttää sekä in-plane- että out-of-plane-tekniikkaa; suositukset jommankumman käyttämisestä toiseen nähden vaihtelevat kirjallisuudessa ja riippuvat kirjoittajien omasta kokemuksesta.4,7,14
Lääkepuudutteen tilavuuden osalta suositellaan käytettäväksi 5 millilitraa jokaista hermoa varten, lukuun ottamatta sääri- ja pohjelihermoa (tibial nervus), joka vaatii 5-10 millilitraa suuremman kokonsa vuoksi. Kirjallisuudessa ollaan yleisesti yhtä mieltä siitä, että kokonaistilavuutta käytetään 30-40 ml.4,7,12,13 Tämä kokonaistilavuus ei poikkea merkittävästi nilkkablokkeihin käytetystä tilavuudesta anatomisella maamerkkitekniikalla. Fredrickson ym.24 arvioivat 72 jalkaleikkaukseen otettua potilasta, joilla käytettiin nilkkablokkia. Potilaat jaettiin kahteen ryhmään: ensimmäisessä ryhmässä käytettiin pientä määrää paikallispuudutetta (noin 16 ml), kun taas toisessa ryhmässä käytettiin perinteistä kokonaistilavuutta (30 ml). Kirjoittajat päättelivät, että huolimatta blokin korkeasta onnistumisprosentista, kun käytetään pieniä tilavuuksia, postoperatiivisen analgesian kesto voi heikentyä.
Johtopäätökset
Nilkkablokadi on tehokas aluepuudutustekniikka, kun sitä käytetään yksinään tai analgeettisena lisänä jalkaleikkauksissa. Avohoitopotilailla sen etuna on vähäisempi motorinen blokkaus, jolla on samanlainen analgeettinen teho kuin iskiasblokilla.8 Sitä voidaan pitää vaihtoehtona potilaille, joilla on sydän- tai keuhkosairaus, jotta vältetään yleisanestesian ja erittäin voimakkaiden systeemisten analgeettien, kuten opioidien, haittavaikutukset.5
Vaikka ultraäänen käyttö näiden viiden hermon salpauksen ohjaamiseen on suhteellisen uutta, kirjallisuudessa on tutkimuksia, jotka suosivat sen käyttöä perinteiseen maamerkkiin perustuvaan tekniikkaan verrattuna.12,13 Lisäksi kun näitä kahta tekniikkaa on verrattu kunkin erillisen hermon salpauksen laadun ja latenssin suhteen, kirjallisuudessa suositaan ultraääntä säärihermon15 ja suraalihermon21 salpauksen yhteydessä, ja kirjallisuudessa ei ole havaittavissa eroa salpauksen laadussa syvän peroneaalihermon osalta.20 Tutkimuksia, joissa verrattaisiin näitä kahta tekniikkaa pinnallisen peroneushermon tai sapenous-hermon osalta, ei löytynyt.
Eettiset ilmoituksetIhmisten ja eläinten suojelu
Tekijät ilmoittavat, että tätä tutkimusta varten ei tehty kokeita ihmisillä tai eläimillä.
Tietojen luottamuksellisuus
Tekijät ilmoittavat, että tässä artikkelissa ei esitetä potilastietoja.
Oikeus yksityisyyteen ja tietoon perustuva suostumus
Tekijät ilmoittavat, että tässä artikkelissa ei esiinny potilastietoja.
Rahoitus
Tekijät eivät ole saaneet sponsorointia tämän artikkelin tekemiseen.
Interintäristiriita
Tekijöillä ei ole ilmoitettavaa eturistiriidoista.
Tekijöillä ei ole ilmoitettavaa eturistiriidoista.