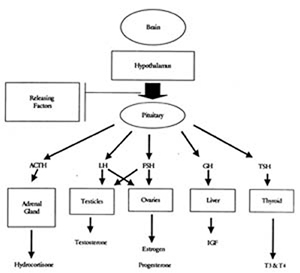
Notre système hormonal est mieux compris si vous le considérez comme une cascade (figure 1), avec le cerveau au sommet, suivi de l’hypophyse, puis des organes cibles (c’est-à-dire les ovaires, la thyroïde, les testicules), et enfin des fonctions physiques et mentales (c’est-à-dire, l’épaisseur de la peau, les périodes menstruelles, les caractéristiques sexuelles, l’agressivité, la répartition des poils, etc.).
Cerveau
L’hypothalamus est la partie du cerveau où la libération des hormones prend naissance, démarrant la cascade en sécrétant des « hormones de libération » qui activent l’hypophyse.
Hypophyse
L’hypophyse est connue comme notre « glande maîtresse ». Elle se trouve à la base de notre cerveau et communique directement avec l’hypothalamus par des nerfs et des vaisseaux sanguins spéciaux. Les hormones de libération voyagent de l’hypothalamus vers l’hypophyse et stimulent la formation et la libération d’hormones hypophysaires dans notre système circulatoire. Les hormones hypophysaires exercent leurs effets sur plusieurs de nos organes, comme la thyroïde, les glandes surrénales, les testicules, les ovaires et les seins.
Il existe cinq hormones hypophysaires de base auxquelles nous nous intéressons :
Hormone de croissance humaine (hGH)
Hormone adrénocorticotrope (ACTH)
Hormone stimulant la thyroïde (TSH)
Hormone stimulant les follicules (FSH)
Hormone lutéinisante (LH)
Les hormones hypophysaires sont libérées dans la circulation générale et ont des effets sur des organes cibles spécifiques, qui, à leur tour, libèrent leurs propres hormones. Ainsi, les hormones hypophysaires agissent comme des contrôleurs aériens — elles scrutent la scène, déterminent ce qui est nécessaire, puis indiquent aux organes du corps quand libérer leurs hormones.
La figure 1 donne un aperçu de certaines des hormones les plus importantes.
Figure 1:
Hormone de croissance humaine (hGH)
L’hormone de croissance humaine a plus d’un organe cible, mais sa cible principale est le foie, où elle provoque la formation et la libération du facteur de croissance analogue à l’insuline (IGF, al.k.a. Somatomédine C).
L’HGH a de nombreux effets métaboliques, dont le plus prédominant est la synthèse des protéines. L’HGH est libérée par salves, dont la plupart se produisent pendant certains stades du sommeil. Lorsque nous cessons de grandir et que nous devenons adultes, la quantité d’hGH que nous produisons diminue considérablement. L’IGF est un sous-produit de l’hormone de croissance, et on pense qu’il est responsable de la plupart des effets anabolisants (de construction) de l’hormone elle-même. Heureusement, les niveaux d’IGF sont assez constants dans le sang et peuvent être mesurés plus facilement que la hGH. Nous mesurons donc les taux sanguins d’IGF pour évaluer la quantité de hGH circulante dans le corps.
La hGH est essentielle à la croissance des os et des organes dans notre jeunesse. Une quantité insuffisante entraîne le nanisme ; une quantité excessive entraîne le gigantisme. Il est très clair que la hGH et l’IGF commencent à diminuer quelque temps après l’âge de 15 à 20 ans et continuent à le faire assez rapidement. Bien que l’hGH ne soit plus nécessaire à la croissance, en soi, après avoir atteint l’âge adulte, l’hGH est essentielle pour de nombreuses autres fonctions vitales, et on pense que les niveaux significativement réduits observés à mesure que nous vieillissons sont corrélés à tout, de la diminution de l’énergie à la prise de poids (graisse) et à la diminution de la masse musculaire.
Dans le passé, si une hypophyse était enlevée ou détruite à cause d’une tumeur chez un adulte, l’hGH n’était pas remplacée, même si les hormones plus « essentielles », comme la thyroïde, l’hydrocortisone et la testostérone ou l’œstrogène/progestérone étaient remplacées. Ce n’est que grâce aux travaux des docteurs B. Bengtsson et Daniel Rudman que la valeur de l’hormone de croissance chez l’adulte a été reconnue. On a découvert que les patients déficients en GH avaient un taux de mortalité par maladie cardiaque presque 50 % plus élevé que prévu (figure 4). Le Dr Bengtsson a remplacé l’hormone de croissance chez les patients présentant un déficit hypophysaire et a obtenu d’excellents résultats. Dans un article paru en 1990 dans le New England Journal of Medicine, le Dr Rudman a rendu compte de ses expériences pionnières sur l’utilisation de la hGH chez des vétérans âgés. Il a découvert que leur graisse corporelle diminuait et que leur masse musculaire maigre, leur force, l’épaisseur de leur peau et leur densité osseuse augmentaient. En d’autres termes, il a pu ralentir la progression habituelle du vieillissement en amenant les taux sanguins d’IGF des patients à des niveaux équivalents à ceux d’un groupe d’âge plus jeune. En 1999, le National Institute on Aging a réalisé une autre étude de référence destinée à réfuter ou à confirmer les résultats du Dr Rudman et à étendre son étude en mesurant d’autres paramètres. Il s’agissait d’un essai multicentrique en double aveugle, contrôlé par placebo, mené sur un grand nombre de patients, hommes et femmes confondus. Cette étude a porté non seulement sur la hGH mais aussi sur les stéroïdes gonadiques (sexuels). Cette étude a non seulement confirmé les avantages de la hGH que le Dr Rudman avait affirmés, mais a également démontré que l’ajout de stéroïdes gonadiques améliorait l’efficacité de l’hormone de croissance chez les hommes et les femmes. Bien que l’étude du NIA ait montré que la hGH seule n’augmentait pas la force musculaire, elle augmentait considérablement la masse musculaire maigre et la capacité aérobique. L’ajout de testostérone à l’hGH a toutefois permis d’augmenter considérablement la force musculaire. (Les résultats de cette étude sont disponibles sur demande.)
La sécurité de l’hormone de croissance humaine (hGH)
La prise d’hormone de croissance humaine augmente le taux d’IGF-1 dans le sang. C’est l’IGF-1 plus élevé qui sert de médiateur à tous les effets attribués à la hGH. La plupart des études sur l’utilisation de la hGH chez les adultes et les enfants ne montrent aucun risque de cancer lié à l’utilisation de l’hormone de croissance ou à des niveaux plus élevés d’IGF-1. En fait, dans un article de synthèse publié dans le New England Journal of Medicine le 14 octobre 1999, Mary Lee Vance, M.D. et Nellie Mauras, M.D., après une recherche documentaire exhaustive, ont conclu qu' »il n’y a actuellement aucune preuve que la modulation de l’hormone de croissance affecte le risque de cancer ». Tous les patients doivent cependant savoir que d’autres rapports indiquent qu’il peut y avoir un risque. En 1998, deux études publiées ont affirmé que l’incidence du cancer de la prostate était plus élevée chez les hommes qui présentaient des taux d’IGF-1 plus élevés des années avant l’apparition du cancer. Les problèmes cités dans ces études incluent la méthode d’analyse statistique, l’intervalle de plusieurs années entre la prise de sang et l’apparition du cancer, et l’absence de toute mesure de l’IGF au moment du diagnostic du cancer. Plusieurs autres études ne montrent aucune différence dans les taux d’IGF-1 entre les hommes normaux en bonne santé et ceux atteints d’un cancer de la prostate au moment du diagnostic et au-delà.
Une autre étude récente met en évidence une incidence plus élevée du cancer du sein chez les femmes pré-ménopausées (mais pas post-ménopausées) qui présentaient des taux d’IGF-1 plus élevés un à cinq ans avant l’apparition du cancer du sein. Dans cette étude, le sang a également été prélevé avant le diagnostic et n’a pas été analysé pendant plusieurs années, ce qui rend les conclusions tirées quelque peu suspectes.
Bien que la majorité des études pointent massivement vers l’innocuité de l’hGH, il existe, comme dans pratiquement tous les domaines de la science médicale, certaines données contradictoires entre les études qui rendent la question confuse. Cela est vrai en raison de la nature complexe du corps humain et de sa physiologie – et du fait que la médecine n’est pas une science exacte. Comme dans tous les aspects de la thérapeutique médicale, chacun d’entre nous doit évaluer les informations disponibles, ainsi que ses besoins et ses désirs, et les mesurer par rapport au risque potentiel, le cas échéant. Votre médecin Cenegenics® peut vous aider à comprendre et à évaluer toutes les informations disponibles avec le moins de préjugés possible. Il est évident que nous pensons que pour la plupart des patients, les avantages de la thérapie à l’hormone de croissance dépassent largement les risques, sinon nous ne poursuivrions pas ce type de pratique médicale. Cependant, vous seul pouvez prendre la décision pour vous-même.
Pour mettre cela en contexte, une controverse similaire a entouré l’utilisation des œstrogènes chez les femmes ménopausées au cours des 30 dernières années. Nous savons maintenant que le remplacement des œstrogènes chez les femmes peut augmenter le risque de cancer du sein et de l’endomètre chez certaines femmes ayant des antécédents familiaux de cancer du sein, et d’autres facteurs de risque. Toutefois, en raison des effets protecteurs avérés des œstrogènes contre de nombreuses autres maladies (maladie d’Alzheimer, maladies cardiaques, ostéoporose et cancer du côlon), la mortalité globale est plus faible chez les femmes qui prennent des œstrogènes que chez celles qui n’en prennent pas. Il faudra de nombreuses années avant que nous disposions d’autant de données sur la hGH que sur les œstrogènes, mais nous pensons que pour la plupart des personnes qui ont un faible taux d’IGF-1, les avantages de la prise de hGH sont supérieurs aux risques.
Ces avantages étudiés et publiés comprennent :
– Augmentation de la libido
– Diminution de la graisse corporelle
– Augmentation des muscles maigres
– Augmentation de la densité osseuse
– Augmentation de l’épaisseur de la peau
– Diminution des rides de la peau
– Amélioration du profil de cholestérol
– Cicatrisation plus rapide des plaies avec un taux d’infection plus faible
– Diminution du taux d’hospitalisation de 50%
-. Diminution des jours de maladie au travail
– Augmentation de la capacité d’exercice
– Diminution de la pression artérielle diastolique
– Diminution du rapport taille/hanche
– Augmentation du souffle sanguin rénal
– Augmentation du sentiment de bien-être/amélioration de la socialisation
– Renforcement du système immunitaire
Les avantages revendiqués de manière anecdotique comprennent :
– Amélioration de la mémoire
– Amélioration de la fonction cognitive
– Repousse des cheveux
– Réduction des varicosités
Dans quelle mesure ces bénéfices réduisent la mortalité et s’ils prolongent ou non la durée de vie ne seront pas déterminés avant de nombreuses années. Ce que nous savons, c’est que l’amélioration de la qualité de notre vie par l’utilisation de la hGH est substantielle.
Thyroïde
L’hormone thyroïdienne affecte grandement notre taux métabolique et donc notre température corporelle. Sans l’hormone thyroïdienne, nous ne pouvons pas survivre. Un faible taux de thyroïde entraîne une baisse de la température corporelle, une augmentation du cholestérol et de la graisse corporelle. Souvent non détectés par les pratiques médicales traditionnelles, les faibles niveaux de thyroïde peuvent rendre la perte de poids extrêmement difficile. Ils peuvent contribuer à une sensation subjective de léthargie et de manque d’énergie, ainsi qu’à la dépression. Avec l’âge, il arrive que le taux de thyroïde diminue et que la température corporelle et le métabolisme soient inférieurs à la normale. La supplémentation en hormones thyroïdiennes est facile et peu coûteuse. L’objectif est de rétablir la T3 et la T4 dans leur rapport et leur concentration sanguine naturels.
Protéine thymique
Le thymus rétrécit avec l’âge ; à 40 ans, nous pouvons n’avoir qu’une petite partie de notre thymus encore intacte. Il est considéré comme hautement probable que cela soit une raison contribuant à la diminution de l’immunité liée à l’âge et au risque accru de cancer.
La protéine thymique ATM (BioproTM) est utile pour augmenter l’immunité et la résistance aux cellules cancéreuses et aux infections. Cette protéine programme les « cellules auxiliaires » T-4, pour qu’elles recherchent les envahisseurs tels que les virus, les bactéries et les cellules cancéreuses. Les cellules auxiliaires envoient ensuite des cellules tueuses T-8 pour trouver les envahisseurs et les détruire. Des études ont montré que la protéine thymique ATM stimule l’immunité et supprime le VIH. Il s’agit de la même protéine qui est produite par le thymus humain. Elle est classée comme un complément alimentaire et se prend par voie orale. La dose d’entretien est d’un paquet par jour sous la langue, et elle est très efficace.
Stéroïdes gonadiques
Ces hormones sont essentielles à la fonction reproductive normale et aux caractéristiques sexuelles secondaires. Elles comprennent la testostérone, les œstrogènes et la progestérone.
Stéroïdes surrénaliens
Les glandes surrénales libèrent l’hydrocortisone (cortisol) et d’autres hormones connues sous le nom de stéroïdes surrénaliens. Elles sont essentielles à la vie et sont très importantes dans notre réponse au stress physique et émotionnel. En général, elles ne déclinent pas avec l’âge, comme la plupart de nos autres hormones.
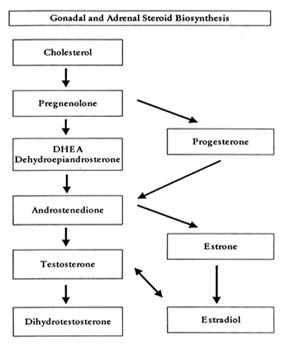
Tous les stéroïdes surrénaliens et gonadiques sont dérivés de la molécule de base du cholestérol. Par le biais de plusieurs voies de biosynthèse, le cholestérol est transformé en différentes molécules d’hormones stéroïdes avant de devenir des œstrogènes, de la progestérone ou de la testostérone.
N’oubliez pas que lorsque nous prenons de la prégnénolone, de la DHEA (déhydroépiandrostérone) ou de l’androstènedione, nous pouvons influencer les niveaux de leurs produits finaux : testostérone, œstrogène et progestérone. Il est donc important de surveiller les niveaux de l’hormone administrée et de ses produits finaux.
La figure 2 montre la progression de la molécule de cholestérol aux stéroïdes gonadiques et surrénaliens.
Figure 2 :