 Voir la version pleine grandeur du graphique….
Voir la version pleine grandeur du graphique…. Une approche systémique de la prévention des caillots sanguins nocifs
Délivrer une prophylaxie adaptée au risque aux patients hospitalisés peut prévenir jusqu’à 70 % des cas de thromboembolie veineuse (TEV), selon les études publiées. Pourtant, de nombreuses recherches indiquent que les patients ne reçoivent pas de manière fiable ces traitements, sous la forme de médicaments anticoagulants, comme l’héparine, et de dispositifs mécaniques qui réduisent la formation de caillots sanguins. Une étude multinationale, par exemple, a révélé que 58,5 % des patients chirurgicaux et 39,5 % des patients médicaux recevaient une prophylaxie TEV appropriée.
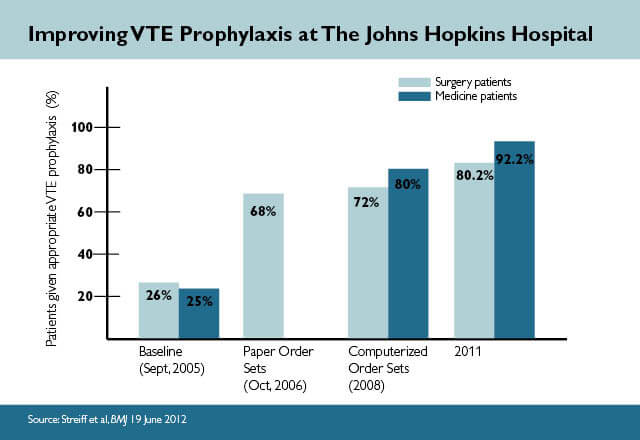
Il y a près de dix ans, les performances de l’hôpital Johns Hopkins en matière de mesures de prévention de la TEV reflétaient celles d’autres hôpitaux. En 2005, un audit des dossiers de plusieurs populations de patients à haut risque a révélé que seulement 32 % d’entre eux recevaient une prophylaxie de la TEV adaptée au risque. Cependant, au fil du temps, l’hôpital a progressivement augmenté cette performance à plus de 90 pour cent, et il continue à viser les 100 pour cent. Vous trouverez ci-dessous plusieurs des stratégies clés qui nous ont permis de réaliser cette amélioration.
Les ensembles d’ordonnances TEV spécifiques au service
Pour chaque patient, les prestataires doivent équilibrer les risques de saignement et de coagulation. Ils doivent tenir compte des facteurs de risque, tels que les fractures osseuses et les interventions chirurgicales majeures, et des contre-indications, telles que les saignements gastro-intestinaux, et leurs recommandations de traitement doivent être éclairées par les preuves médicales. Donner la même prophylaxie TEV à tous les patients sans tenir compte de leurs facteurs individuels peut en fait causer plus de mal que de bien.
En guise d’intervention initiale, la collaboration TEV de l’hôpital a développé des ensembles d’ordres adaptés à 16 types de patients différents, tels que les traumatismes, la chirurgie et la médecine. Pour chaque ensemble d’ordres, des algorithmes aident les médecins à classer les patients dans différentes catégories de risque. En fonction du niveau de risque de chaque patient, les prestataires reçoivent des conseils sur les ordonnances de prophylaxie les plus appropriées.
Au départ, ces ensembles d’ordonnances n’étaient disponibles que sous forme papier. Après leur introduction, la performance en matière de prophylaxie TEV appropriée au risque a atteint 65 %, soit un doublement du taux précédent. Cependant, les résultats n’étaient toujours pas à la hauteur de l’objectif de l’hôpital. Il n’y avait pas d' » arrêts brutaux » pour s’assurer que le risque de caillots sanguins des patients était pris en compte par les médecins, qui avaient souvent l’impression que remplir les formulaires était un fardeau.
Évaluation obligatoire du risque de TEV et aide informatisée à la décision clinique
Pour ancrer les évaluations de la prophylaxie de la TEV dans le flux de travail des cliniciens, l’hôpital a intégré des ensembles d’ordres spécifiques au service dans le système informatisé de saisie des ordres des prestataires. Un écran obligatoire guide les cliniciens dans la sélection des facteurs de risque et des contre-indications, tandis que le système tire également des données du dossier électronique pour effectuer l’évaluation du risque et émettre les ordonnances recommandées. Cette évaluation des risques est obligatoire, mais les médecins peuvent toujours choisir de s’écarter de la recommandation en fonction d’autres considérations cliniques. Avec l’ajout de l’aide informatisée à la décision clinique, les performances de l’hôpital en matière de commande de prophylaxie appropriée ont considérablement augmenté, avec des taux généralement compris entre 80 % et 90 %.
Ces efforts d’amélioration ont été détaillés dans un article du BMJ de juin 2012, et récemment une mise à jour dans le Journal of Hospital Medicine.
Systèmes de suivi des performances
Le VTE Collaborative a travaillé avec des experts en technologie de l’information pour créer une série de mesures, telles que le pourcentage de patients dont le risque de TEV a été stratifié dans les 24 heures suivant l’admission et qui ont reçu une prophylaxie adaptée au risque. Des rapports mensuels ont été distribués aux chefs de service et au personnel chargé de l’amélioration de la qualité. L’équipe a également construit une base de données en ligne pour évaluer les performances au niveau de l’institution, du département, de la division, du service et du prestataire individuel.
Tableaux de bord au niveau du prestataire et rémunération à la performance
Bien que l’aide à la décision guidée par ordinateur ait amélioré la commande de prophylaxie appropriée au risque à plus de 80 %, des mesures supplémentaires sont nécessaires pour approcher 100 % de conformité. Une mesure prometteuse est la distribution de tableaux de bord au niveau des prestataires, permettant aux médecins de voir leurs taux de prescription de prophylaxie de la TEV et de les comparer à d’autres points de référence. Dans un service hospitalier de Johns Hopkins, les taux mensuels de conformité à la prophylaxie de la TEV sont passés de 86 % avant l’introduction des tableaux de bord en ligne à 90 % au cours du premier mois d’utilisation. Le mois suivant, le service hospitalier a encouragé davantage la prophylaxie de la TEV par le biais d’un programme interne de rémunération au rendement. Après l’ajout de mesures relatives à la TEV à ce tableau de bord, la conformité a atteint 94 pour cent. Ceci a été publié dans un article du Journal of Hospital Medicine de mars 2015.
Tracking and Improving VTE Prophylaxis Administration
Même lorsque la prophylaxie TEV appropriée est ordonnée, il n’y a aucune garantie que les patients recevront ces traitements chaque fois qu’ils le devraient. Dans une étude, des chercheurs de Johns Hopkins ont découvert que près de 12 % des 103 000 doses de prophylaxie ordonnées n’ont pas été administrées. Cette recherche, publiée dans un article de PLOS ONE en juin 2013, et une étude de suivi dans le Journal of Patient Safety de mars 2014 ont également découvert que :
- Seulement 20 % des patients qui ont manqué au moins deux doses commandées représentaient 80 % de toutes les doses manquées.
- Près de 60 % des doses manquées étaient dues au refus des patients ou des membres de la famille.
- Les infirmières des unités peu performantes étaient plus susceptibles de convenir que la prophylaxie TEV est prescrite à des patients qui n’en ont pas besoin.
Ces résultats soutiennent une stratégie qui cible un groupe relativement petit de patients et de cliniciens pour les interventions, plutôt qu’une approche générale, telle que l’éducation de tous les patients.
Éducation des infirmières sur la pratique de l’administration des médicaments

Dans le cadre d’une approche à multiples facettes visant à améliorer la prophylaxie de la TEV et à s’attaquer directement aux doses manquées dans le but de diminuer les dommages évitables de la TEV, les infirmières ont été ciblées pour recevoir l’un des deux modules d’éducation en ligne. Ces modules en ligne ont été attribués par le biais d’essais cliniques randomisés en grappes et conçus pour éduquer les infirmières sur les méfaits de la TEV, les avantages de la prophylaxie de la TEV et les stratégies pour mieux communiquer ces informations aux patients. Cette recherche publiée dans un article de PLOS ONE d’août 2017 a révélé que :
- Dans l’ensemble, l’éducation des infirmières a réduit la fréquence de la non-administration de la prophylaxie de la TEV.
- Les infirmières ont trouvé le module dynamique interactif plus engageant, plus agréable et permettant un meilleur engagement des patients.
Ces résultats indiquent que l’éducation interactive, centrée sur l’apprenant, pourrait être la plus appropriée pour changer la pratique et devrait être appliquée davantage à d’autres domaines de l’éducation clinique. Pour en savoir plus, consultez le site de l’Institut de recherche sur les résultats centrés sur le patient (PCORI).
Modules d’éducation pour les infirmières : Trouvez ce cours, intitulé « Prévention de la thromboembolie veineuse : The Nurse’s Perspective », sur le système de gestion de l’apprentissage de l’Institut Armstrong. Les utilisateurs de Johns Hopkins peuvent le suivre gratuitement via myLearning.
Une approche centrée sur le patient améliore l’administration de la prophylaxie TEV

Pour améliorer les taux d’administration de la prophylaxie TEV et réduire les TEV évitables, une intervention a été mise en œuvre qui ciblait les patients qui refusaient leur dose de prophylaxie TEV pharmacologique dans les étages de médecine et de chirurgie. Au cours de cette intervention, nous avons intégré une alerte dans notre système de dossiers médicaux électroniques (DME), permettant à notre équipe d’identifier les patients qui n’ont pas reçu leur prophylaxie TEV et d’agir en temps réel. Nous avons engagé ces patients avec l’ensemble d’éducation centrée sur le patient (que nous avons précédemment développé) pour les aider à prendre une décision éclairée. Cette recherche est publiée dans un article JAMA Network Open de novembre 2018, et a révélé que :
- L’intervention a considérablement réduit la proportion de doses non administrées (43%) et de doses refusées par le patient (47%) de la prophylaxie TEV dans les étages d’intervention par rapport aux étages de contrôle.
- Ces réductions des doses manquées ont été associées à une réduction de 40% des événements TEV.
Nos résultats indiquent qu’un ensemble d’éducation ciblée centrée sur le patient améliore la qualité des soins de santé en exploitant les données électroniques pour cibler les interventions en temps réel pour les patients à risque.
Éléments d’une stratégie de prévention de la TEV
- Les évaluations du risque de prévention de la TEV doivent être une partie obligatoire des soins aux patients
- Les cliniciens doivent identifier les facteurs de risque de TEV et les contre-indications à la prophylaxie
- Les cliniciens doivent ordonner une prophylaxie de la TEV adaptée au risque.Les facteurs de risque des patients doivent être réévalués au cours de leur séjour à l’hôpital
- Le système doit recueillir des données sur les patients et les prestataires pour surveiller les performances
- Les résultats indésirables (par ex.g., TEV et hémorragies acquises à l’hôpital) doivent être surveillés
- La performance doit être mesurée régulièrement pour promouvoir une amélioration continue
.