Keywords
Fasciite nécrosante ; Débridement chirurgical
Introduction
Le pronostic de la fasciite nécrosante dépend de la chronologie des soins. La maladie consiste en une infection du fascia superficiel et profond et se propage très rapidement . La main, fréquemment exposée aux plaies, est une porte d’entrée majeure de l’infection (figure 1) .
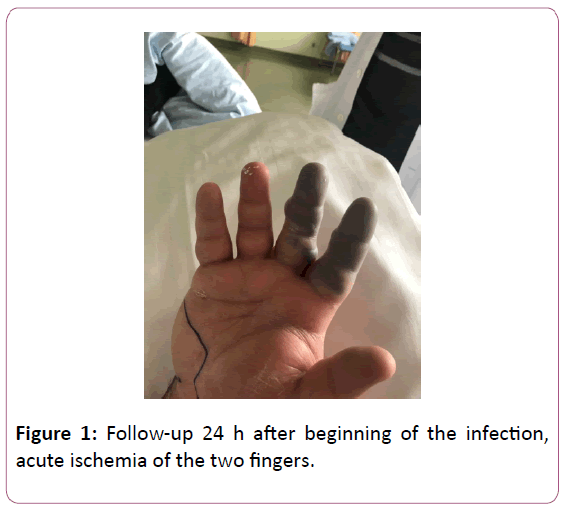
Figure 1 : Suivi 24 h après le début de l’infection, ischémie aiguë des deux doigts.
Les chirurgiens de la main doivent être continuellement à l’affût du diagnostic de cette infection sévère . Causée par des bacilles à Gram positif (le plus souvent le streptocoque bêta-hémolytique du groupe A), la fasciite nécrosante peut être polymicrobienne ou monomicrobienne (figure 2A et B) .
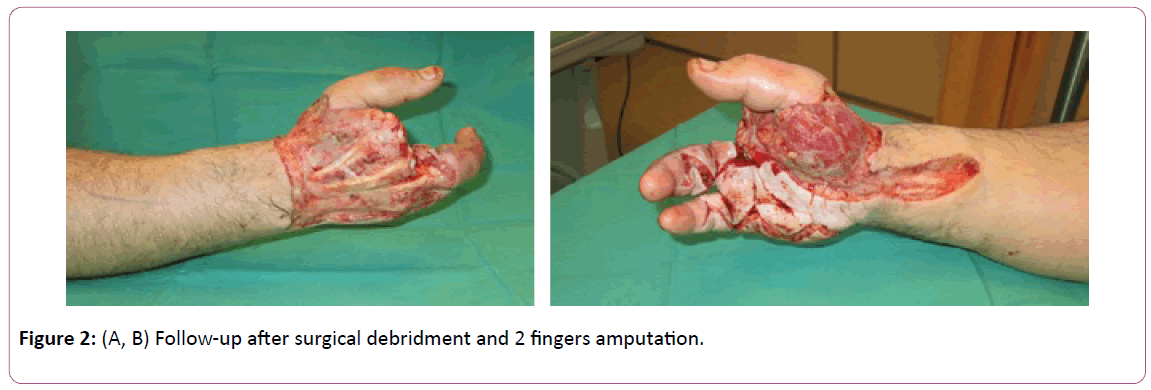
Figure 2 : (A, B) Suivi après débridement chirurgical et amputation de 2 doigts.
Une reconnaissance précoce et un débridement chirurgical agressif sont les plus importants. Les taux actuels d’amputation et de mortalité restent élevés . A travers une discussion de cas, nous rappellerons les outils disponibles pour le diagnostic et le traitement chirurgical.
Rapport de cas
Le cas concerne un patient de 52 ans, habituellement en bonne santé, qui, à la suite de lésions causées par le grattage de l’eczéma, a présenté des plaies sur le 5e doigt de la main droite dans la zone 2 de la paume. Il s’est présenté aux urgences avec un érythème et un gonflement de la main. Des cloques interdigitales ont été observées à la base du deuxième et du troisième doigt (Figure 3A et B). Le patient a fait réaliser un scanner qui n’a pas montré de collection profonde.
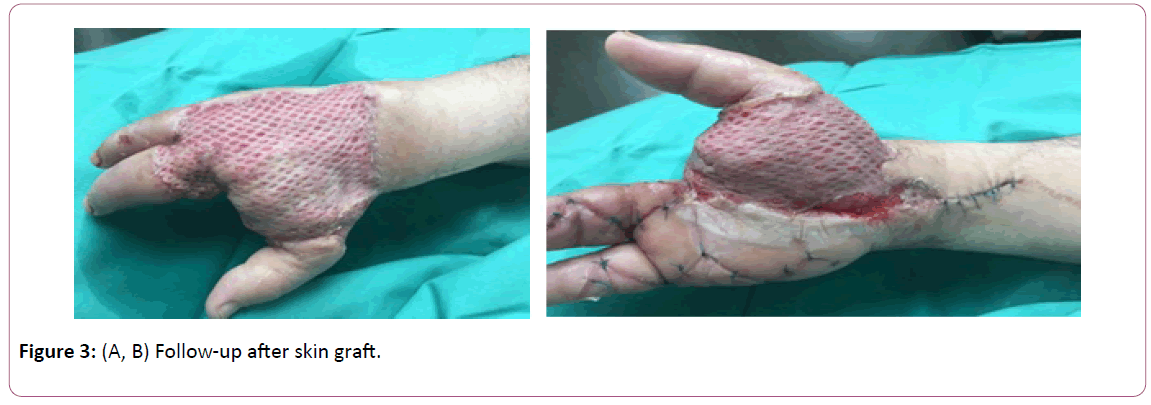
Figure 3 : (A, B) Suivi après greffe cutanée.
Il a donc été hospitalisé dans notre service pour une antibiothérapie IV avec un diagnostic de cellulite. 24 heures plus tard, le patient a présenté une ischémie aiguë des 2ème et 3ème doigts. Son score LRINEC était de 6 (CRP >150 mg/L, WBC 18, Hémoglobine 13 g/dL, Sodium >135 mmol/L, Créatinine <141, Glucose <10). Compte tenu de la mauvaise évolution clinique, un traitement chirurgical d’urgence a été organisé. En salle d’opération, la peau, le tissu cutané et le fascia ont été réséqués. Le matériel a été envoyé à la pathologie extemporanément. Les résultats sont revenus positifs pour une fasciite nécrosante. Dans ce contexte, toute la peau du dos et de la paume de la main a été retirée et les deux doigts ischémiques ont été amputés. Une reprise chirurgicale a été prévue 48 heures plus tard pour confirmer une évolution locale satisfaisante et vérifier les marges de résection. Nous avons également réséqué les os des deuxième et troisième métacarpiens pour un meilleur résultat fonctionnel. Pendant ce temps, le patient a reçu des antibiotiques par voie intraveineuse avec de la co-amoxicilline et de la clindamycine. Les tests bactériologiques sont revenus positifs pour le streptocoque pyogène du groupe A. Nous avons ensuite mis en place un pansement VAC et le patient a bénéficié d’une greffe de peau fine, qui a recouvert toute la zone de débridement initiale. Après six mois de suivi, la peau du patient avait bien cicatrisé et il s’était habitué à utiliser sa main. Cliniquement, il avait un score de Kapandji de 10, un test de Jamar était de 44% par rapport à l’autre côté. Il avait repris son travail.
Discussion
Dans notre cas clinique, nous avons d’abord envisagé une cellulite ; devant la mauvaise évolution clinique, un diagnostic de fasciite nécrosante est apparu. Un diagnostic tardif est normal pour cette infection . Wong et al. ont créé l’indicateur de risque de laboratoire pour la fasciite nécrosante (score LRINEC) pour guider notre diagnostic. Ce score tient compte des taux de CRP, de WBC, d’hémoglobine, de sodium et de créatinine. Un score >6 a une VPP de 92% . Dans notre cas, un scanner a été réalisé à la recherche d’une collection profonde mais, finalement, il n’a fait que retarder le traitement chirurgical. Plusieurs séries dans la littérature ont étudié le rôle d’un scanner dans cette maladie. McGillicuddy et al. ont établi un score sur 5 (figure 4).
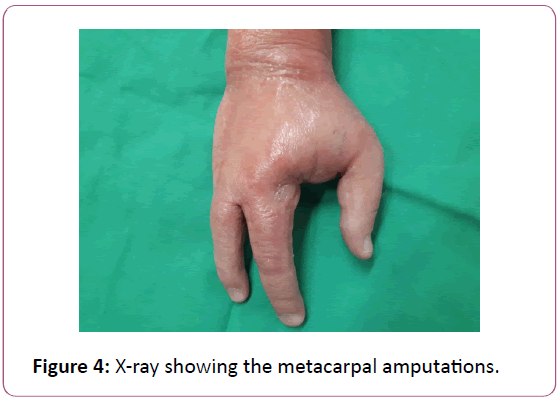
Figure 4 : Radiographie montrant les amputations métacarpiennes.
L’œdème des fascias et des muscles équivaut à 4 points, la traque des liquides à 3 points, les lymphadénopathies à 2 points et l’œdème sous-cutané à 1 point. Pour un score >6, la sensibilité était de 86%, la spécificité de 92%, la VPP de 63% et la VPN de 86%. Certains auteurs ont étudié l’IRM , et ont conclu qu’il est difficile de différencier les diagnostics de fasciite nécrosante et d’une infection des tissus mous (Figure 5).
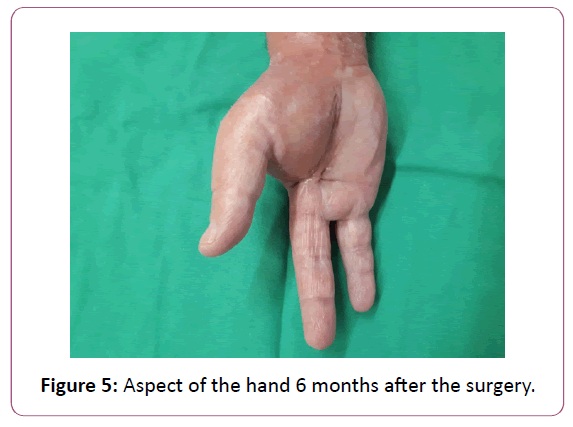
Figure 5 : Aspect de la main 6 mois après la chirurgie.
En présence d’une suspicion clinique, d’un érythème, d’une chaleur, d’une crépitation et d’une progression rapide, un score de laboratoire peut aider mais aucune procédure d’imagerie n’est indiquée ; en outre, il est important d’éviter de perdre du temps et d’envisager plutôt un traitement chirurgical.
Notre patient a subi deux procédures de débridement avant la mise en place d’un pansement VAC (thérapie des plaies par pression négative). Dans la littérature, la plupart des séries identifient une moyenne de deux procédures de débridement par patient, un taux d’amputation d’environ 20%, et un taux de mortalité d’environ 20% . Dans notre cas, nous avons dû amputer deux doigts et effectuer une résection osseuse des métacarpiens 2 et 3. La thérapie VAC est discutée dans les suites d’une fasciite nécrosante . Elle permet d’isoler la plaie, de diminuer le temps de soins infirmiers et d’augmenter le confort du patient. Une fois que la granulation était suffisante, nous avons réalisé une greffe de peau fine plutôt qu’un lambeau. Cette procédure est facile, rapide et, compte tenu du contexte d’infection, semble plus sûre. Lors de son rendez-vous de suivi à six mois, la peau de notre patient avait bien cicatrisé et il s’était bien adapté à la vie quotidienne. Ce résultat a nécessité des soins spécialisés impliquant un chirurgien de la main, un spécialiste des maladies infectieuses, un ergothérapeute et un physiothérapeute.
Conclusion
La fasciite nécrosante de la main est une maladie rare ; étant donné l’impact fonctionnel et le risque élevé d’amputation, elle doit être prise en compte lors du diagnostic d’une infection sévère. Le traitement implique une chirurgie avec un débridement important et une amputation si nécessaire. La thérapie VAC aide le tissu de granulation à se former avant de réaliser une procédure cutanée définitive pour couvrir la peau.
- Aakash C, Michael DW, Bradley P (2014) Necrotizing fasciitis. J Hand Surg Am 39 : 1598-1601.
- Chin-Ho W, Yi-Shi W (2005) Le diagnostic de la fasciite nécrosante. Curr Opin Infect Dis 18 : 101-106.
- Rukshini P, Jason Chan M, Shanker P (2009) Necrotizing fasciitis. Can Fam Physician 55 : 981-987.
- Koshy J, Bell B (2018) Hand infections. J Hand Surg Am.
- Lucas S Mc D, Mary B, Eric H, Leo K (2011) Hand infections. J Hand Surg 36A : 1403-1412.
- Jinn-Ming W, Hwee-Kheng L (2014) Fasciite nécrosante : expérience de huit ans et revue de la littérature. Braz J Infect Dis 18 : 137-143.
- Chin-Ho W, Lay-Wai K, Kien Seng H (2004) Le score LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) : A tool for distinguishing necrotizing fasciitis from other soft tissue infections. Crit Care Med 32 : 1535-1541.
- Wysoski MG, Santora TA, Shah RM, Friedman AC (1997) Necrotizing fasciitis : CT characteristics. Radiology 203 : 859-863.
- Nikos Z, George CV, Hmed S, Hasan A (2010) Diagnosis of necrotizing soft tissue infections by computed tomography. Arch Sur 145 : 452-455.
- Gillicuddy EM, Andrew L, Kevin S, Lewis K, Adrian M (2011) Development of a computed tomography-based scoring system for necrotizing soft-tissue infections. Injury, Infection and Critical Care 70 : 894-899.
- Ali SZ, Srinivasan S, Peh WCG (2014) IRM dans la fasciite nécrosante des extrémités. Br J Radiol 87 : 20130560.
- Kim KT, Kim JY, Wan Lee J, Kim JY (2011) Can necrotizing fasciitis is differentied from nonnecrotizing infectious fasciitis with MR imaging ? Radiology 259 : 816-824.
- Wen-Shyan H, Shan-Chin H, Chun-Sheng H (2006) Utilisation de la fermeture de plaie assistée par le vide pour gérer les plaies des membres chez les patients souffrant de fasciite nécrosante aiguë. Asian J Surg 29 : 135-139.