Métabolisme du cholestérol
Métabolisme des lipides et des lipoprotéines (Rosensen, 2009)
Lipides = cholestérol et triglycéride – sont insolubles dans le plasma et sont transportés dans les lipoprotéines.
Fonctions = utilisation de l’énergie, production d’hormones stéroïdiennes, production d’acides biliaires, dépôt de lipides.
La lipoprotéine est constituée de cholestérol estérifié et non estérifié, de triglycérides, de phospholipides et d’apolipoprotéines. Les protéines fonctionnent comme des cofacteurs et des ligands pour les récepteurs.
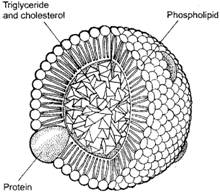
Les principales lipoprotéines comprennent :
- Chylomicrons – grosses particules qui transportent des lipides alimentaires
- Lipoprotéine de très basse densité – transportent des triglycérides endogènes et un peu de cholestérol
- Lipoprotéine de densité intermédiaire -…. transportent des esters de cholestérol et des triglycérides
- La lipoprotéine de basse densité – transportent des esters de cholestérol
- La lipoprotéine de haute densité – transportent des esters de cholestérol
Voie exogène du métabolisme des lipides :
- Le cholestérol alimentaire et les acides gras sont absorbés.
- Les triglycérides sont formés dans la cellule intestinale à partir des acides gras libres et du glycérol et le cholestérol est estérifié.
- Les triglycérides et le cholestérol se combinent pour former des chylomicrons.
- Les chylomicrons entrent dans la circulation et se déplacent vers des sites périphériques.
- Dans les tissus périphériques, les acides gras libres sont libérés des chylomicrons pour être utilisés comme énergie, convertis en triglycéride ou stockés dans l’adipose.
- Les rémiges sont utilisées dans la formation des HDL.
Voie endogène du métabolisme lipidique :
- Les VLDL sont formées dans le foie à partir de triglycérides et d’esters de cholestérol.
- Ces derniers peuvent être hydrolysés par la lipoprotéine lipase pour former des IDL ou des restes de VLDL.
- Les restes de VLDL sont éliminés de la circulation ou incorporés dans les LDL.
- Les particules de LDL contiennent un noyau d’esters de cholestérol et une plus petite quantité de triglycéride.
- Le LDL est internalisé par les tissus hépatiques et non hépatiques.
- Dans le foie, le LDL est transformé en acides biliaires et sécrété dans les intestins.
- Dans les tissus non hépatiques, le LDL est utilisé dans la production d’hormones, la synthèse des membranes cellulaires ou stocké.
- Le LDL est également absorbé par les macrophages et d’autres cellules, ce qui peut conduire à une accumulation excessive et à la formation de cellules spumeuses qui sont importantes dans la formation de plaques.
Que fait le HDL ?
Le HDL est une petite particule composée de phospholipide et d’apolipoprotéines et produite dans les cellules hépatiques et intestinales.
Pourquoi le HDL est-il bon ?
L’incidence des événements coronariens dans une population normale est inversement proportionnelle à la concentration sérique de cholestérol HDL – des niveaux bas comportent un risque coronarien accru
Le HDL serait anti-athérogène et des niveaux élevés de HDL sont cardioprotecteurs.
Cet effet peut être médié par le transport inverse du cholestérol, un processus par lequel l’excès de cholestérol dans les cellules et dans les plaques d’athérosclérose est éliminé et ramené vers le foie.
Le risque d’infarctus du myocarde augmente d’environ 25 % pour chaque décrément de 5 mg/dL du taux sérique de cholestérol HDL en dessous des valeurs médianes chez les hommes et les femmes.
Un faible taux de cholestérol HDL est une composante du syndrome métabolique qui se caractérise par l’obésité, la résistance à l’insuline, la dyslipidémie et l’hypertension
Les patients considérés à haut risque de maladie cardiovasculaire sur la base des taux de HDL comprennent :
- Patients dont le taux de HDL est inférieur à 40 mg/dL
- Patients atteints du syndrome métabolique – taux de cholestérol HDL ajusté au sexe inférieur à 40 mg/dL chez les hommes et à 50 mg/dL chez les femmes.
L’exercice physique, la perte de poids (chez les sujets en surpoids), l’arrêt du tabac et les changements de régime alimentaire (spécifiquement la substitution des acides gras monoinsaturés aux acides gras saturés) peuvent tous augmenter le cholestérol HDL.
Le traitement médical du faible taux de HDL comprend la niacine et les fibrates.