Le terme » paralysie pseudo-périphérique « , inventé par Jean Lhermitte, désigne une faiblesse affectant principalement la main (paralysie pseudo-oulnaire, pseudo-médiane ou pseudo-radiale)1 associée à une lésion du système nerveux central, imitant une lésion du système nerveux périphérique.2,3 La paralysie pseudo-périphérique est rarement causée par un accident vasculaire cérébral ischémique (2 et l’association avec un accident vasculaire cérébral hémorragique est encore plus rare.
Nous présentons le cas d’un homme de 82 ans, droitier, sans facteur de risque vasculaire connu. Il s’est couché sans aucun symptôme et lorsqu’il s’est réveillé à 03h00 pour uriner, il a présenté un manque de coordination de la main gauche, sans maux de tête, ni symptômes neurovégétatifs, ni aucun autre symptôme neurologique. Il n’a signalé aucune douleur ni aucun sommeil sur le membre gauche. À son arrivée dans notre centre, sa tension artérielle était de 150/90 mm Hg. L’examen neurologique a révélé une faiblesse (4/5) en extension des doigts, du pouce et du poignet gauches, et une force normale (5/5) en flexion des doigts. Les muscles biceps, brachioradialis, triceps et fléchisseurs du poignet présentaient une force normale. Les muscles intrinsèques de la main et les muscles opponens pollicis, adductor pollicis et flexor pollicis longus présentaient une force normale ; les muscles pronosupination et proximaux présentaient également une force normale. La sensibilité et tous les autres domaines de l’examen neurologique étaient normaux. Bien que ces résultats soient compatibles avec un syndrome du nerf interosseux postérieur, nous avons demandé un scanner crânien étant donné l’absence de compression nerveuse évidente et la force normale des fléchisseurs des doigts ; l’étude a révélé un petit hématome dans le gyrus précentral droit (Fig. 1). Une analyse sanguine n’a rien révélé de pertinent. Une IRM cérébrale réalisée 3 mois après l’événement a révélé un hématome subaigu/chronique dans le gyrus précentral droit et l’absence d’anévrisme intracrânien, de fistule ou de malformation artério-veineuse (Fig. 2). Le patient s’est vu prescrire un traitement de rééducation à la sortie de l’hôpital ; un examen de suivi à 3 mois a révélé des améliorations de la mobilité des muscles extenseurs distaux, avec une récupération fonctionnelle complète.
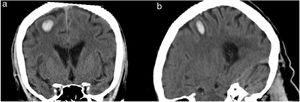
Tomodensitométrie de la tête. Plans coronal (a) et sagittal (b) révélant un petit hématome intraparenchymateux dans le gyrus préfrontal droit, avec un léger œdème environnant.
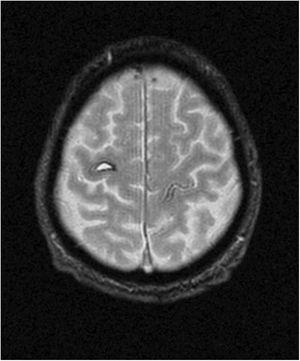
IRM cérébrale pondérée en T2 (plan axial) ; le gyrus précentral droit montre une lésion hyperintense en forme de croissant entourée d’un halo d’hémosidérine, compatible avec un hématome intraparenchymateux.
Selon le modèle de l’homoncule de Penfield, les neurones corticaux qui innervent les membres supérieurs sont situés dans le tiers inférieur de la surface dorsolatérale du gyrus précentral, correspondant à l’aire de Brodmann 4.1,3-5 Les progrès de l’imagerie cérébrale ont permis d’améliorer la caractérisation de la représentation corticale de la main. Le cortex moteur de la main a une forme d’oméga inversé dans la plupart des cas (90%), certains individus (10%) présentant une forme d’epsilon horizontal sur le plan axial et une forme de crochet sur le plan sagittal.3,4 Cependant, le mouvement des doigts est contrôlé par un réseau neuronal abondamment distribué, plutôt que par des faisceaux de neurones séparés spatialement et fonctionnellement.1
Notre patient présentait des signes de syndrome du nerf interosseux postérieur associé à un petit hématome dans le gyrus précentral. La littérature comprend plusieurs cas d’AVC ischémique associés à une paralysie isolée de la main sans atteinte sensorielle6,7 ; cependant, l’association avec un AVC hémorragique n’a pas été rapportée auparavant. En plus du gyrus précentral, une atteinte motrice pure de la main peut être associée à des lésions du gyrus angulaire, du noyau ventral postérolatéral du thalamus, de la capsule interne, de la couronne radiale et de la base du pons8.
Le diagnostic différentiel doit inclure une radiculopathie C7, un dysfonctionnement du nerf radial, une vasculite associée à une mononeuropathie hyperaiguë, une maladie de la moelle épinière, une neuropathie héréditaire avec responsabilité à la paralysie par pression,7 et des syndromes lacunaires atypiques.9 Le diagnostic de cette entité nécessite un haut niveau de suspicion clinique en raison de ses implications cliniques et thérapeutiques et de la non-spécificité des résultats de l’examen. Un début soudain sans traumatisme ni compression nerveuse, l’absence de douleur, la présence de facteurs de risque cardiovasculaire et des résultats normaux d’études neurophysiologiques peuvent aider au diagnostic.3,6,7 L’extension syncinétique du poignet après la fermeture du poing est un signe exploratoire utile pour différencier la paralysie du nerf radial central de la paralysie du nerf radial périphérique : une légère élévation de la main qui serre le poing (avec le bras tendu et la paume tournée vers le sol) est observée chez les patients atteints de paralysie du nerf radial central, alors qu’une chute plus importante du poignet est observée chez les patients atteints de paralysie du nerf radial périphérique6. Ceci s’explique par le fait que dans la chute du poignet périphérique, la contraction syncinétique des longs fléchisseurs de l’avant-bras n’est pas contrebalancée par l’activation simultanée des muscles longs extenseurs.
En résumé, l’extension du cortex moteur de la main, situé sur la paroi antérieure du sillon central (aire de Brodmann 4), signifie que les lésions des zones stratégiques peuvent occasionnellement provoquer une parésie isolée de la main qui peut être confondue avec un syndrome périphérique. Compte tenu des implications thérapeutiques et pronostiques de cette association, l’AVC aigu doit être inclus dans le diagnostic différentiel des déficits moteurs périphériques d’apparition soudaine, en particulier chez les patients ne présentant pas de douleur ou de signes de compression nerveuse.