Badanie stopy cukrzycowej często pojawia się w egzaminach OSCE. Oczekuje się od Ciebie, że wykorzystując swoje umiejętności badawcze, wyłapiesz odpowiednie objawy kliniczne choroby stopy cukrzycowej. Ten przewodnik OSCE badania stopy cukrzycowej zapewnia jasne podejście krok po kroku do badania stopy cukrzycowej, z dołączoną demonstracją wideo.
Zbierz sprzęt
Wymagane mogą być następujące elementy wyposażenia:
- Monofilament
- Widelec strojeniowy (128 Hz)
- Młotek ścięgnisty
Wprowadzenie
Umyj ręce i załóż środki ochrony indywidualnej, jeśli to konieczne.
Przedstawić się pacjentowi, w tym podać swoje imię i nazwisko oraz pełnioną funkcję.
Potwierdzić imię i nazwisko pacjenta oraz datę urodzenia.
Krótko wyjaśnić, na czym będzie polegało badanie, używając języka przyjaznego dla pacjenta.
Uzyskać zgodę na przystąpienie do badania.
Odpowiednio odsłonić kończyny dolne pacjenta.
Umieścić pacjenta na łóżku, z wezgłowiem pod kątem 45°.
Przed przystąpieniem do badania klinicznego zapytać pacjenta, czy odczuwa ból.
Badanie
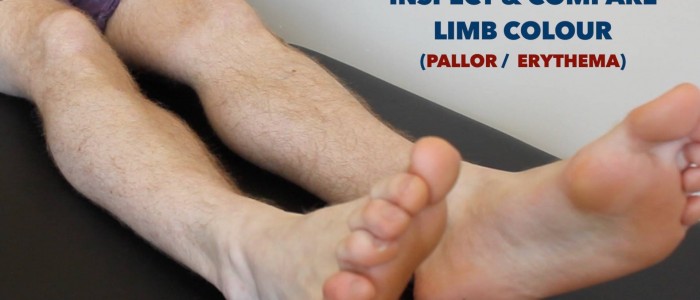
Sprawdź kończyny dolne pod kątem odpowiedniej patologii, upewniając się, że obejrzano tylną stronę każdej nogi i przestrzeń między palcami w poszukiwaniu ukrytych owrzodzeń:
- Sinica obwodowa: niebieskawe przebarwienie skóry związane z niskim SpO2 w tkankach objętych chorobą (np.może występować w PVD z powodu słabej perfuzji).
- Bladość obwodowa: blade zabarwienie skóry, które może wskazywać na słabą perfuzję.
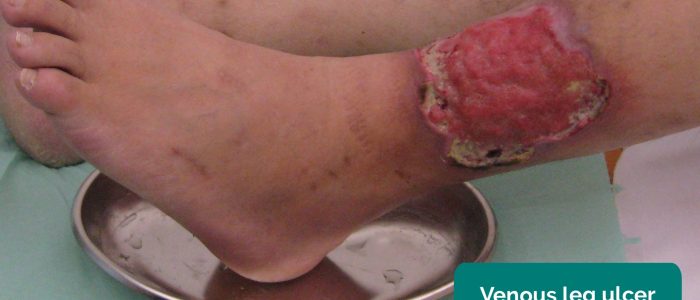
- Owrzodzenia żylne: zazwyczaj duże i płytkie owrzodzenia o nieregularnych brzegach, które są jedynie lekko bolesne. Owrzodzenia te najczęściej rozwijają się na przyśrodkowej stronie kostki.
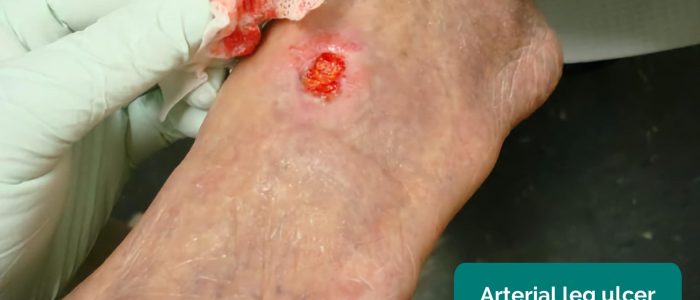
- Owrzodzenia tętnicze: zazwyczaj małe, dobrze odgraniczone, głębokie owrzodzenia, które są bardzo bolesne. Owrzodzenia te najczęściej rozwijają się w najbardziej obwodowych regionach kończyny (np. na końcach palców).
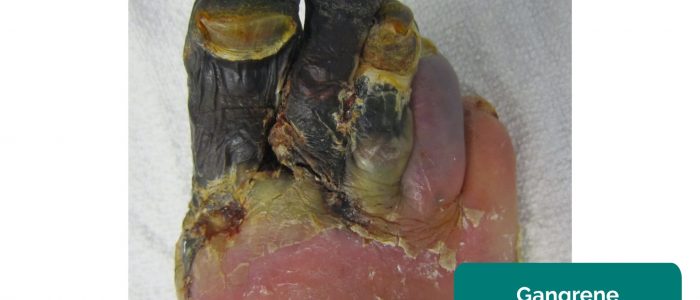
- Zgorzel: martwica tkanki wtórna do nieodpowiedniej perfuzji. Typowe objawy to zmiana koloru skóry (np. czerwony, czarny) i rozpad tkanek towarzyszących.
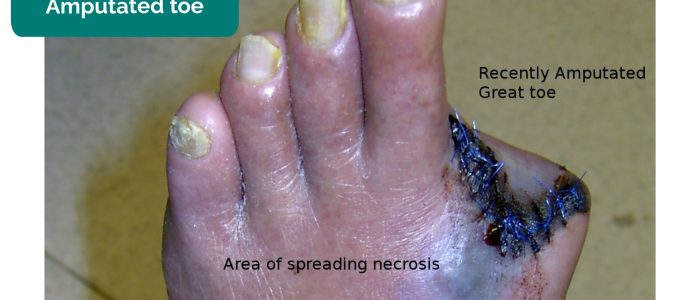
- Brak kończyn, palców u rąk i nóg: spowodowany amputacją wtórną do krytycznego niedokrwienia.
- Blizny: mogą wskazywać na wcześniejsze zabiegi chirurgiczne (np. operacja wszczepienia bypassów) lub zagojone owrzodzenia.
- Wypadanie włosów: występuje z powodu przewlekłego upośledzenia perfuzji tkanek w PVD.
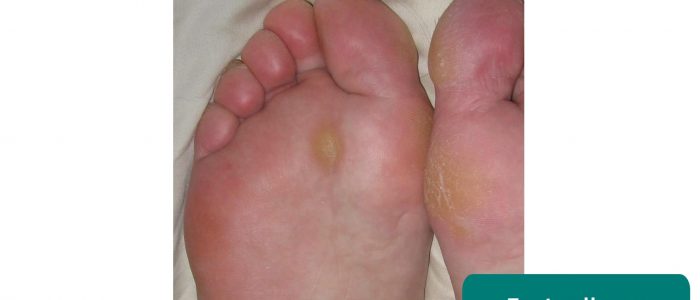
- Modzele na stopach: często spowodowane nieprawidłowym chodem i/lub źle dopasowanym obuwiem.
- Rynienka żylna: żyły, w których znajduje się bardzo mało krwi z powodu słabego ukrwienia kończyny, stąd „rynienkowaty” wygląd
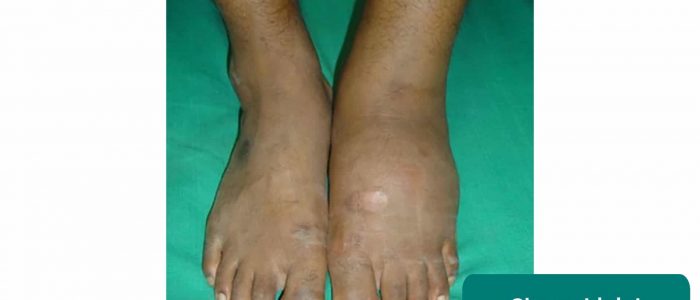
Artropatia Charcota
Artropatia Charcota polega na postępującej degeneracji stawu nośnego z powodu neuropatii obwodowej.
Do typowych cech klinicznych stawu Charcota należą:
- Eufuzja
- Zniekształcenie
- Barwa rumieniowa
- Utrata funkcji stawu
- .
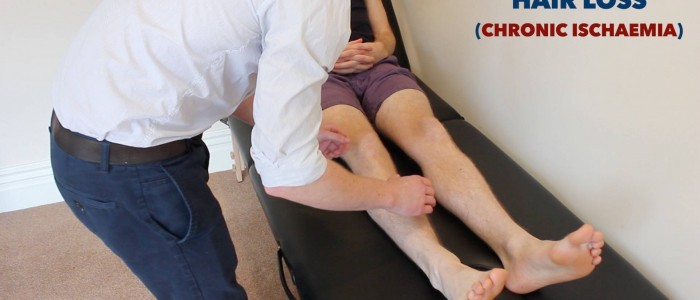 Sprawdzić kończyny dolne pod kątem zmian skórnych związanych z chorobą naczyń obwodowych
Sprawdzić kończyny dolne pod kątem zmian skórnych związanych z chorobą naczyń obwodowych
Palpacja
Temperatura
Przyłóż grzbietową stronę dłoni do kończyn dolnych pacjenta, aby ocenić i porównać temperaturę:
- U zdrowych osób kończyny dolne powinny być symetrycznie ciepłe, co sugeruje odpowiednią perfuzję.
- Chłodna i blada kończyna wskazuje na słabą perfuzję tętniczą.
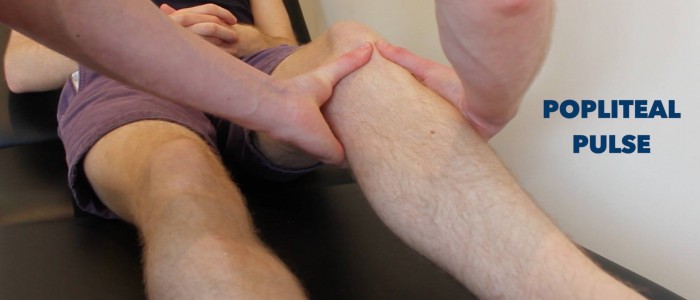
Pulsacje
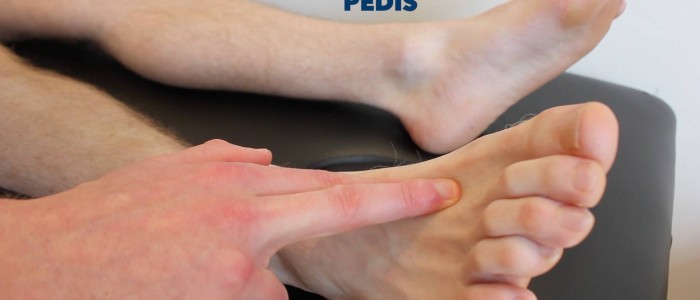
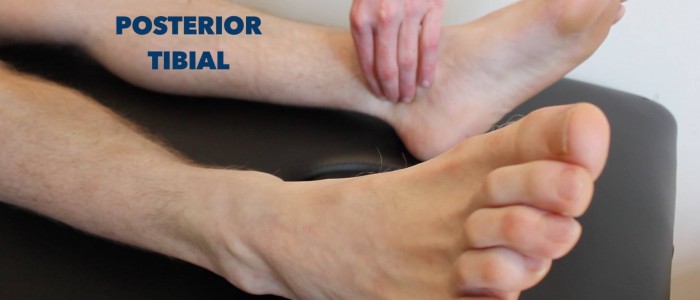
Obmacuj tętno tylnej części kości piszczelowej i grzbietowej stopy, aby krótko ocenić perfuzję obwodową. Brak tętna obwodowego sugeruje chorobę naczyń obwodowych.
Tętno piszczelowe tylne
Palpacja tętna piszczelowego tylnego:
- Tętno piszczelowe tylne może być zlokalizowane za młotkiem przyśrodkowym kości piszczelowej.
- Pobadaj palpacyjnie tętno, aby potwierdzić jego obecność, a następnie porównaj siłę tętna między stopami.
Puls grzbietowo-podeszwowy
Pobadaj tętno grzbietowo-podeszwowe:
- Puls grzbietowo-podeszwowy może być zlokalizowany nad grzbietem stopy, bocznie od ścięgna mięśnia dwugłowego ramienia (extensor hallucis longus), nad drugą i trzecią kością klinową.
- Obmacaj puls, aby potwierdzić jego obecność, a następnie porównaj siłę pulsu między stopami.
-
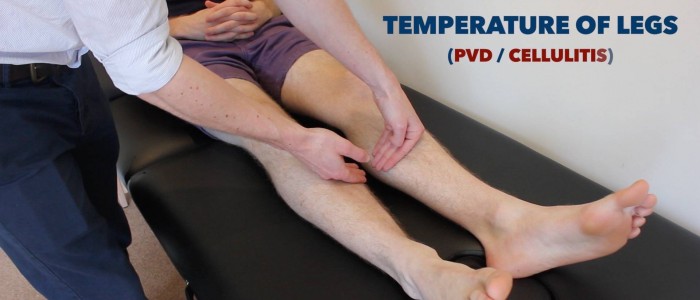 Ocena i porównanie temperatury nóg
Ocena i porównanie temperatury nóg
Sensation
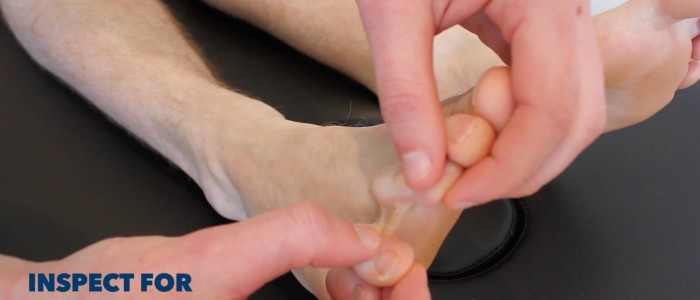
Monofilament
1. Podaj przykład czucia monofilamentu na ramieniu lub mostku pacjenta.
2. Przy zamkniętych oczach pacjenta przyłóż monofilament kolejno do każdego z poniższych miejsc:
- Miazga haluksa.
- Miazga trzeciego palca.
- Stawy śródstopno-paliczkowe 1, 3 i 5.
3. Podczas stosowania monofilamentu na każdym z obszarów:
- Poprosić pacjenta o zgłoszenie, kiedy czuje, że monofilament dotyka jego stopy.
- Nacisnąć monofilament na skórę, aż do lekkiego zgięcia (zapewni to zastosowanie tylko 10 g nacisku).
- Przytrzymać monofilament na skórze przez 1-2 sekundy.
- Unikać modzeli i blizn, ponieważ mają one obniżony poziom czucia, który nie jest reprezentatywny dla otaczającej tkanki.
-
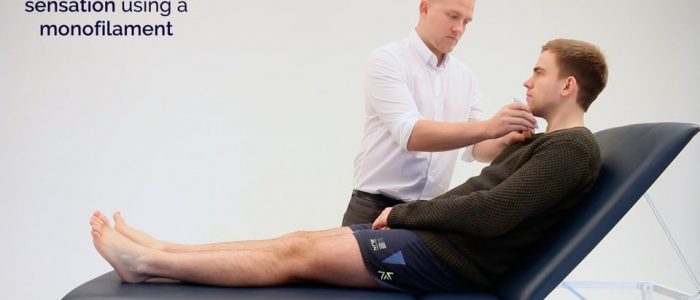 Przedstawić przykład zastosowania monofilamentu na mostku pacjenta
Przedstawić przykład zastosowania monofilamentu na mostku pacjenta
Chód
Neuropatia obwodowa związana z chorobą stopy cukrzycowej może prowadzić do rozwoju nieprawidłowego chodu. Pacjenci z neuropatią obwodową mogą wykazywać konserwatywną strategię chodu, w której prędkość chodu jest zmniejszona, a postawa stóp poszerzona. Rozwój opadania stopy jest również częstszy u pacjentów z cukrzycą, co może prowadzić do chodu z wysokim wykrokiem.
Ocena chodu pacjenta
Pacjenci z chorobą stopy cukrzycowej są często narażeni na zwiększone ryzyko upadków, dlatego należy pozostawać blisko pacjenta podczas oceny, aby w razie potrzeby móc interweniować.
Zaproś pacjenta, aby przeszedł na koniec sali egzaminacyjnej, a następnie odwrócił się i wrócił, podczas gdy Ty obserwujesz jego chód, zwracając uwagę na:
- Prędkość: prędkość chodu może być znacznie zmniejszona u pacjentów z zaawansowaną neuropatią obwodową.
- Postawa: chód o szerokiej podstawie może być związany z zaawansowaną neuropatią obwodową w celu zwiększenia stabilności.
- Kroki: stawianie wysokich kroków może wskazywać na obecność opadania stopy.
- Skręcanie: pacjenci z neuropatią obwodową mogą mieć trudności ze skręcaniem i mogą patrzeć w dół na swoje stopy podczas skręcania z powodu upośledzenia czucia i propriocepcji.
Sprawdź obuwie pacjenta
Używanie odpowiedniego obuwia jest szczególnie ważne u pacjentów z cukrzycą ze względu na obecność upośledzonego czucia i słabej perfuzji obwodowej. Nieodpowiednio dopasowane obuwie lub ciała obce w bucie mogą prowadzić do znacznego urazu tkanek i powstania owrzodzenia stopy cukrzycowej.
Sprawdź obuwie pacjenta:
- Zwróć uwagę na wzór zużycia podeszwy (asymetryczne zużycie może wskazywać na nieprawidłowy chód).
- Sprawdzić, czy buty mają prawidłowy rozmiar dla pacjenta.
- Upewnić się, że wewnątrz buta nie ma materiałów, które mogłyby spowodować uraz stopy.
-
 Ocena chodu pacjenta
Ocena chodu pacjenta
Inne oceny do rozważenia
Jeśli podczas oceny czucia za pomocą monofilamentu zostaną zidentyfikowane nieprawidłowości, należy rozważyć wykonanie dalszych badań przedstawionych poniżej (nie są one już wykonywane rutynowo w ocenie stopy cukrzycowej).
Czucie wibracji
Czucie wibracji obejmuje kolumny grzbietowe.
1. Poproś pacjenta, aby zamknął oczy i dał znać, kiedy wykryje wibracje i kiedy ustaną.
2. Stuknij w widelec stroikowy o częstotliwości 128 Hz i umieść go na mostku pacjenta, aby sprawdzić, czy jest w stanie wyczuć jego wibracje. Następnie chwycić końce widełek stroikowych, aby zatrzymać wibracje i sprawdzić, czy pacjent jest w stanie dokładnie określić, że wibracje ustały.
3. Ponownie dotknąć widełek stroikowych i umieścić je na stawie międzypaliczkowym dużego palca u nogi pacjenta. Jeśli pacjent jest w stanie dokładnie określić, kiedy wibracja zaczyna się i kiedy ustaje w tym miejscu w obu kończynach dolnych, ocena jest zakończona.
4. Jeśli odczuwanie wibracji jest zaburzone w stawie międzypaliczkowym dużego palca u pacjenta, kontynuuj sekwencyjną ocenę bardziej proksymalnych stawów (np. staw śródstopno-paliczkowy dużego palca u nogi → staw skokowy → staw kolanowy), aż pacjent będzie w stanie dokładnie zidentyfikować wibracje.
-
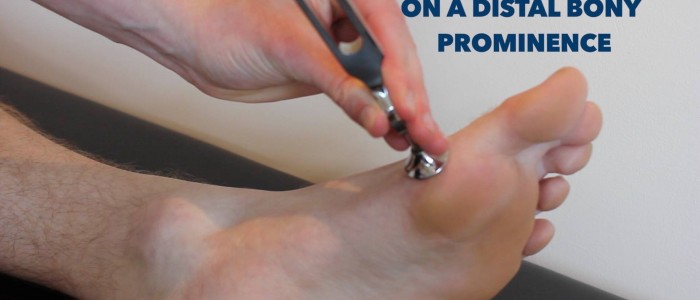 Ocena czucia wibracji
Ocena czucia wibracji
Propriocepcja
Propriocepcja, znana również jako poczucie pozycji stawu, obejmuje kolumny grzbietowe.
1. Rozpocznij ocenę propriocepcji w stawie międzypaliczkowym dużego palca u nogi, przytrzymując dystalny paliczek dużego palca u nogi po bokach (unikaj przytrzymywania łożyska paznokcia, ponieważ może to umożliwić pacjentowi określenie kierunku na podstawie nacisku).
2. Zademonstruj pacjentowi ruch dużego palca u nogi „w górę” i „w dół”, podczas gdy on to obserwuje.
3. Poproś pacjenta, aby zamknął oczy i powiedział, czy poruszasz jego dużym palcem u nogi w górę czy w dół.
4. Poruszaj dużym palcem u nogi 3-4 razy w przypadkowej sekwencji, aby sprawdzić, czy pacjent jest w stanie dokładnie określić położenie stawu z zamkniętymi oczami.
5. Jeśli pacjent nie jest w stanie prawidłowo zidentyfikować kierunku ruchu, kontynuuj sekwencyjną ocenę bardziej proksymalnych stawów (np. staw śródstopno-paliczkowy dużego palca u nogi → staw skokowy → staw kolanowy).
-
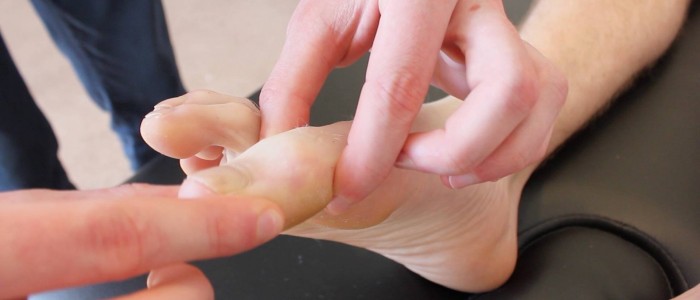 Ocena propriocepcji
Ocena propriocepcji
Odruch skokowo-palcowy
Ocena odruchu skokowo-palcowego (S1) w każdej z kończyn dolnych pacjenta.
Istnieje kilka metod wywoływania odruchu skokowego, z których dwie najczęściej stosowane wyjaśniono poniżej.
Odruch skokowy może być nieobecny w zaawansowanej neuropatii obwodowej.
Metoda 1
1. Podeprzyj nogę pacjenta na kozetce tak, aby biodro było lekko przywiedzione, kolano zgięte, a staw skokowy zgięty grzbietowo.
2. Dotknij ścięgna Achillego młotkiem ścięgnistym i obserwuj, czy nie występuje skurcz mięśnia brzuchatego łydki z towarzyszącym mu zgięciem podeszwowym stopy.
Metoda 2
1. Poproś pacjenta, aby uklęknął na krześle i trzymał się jego oparcia, aby się ustabilizować.
2. Dotknij ścięgna Achillego młotkiem ścięgnistym i obserwuj, czy nie występuje skurcz mięśnia brzuchatego łydki z towarzyszącym plantarfleksją stopy.
-
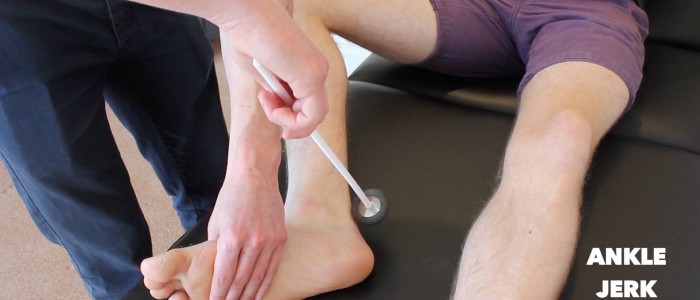 Assess the ankle jerk reflex
Assess the ankle jerk reflex
Aby zakończyć badanie…
Wyjaśnij pacjentowi, że badanie zostało zakończone.
Podziękuj pacjentowi za poświęcony czas.
Właściwie pozbądź się sprzętu ochrony osobistej i umyj ręce.
Podsumuj swoje spostrzeżenia.
Przykładowe podsumowanie
„Dzisiaj badałem pana Smitha, 64-letniego mężczyznę. Podczas oględzin ogólnych pacjent wyglądał na wypoczętego, a wokół łóżka nie było żadnych przedmiotów ani sprzętu medycznego.”
„Obie kończyny dolne były chłodne poniżej kolana, ze słabym pulsem grzbietowo-podeszwowym i piszczelowym tylnym. Pomiędzy 2. i 3. palcem prawej stopy stwierdzono głębokie, dobrze odgraniczone owrzodzenie o wymiarach 1 x 1 cm. Stwierdzono utratę czucia w obu kończynach dolnych dystalnie do stawu skokowego.”
„W ocenie pacjenta chód był powolny i szeroki, jednak obuwie było odpowiednie.”
„Podsumowując, wyniki te sugerują obecność istotnej choroby stopy cukrzycowej, w tym niewydolności tętnic obwodowych i neuropatii obwodowej.”
„Dla uzupełnienia chciałabym przeprowadzić następujące dalsze oceny i badania.”
Dalsze oceny i badania
Proponuj egzaminatorowi dalsze oceny i badania:
- Glukoza we krwi włośniczkowej przyłóżkowej: jeśli istnieje obawa, że pacjent jest obecnie w stanie hiperglikemii lub hipoglikemii.
- Badanie stężenia HbA1c w surowicy: w celu ułatwienia oceny kontroli stężenia glukozy we krwi w ciągu ostatnich trzech miesięcy.
- Badanie neurologiczne kończyn dolnych: jeśli badanie stopy cukrzycowej ujawni deficyty neurologiczne.
- Badanie tętnic obwodowych: jeśli w badaniu stopy cukrzycowej stwierdzono objawy kliniczne sugerujące chorobę tętnic.
- Badanie żył kończyn dolnych: jeśli w badaniu stopy cukrzycowej stwierdzono objawy kliniczne sugerujące chorobę żył.
- Porady dotyczące pielęgnacji stóp: w tym regularne wizyty u podologa i odpowiednie obuwie.
- Obliczanie ryzyka stopy cukrzycowej przy użyciu narzędzia do oceny: na podstawie wyników klinicznych badania stopy cukrzycowej.
Reviewer
Dr Simon Ashwell
Consultant Endocrinologist
Show references
- Milorad Dimić M.D. Zaadaptowane przez Geeky Medics. Wrzód żylny. Licencja: CC BY 3.0.
- Jonathan Moore. Adaptacja przez Geeky Medics. Owrzodzenie tętnicze. Licencja: CC BY 3.0.
- James Heilman, MD. Zaadaptowane przez Geeky Medics. Gangrena. Licencja: CC BY-SA.
- Drgnu23. Zaadaptowane przez Geeky Medics. Amputowany palec u nogi. Licencja: CC BY-SA.
- Jmarchn. Zaadaptowane przez Geeky Medics. Modzele na stopach. Licencja: CC BY-SA.
- J. Terrence Jose Jerome. Adapted by Geeky Medics. Licencja: CC BY.
.