Cholesterol Metabolism
Lipid and Lipoprotein Metabolism (Rosensen, 2009)
Lipidy = cholesterol i triglicerydy – są nierozpuszczalne w osoczu i są transportowane w lipoproteinach.
Funkcje = wykorzystanie energii, produkcja hormonów steroidowych, produkcja kwasów żółciowych, odkładanie lipidów.
Lipoproteiny składają się z estryfikowanego i nieestryfikowanego cholesterolu, triglicerydów, fosfolipidów i apolipoprotein. Białka funkcjonują jako kofaktory i ligandy dla receptorów.
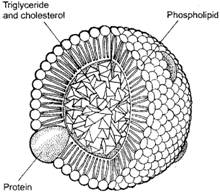
Do głównych lipoprotein należą:
- Chylomikrony – duże cząstki przenoszące lipidy pokarmowe
- Lipoproteiny o bardzo małej gęstości – przenoszą endogenne triglicerydy i część cholesterolu
- Lipoproteiny o średniej gęstości -. niosą estry cholesterolu i triglicerydy
- Low density lipoprotein – niosą estry cholesterolu
- High density lipoprotein – niosą estry cholesterolu
Ekstogenny szlak metabolizmu lipidów:
- Dietetyczny cholesterol i kwasy tłuszczowe są wchłaniane.
- Triglicerydy są tworzone w komórce jelitowej z wolnych kwasów tłuszczowych i glicerolu, a cholesterol jest estryfikowany.
- Trójglicerydy i cholesterol łączą się tworząc chylomikrony.
- Chylomikrony dostają się do krążenia i wędrują do miejsc obwodowych.
- W tkankach obwodowych wolne kwasy tłuszczowe są uwalniane z chylomikronów w celu wykorzystania ich jako energii, przekształcenia w trójglicerydy lub zmagazynowania w tkance tłuszczowej.
- Remnanty są wykorzystywane w tworzeniu HDL.
Endogenny szlak metabolizmu lipidów:
- VLDL powstaje w wątrobie z triglicerydów i estrów cholesterolu.
- Mogą one być hydrolizowane przez lipazę lipoproteinową w celu utworzenia IDL lub reszt VLDL.
- Cząsteczki VLDL są usuwane z krążenia lub włączane do LDL.
- Cząsteczki LDL zawierają rdzeń z estrów cholesterolu i mniejszą ilość triglicerydów.
- LDL jest internalizowany przez tkanki wątrobowe i pozawątrobowe.
- W wątrobie LDL jest przekształcany w kwasy żółciowe i wydzielany do jelit.
- W tkankach pozawątrobowych LDL jest wykorzystywany do produkcji hormonów, syntezy błon komórkowych lub przechowywany.
- LDL jest również pobierany przez makrofagi i inne komórki, co może prowadzić do nadmiernej akumulacji i tworzenia komórek piankowatych, które są ważne w tworzeniu blaszek miażdżycowych.
Co robi HDL?
HDL jest małą cząsteczką składającą się z fosfolipidów i apolipoprotein i wytwarzaną w komórkach wątroby i jelit.
Dlaczego HDL jest dobry?
Występowanie zdarzeń związanych z chorobą wieńcową w normalnej populacji jest odwrotnie proporcjonalne do stężenia HDL-cholesterolu w surowicy – niskie poziomy niosą ze sobą zwiększone ryzyko wieńcowe
Uważa się, że HDL ma działanie przeciwmiażdżycowe, a wysokie poziomy HDL działają kardioprotekcyjnie.
W działaniu tym może pośredniczyć odwrotny transport cholesterolu, proces, w którym nadmiar cholesterolu w komórkach i blaszkach miażdżycowych jest usuwany i transportowany z powrotem do wątroby.
Ryzyko zawału serca wzrasta o około 25 procent na każde 5 mg/dl spadku stężenia HDL-cholesterolu w surowicy poniżej wartości mediany dla mężczyzn i kobiet.
Niski poziom HDL-cholesterolu jest składową zespołu metabolicznego, który charakteryzuje się otyłością, insulinoopornością, dyslipidemią i nadciśnieniem tętniczym
Pacjenci uznawani za grupę wysokiego ryzyka chorób sercowo-naczyniowych na podstawie poziomu HDL obejmują:
- Pacjenci z HDL mniejszym niż 40 mg/dl
- Pacjenci z zespołem metabolicznym – stężenie HDL-cholesterolu skorygowane względem płci mniejsze niż 40 mg/dl u mężczyzn i 50 mg/dl u kobiet.
Ćwiczenia, utrata masy ciała (u osób z nadwagą), zaprzestanie palenia i zmiany w diecie (szczególnie zastąpienie jednonienasyconych kwasów tłuszczowych nasyconymi) mogą podnieść poziom HDL-cholesterolu.
Medyczne leczenie niskiego HDL obejmuje niacynę i fibraty.