Introduction
Światowa epidemia otyłości, napędzana przez siedzący tryb życia i energetycznie gęstą dietę, przyczyniła się do bezprecedensowego wydarzenia w historii ludzkości: po raz pierwszy liczba osób otyłych jest większa niż liczba osób niedożywionych.1 Otyłość jest coraz większym problemem zdrowia publicznego w krajach rozwiniętych i szacuje się, że na świecie żyje ponad 1,5 miliarda osób otyłych.2 Stanowi to około 5% wszystkich wydatków związanych ze zdrowiem w USA3 i prowadzi do znacznego skrócenia średniej długości życia.4
Chirurgia bariatryczna jest najskuteczniejszą dostępną metodą leczenia, która umożliwia bardziej znaczącą i trwałą utratę masy ciała.5 Prowadzi do odwrócenia współistniejących chorób i elementów zespołu metabolicznego,6-10 a także do zmniejszenia śmiertelności z wszystkich przyczyn6-14 nawet o 89%.15 Szeroko opisywano jej efektywność kosztową, a my przeprowadziliśmy badanie kosztów-użyteczności oparte na modelu Markowa, w którym stwierdzono, że RYGB jest strategią oszczędzającą koszty.16
Do 18% pacjentów nie udaje się jednak osiągnąć wskaźnika masy ciała (body mass index, BMI)
35 kg/m2, a nieskuteczne zmniejszenie masy ciała odnotowano u 10-30% pacjentów poddanych operacji bariatrycznej.17
Ominięcie żołądka metodą Roux-en-Y (RYGB) było jedną z pierwszych zatwierdzonych metod chirurgicznego leczenia chorobliwej otyłości. W 1991 r. National Institutes of Health (NIH) uznał, że RYGB jest wskazana u pacjentów z BMI powyżej 35 z chorobami współistniejącymi związanymi z otyłością oraz u pacjentów z BMI powyżej 40 bez chorób współistniejących.18
Od czasu wprowadzenia w 1994 r. całkowicie laparoskopowa RYGB, choć wymagająca pod względem technicznym, stała się procedurą z wyboru w leczeniu chorobliwej otyłości.18 Technika laparoskopowa wiąże się ze zmniejszeniem liczby powikłań i poprawą jakości życia.18 Istnieje kilka wariantów tej techniki, ale wszystkie obejmują wytworzenie małego zbiornika żołądkowego, zespolenia żołądkowo-jelitowego oraz kończyny żółciowej i kończyny Roux o różnej długości.
Żołądkowa resekcja rękawowa (SG), pierwotnie wykonywana jako restrykcyjny element procedury wyłączenia dwunastnicy,19 została ostatnio uznana za ważną opcję chirurgicznego leczenia chorobliwej otyłości.20 W ciągu ostatnich 10 lat przeszła ona ewolucję od samodzielnej procedury będącej przedmiotem badań do ∼%5 wszystkich operacji bariatrycznych.21 Zwykle wykonuje się ją metodą laparoskopową i polega na wytworzeniu wąskiego, rurkowatego żołądka dzięki pionowej gastrektomii wzdłuż krzywizny większej.22 Wykazano, że pod względem utraty masy ciała jest to metoda pośrednia między opaską żołądkową a RYGB, a poprawa w zakresie chorób współistniejących jest podobna do obserwowanej po RYGB.21,23,24
Rozwój choroby refluksowej przełyku (gastroesophageal reflux disease, GERD) jest jednym z najczęstszych powikłań SG – do 26% pacjentów doświadcza nowych objawów po operacji25 , a do 30% wymaga reoperacji z powodu GERD lub wzrostu masy ciała spowodowanego poszerzeniem przewodu żołądkowego.26,27
Ocena wyników w chirurgii bariatrycznej ma ogromne znaczenie, chociaż nie jest łatwa do przeprowadzenia. W grę wchodzi kilka różnych czynników ryzyka (w tym zgon) i różne wyniki, które należy osiągnąć: jakość życia związana ze zdrowiem (QoL), zmniejszenie masy ciała i ustąpienie chorób towarzyszących. W kilku badaniach oceniających wskaźniki QoL uzyskano sprzeczne wyniki.28-31
Także, ze względu na techniczny charakter procedur, niewielkie różnice w technice (takie jak wielkość worka, średnica zespoleń lub długość kończyn) lub różne techniki (RYGB, opaska żołądkowa, SG i inne) stosowane przez różnych chirurgów i w różnych ośrodkach utrudniają analizę wyników i porównywanie danych. Obserwacja pacjentów i sprawozdawczość są zwykle nieoptymalne, a parametry używane do pomiaru poprawy lub ustąpienia chorób współistniejących nie zostały ustandaryzowane.32 Wiele z opublikowanych badań to retrospektywne kohorty lub serie przypadków, a nie prospektywne badania z randomizacją, i mogą nie być prawdziwie reprezentatywne dla różnic w QoL między różnymi procedurami. Tak więc, mimo ponad 350 000 operacji wykonywanych każdego roku na całym świecie, nadal brakuje konsensusu co do tego, która operacja jest najlepsza dla każdego pacjenta.33
Otyłość wiąże się z obniżoną QoL i ogólnie rzecz biorąc, QoL poprawia się po operacji bariatrycznej.34 Zróżnicowany wpływ każdej z operacji na QoL nie jest jeszcze w pełni poznany, ale wydaje się, że RYGB wiąże się z lepszymi wynikami leczenia i największą poprawą QoL.26,32,35
Ponieważ liczba zabiegów SG rośnie, a wyniki kliniczne wydają się porównywalne z RYGB, przynajmniej w krótkim okresie, ważne jest zrozumienie, która z tych operacji zapewnia większą poprawę QoL i satysfakcji pacjenta.
Materiały i metody
Wykonaliśmy systematyczny przegląd piśmiennictwa, którego głównym celem było porównanie jakości życia chorych z chorobliwą otyłością po RYGB i SG. Drugorzędny cel dotyczył porównania utraty masy ciała i miar satysfakcji pokarmowej.
Przegląd piśmiennictwa: Przeprowadziliśmy systematyczne wyszukiwanie literatury na Pubmed w lipcu 2014 roku, z następującymi terminami: i . Ponieważ tezaurus MeSH nie jest aktualny, a kilka istotnych prac zostało opublikowanych w ostatnim roku, zdecydowaliśmy się na użycie ogólnego wyszukiwania językowego. Wyszukiwanie było ograniczone do ludzi i nie było ograniczeń dotyczących daty ani żadnych innych ograniczeń dotyczących rodzajów badań, uczestników lub interwencji. Wybrano tylko artykuły w języku angielskim, hiszpańskim, francuskim lub portugalskim.
Relevant articles were selected in a step-wise approach. W wyniku wyszukiwania uzyskano 2482 tytuły, które przeanalizowano pod kątem istotności, a 191 z nich wybrano do przeglądu streszczeń. Po przejrzeniu abstraktów, do analizy pełnotekstowej wybrano 88 prac (ryc. 1). Wybór i przegląd prac został dokonany przez pierwszego autora w sposób niezaślepiony, na podstawie istotności i obecności danych liczbowych w pełnym tekście pracy. Wybrano tylko prace, w których oceniano QoL po każdej interwencji przy użyciu zatwierdzonych kwestionariuszy QoL. Wykluczono prace, w których wspomniano o „jakości życia”, ale nie zastosowano żadnego miernika, a także prace oceniające QoL w innych rodzajach zabiegów chirurgicznych. Dane zostały zebrane z prac w tabelach (tabele 1 i 2). Tylko 22 prace zawierały dane, które można było odzyskać i zostały wykorzystane w analizie. Jedna z prac wykorzystywała Kwestionariusz Tolerancji Żywności, 3 prace wykorzystywały M-A-II, 3 prace wykorzystywały BAROS, 3 prace wykorzystywały GIQLI i 13 prac wykorzystywało SF-36.
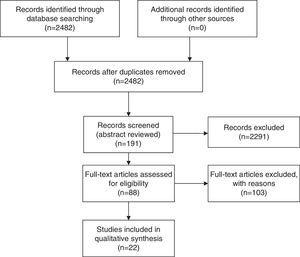
Schemat przepływu badaniarisma. Spośród 88 prac wybranych do przeglądu pełnego tekstu tylko 22 miały możliwe do odzyskania obiektywne dane, które wykorzystano w tabelach podsumowujących. Tylko 5 prac zawierało bezpośrednie porównanie obu technik, z czego 2 były randomizowanymi badaniami kontrolowanymi.
Badania z bezpośrednim porównaniem wyników SG i RYGB.
| Paper | PRO tool | %EWL±SD | Pre-op QoL | Post-op QoL | p | N | Follow-up | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| SG | RYGB | SG | RYGB | SG | RYGB | SG | RYGB. | |||||
| RCTs | ||||||||||||
| Zhang 201464 | M-.A II | 63.2±24.5 | 76.2±21.7 | 0.38 | 0.42 | 1.33±0.80 | 1.58±0.71 | 0,17 | 64 | 5y | ||
| Peterli 201347 | GIQLI | 63.3 | 72.8 | 99.0±20.5 | 98.8±17.4 | 127 | 128 | NS | 217 | 1y | ||
| Case-control | ||||||||||||
| Freeman 201444 | FTQ | 76.6 | 76.5 | 24.5a | 24.5a | 24 | 22 | NS | 101 | 26m/34m | ||
| Overs 201248 | GIQLI | 76.3±43,3 | 76,5±27,6 | 96,0a | 96,0a | 120,5 | 113.0 | NS | 98 | 3y | ||
| Seria spraw | ||||||||||||
| Mohos 201126 | M-.A II | 70±25 | 88±21 | n/r | n/r | 1.70 | 2,09 | 0,13 | 94 | 3y | ||
RCT – randomizowane badanie kontrolne. %EWL – procentowa utrata nadmiernej masy ciała. FTQ – kwestionariusz tolerancji pokarmowej.
Nieoperacyjna grupa kontrolna (nie jest to analiza podłużna).
n/r – not reported; NS – non significant.
Podsumowanie badań zgłaszających PRO albo w SG albo w RYGB.
| Papier | Narzędzie PRO | %EWL | Pre-op QoL | Post-op QoL | p | N | Follow- up m (miesiące).up m (months) y (years) |
Typ badania |
|---|---|---|---|---|---|---|---|---|
| Gastric sleeve | ||||||||
| Palikhe 201457c | SF-36 | 61.2±17.6 | 46.4 | 56.2 | 14 | 6m | Kohorta | |
| Fezzi 201158 | SF-36 | 57.18 | 37.7 | 53.37 | 77 | 1y | Cohorta | |
| Gastric bypass | ||||||||
| Halperin 201456c | SF-36 | 85.1±16.4 | 61.3±19.7 | 66.2±25.7 | ns | 19 | 1y | RCT |
| Mohos 201482 | M-A II | 91±18,9 | n/r | 2.0 | n/a | 44 | 39m | RCT |
| Lee 201279 | GIQLI | 60.1±20.4 | 100.6 ±19.1 | 116,6±11,2 | 71 | 5y | Cohorta | |
| Julia 201350 | SF-36 | n/r | 38.9±9,3 | 52,6±7,9 | 71 | 12m | Kohorta | |
| Pristed 201345 | SF-36 | n/r | 37.5±10.47 | 51.2±9.7 | 87 | 12m | Kohorta | |
| Karlsen 201359 | SF-36 | n/r | 34 | 50.8 | 80 | 12m | Cohorta | |
| Kolotkin 201255 | SF-36 | 56.4±21,4 | 32,5 | 43,8 | 323 | 6y | Cohorta | |
| Sarwer 201070 | SF-36 | n/r | 48.7±1.6 | 76.4±1.7 | 147 | 9m | Kohorta | |
| Adams 201083 | SF-36 | n/r | 36,05 | 45.44 | 420 | 2y | Kohorta | |
| De Zwaan 200254 | SF-36 | n/r | 30,6±8,9a | 46,6±10.1 | 78 | 13y | Case-control | |
| Aftab 201466 | SF-.36b | 59±23 | 34a | 65 | 184 | 5y | Case-control | |
| Laurino Neto 201351 | SF-.36b | n/r | 54a | 72 | 50 | 7y | Case-control | |
| Himpens 201284 | BAROS | 56.2±29 | n/r | 2.03±1.96 | n/a | 77 | 9y | Seria przypadków |
| Campos 201135 | BAROS | 64 | n/r | 5.7 | n/a | 92 | 1y | Seria przypadków |
| Al Harakeh 201152 | BAROS | 75.3 | n/r | 7.29 | n/a | 315 | 18m | Seria przypadków |
RCT – randomizowane badanie kontrolne. %EWL – procent utraconej nadwagi.
Nieoperacyjna grupa kontrolna (nie jest to analiza podłużna).
n/r – nie zgłoszono; n/a – nie dotyczy. SF-36 – wynik składowej fizycznej (wyniki SF36 zaznaczone kursywą to dane surowe; wszystkie pozostałe wartości są znormalizowane).
Pytanie SF-36 dotyczące ogólnego stanu zdrowia.
Tylko pacjenci z T2DM.
Wykorzystane wyniki
Do oceny QoL można wykorzystać wiele zwalidowanych kwestionariuszy ogólnych. Najczęściej stosowanym kwestionariuszem jest Krótki Formularz-36 (Short Form-36, SF-36).36 Jednak te narzędzia są często wyczerpujące, mogą wymagać ankieterów i nie zostały zwalidowane do obserwacji pacjentów bariatrycznych, ponieważ nie są specyficzne dla danej choroby.37 Specyficzny dla danej choroby Kwestionariusz Jakości Życia Moorehead-Ardelt II38 (MA-II, samodzielnie lub zintegrowany z BAROS) jest prostym, jednostronicowym, ważnym, wiarygodnym, odpowiednim i powtarzalnym narzędziem do oceny QoL pacjenta przed i po operacji bariatrycznej. Ponieważ wykorzystuje on obrazki przedstawiające różne stany zdrowia, pozwala pokonać bariery językowe, kulturowe i edukacyjne.37 Zarówno BAROS, jak i MA-II są jednak chronione prawem autorskim, co może uniemożliwić ich powszechne stosowanie.
Gastrointestinal Quality of Life Index (GIQLI) jest kwestionariuszem pozwalającym uzyskać informacje na temat ogólnych i specyficznych aspektów objawów ze strony przewodu pokarmowego oraz QoL. Z tego powodu GIQLI był szeroko stosowany w różnych patologiach i do oceny leczenia medycznego lub zabiegów chirurgicznych wykonywanych na przewodzie pokarmowym.
BAROS
Bariatric Analysis and Reporting Outcome System został zaproponowany w 1998 roku.39 Obejmował on analizę utraty masy ciała, poprawę w zakresie chorób współistniejących oraz zmiany w QoL przy użyciu specjalnie zaprojektowanego kwestionariusza Moorehead-Ardelt Quality of Life Questionnaire. Każdej z tych 3 dziedzin przyznawano do 3 punktów, a za reoperacje i powikłania odejmowano punkty. W ten sposób można było skonstruować skalę od 0 do 9 punktów. Wyniki tłumaczono jako ≤1 punkt – niepowodzenie2,3; fair4,5; good6,7; very good8,9; excellent. System ten jest jednym z najszerzej stosowanych narzędzi QoL w chirurgii bariatrycznej i umożliwia bezpośrednie porównanie wyników między ośrodkami lub między różnymi technikami chirurgicznymi. Później włączono do niego kwestionariusz jakości życia Moorehead-Ardelt Quality of Life Questionnaire II38 , a ostatnio opublikowano uaktualniony BAROS II,37 który zawiera nowe kryteria dotyczące cukrzycy i wyjaśnia pojęcie poprawy.
Dzięki swojej prostocie BAROS wiąże się z lepszym przestrzeganiem zaleceń przez pacjentów niż dłuższy, bardziej ogólny SF-36.40
Jednakże w wielu doniesieniach przedstawiono tylko zbiorcze wyniki punktacji BAROS i tylko w pojedynczej ocenie pooperacyjnej. To znacznie ogranicza zrozumienie podstawowych zachowań związanych z sukcesem lub niepowodzeniem procedury.
M-A Kwestionariusz Jakości Życia II
M-A Kwestionariusz Jakości Życia II został zwalidowany jako narzędzie do oceny jakości życia. Kwestionariusz składa się z sześciu pozycji służących do pomiaru jakości życia pacjenta w zakresie ogólnej samooceny, aktywności fizycznej, kontaktów społecznych, satysfakcji z pracy, seksualności i zachowań żywieniowych. Punkty są dodawane lub odejmowane w oparciu o subiektywne odczucia pacjenta. Każda pozycja jest oceniana w 10-punktowej skali typu Likerta, w zakresie od -0,5 do +0,5. Skala jest prosta, przyjazna dla użytkownika i może być wypełniona w ciągu 1 minuty. Wynik całkowity jest sumą sześciu wymiarów o zakresie od -3,0 do +3,0.38
MA-II został zwalidowany w badaniu38 na grupie pacjentów po RYGB, 90 kobiet i 20 mężczyzn, ze średnim BMI 50 kg/m2. Współczynnik Cronbacha wynoszący .84 wykazał wewnętrzną spójność i rzetelność narzędzia. Punktacja korelowała istotnie (p
01) z 7 z 8 skal kwestionariusza SF-36 Health Survey. W przeglądzie piśmiennictwa stwierdzono, że spośród 11 kwestionariuszy mierzących otyłość MA-II wydaje się najbardziej obiecujący.41SF36
SF-36 jest ogólnym kwestionariuszem stanu zdrowia, opracowanym w celu oceny samoopisu stanu zdrowia fizycznego i psychicznego w szerokim zakresie schorzeń.40 Jest to instrument badany i stosowany w chirurgii bariatrycznej, zatwierdzony przez International Bariatric Surgery Registry.
Otyłość skorelowano z niższą punktacją, zwłaszcza w komponencie fizycznej SF-36. W kilku badaniach dotyczących chirurgii bariatrycznej stwierdzono, że po operacji następuje poprawa wyników w skali SF-36, a zatem jest to czuły instrument do uchwycenia tego konstruktu.40
Pomimo niższych wartości przedoperacyjnych związanych z otyłością, pacjenci poddani chirurgii bariatrycznej w obserwacji długoterminowej wydają się mieć wyniki SF-36 podobne do normalnej populacji amerykańskiej40 i hiszpańskiej.42 Ogólnie rzecz biorąc, SF-36 jest najczęściej zgłaszaną przez pacjentów miarą wyników (PRO).36
GIQLI
W porównaniu z innymi kwestionariuszami, GIQLI dostarcza informacji na temat jakości życia pacjenta w odniesieniu zarówno do aspektów ogólnych (stan fizyczny, relacje społeczne, stan emocjonalny), jak i specyficznych aspektów dotyczących górnego i dolnego odcinka przewodu pokarmowego. Ponadto, jest to samodzielny, łatwy do zrozumienia i wypełnienia kwestionariusz, który nie wymaga wiele czasu na wprowadzenie danych. Można nim ocenić zmiany w jakości życia otyłego pacjenta, który przeszedł operację bariatryczną (ze względu na zmiany wywołane w przewodzie pokarmowym przez ten rodzaj operacji), i został on zwalidowany w tej grupie chorych.43
Opracowano kilka innych kwestionariuszy. Ponieważ jednak były one rzadko stosowane i nie ma bezpośredniego porównania między SG a RYGB, zdecydowaliśmy się nie uwzględniać ich w tej analizie. Jedynym wyjątkiem było doniesienie Freemana i wsp.44 , ponieważ było to jedno z niewielu badań z bezpośrednim porównaniem obu technik.
Wyniki
Chociaż wyrażenie „jakość życia” jest intuicyjnie rozumiane przez większość ludzi, nie ma jeszcze jego wyczerpującej definicji.45 Jakość życia jest konstruktem obejmującym fizyczne, psychologiczne i społeczne domeny zdrowia, które można mierzyć za pomocą serii kwestionariuszy.46 Na te pomiary mogą mieć wpływ doświadczenia, przekonania, oczekiwania i percepcja danej osoby. Narzędzia ogólne mierzą szeroki wachlarz stanów zdrowia, schorzeń i chorób, co pozwala na porównywanie różnych stanów chorobowych. Narzędzia specyficzne dla danej choroby koncentrują się na dziedzinach najbardziej istotnych dla badanej choroby i mogą być bardziej czułe w wykrywaniu zmian spowodowanych interwencją.46
Spośród 88 prac wybranych do przeglądu, tylko 5 prac porównywało RYGB i SG (Tabela 1), a tylko 17 kolejnych miało dostępne dane i mogło być dokładnie przeanalizowanych (Tabela 2). Doniesienia były bardzo niejednorodne, co uniemożliwiło bezpośrednie porównanie PRO pomiędzy badaniami. Nie tylko populacje były różne, ale również zastosowano wiele różnych narzędzi. Nawet jeśli stosowano te same narzędzia, nie było jednolitego sposobu raportowania wyników. W kilku badaniach przedstawiono jedynie zbiorcze wyniki, w innych nie przedstawiono ich w ogóle (ograniczając się do stwierdzenia, że QoL uległa poprawie), a w niektórych przedstawiono wykresy bez istotnych legend. Co więcej, w niektórych badaniach, w których podawano kompletne wyniki, nie było informacji o tym, jaki rodzaj operacji został wykonany i w jaki sposób. W zdecydowanej większości badań analizowano wyniki tylko w jednym punkcie czasowym, ograniczając w ten sposób interpretację miary zmiany.
W niedawno opublikowanym badaniu RCT47 stwierdzono, że roczna QoL uległa istotnej poprawie zarówno po SG, jak i RYGB (p
.001 od wartości wyjściowej) i była nawet wyższa niż u osób zdrowych (GIQLI 127 & 128 vs 121; p.01). Pod koniec pierwszego roku po operacji nie stwierdzono istotnych różnic między grupami (SG vs RYGB) ani w zakresie utraty masy ciała, ani ustąpienia chorób współistniejących, ani w punktacji GIQLI. W grupie pacjentów, którzy osiągnęli trzeci rok obserwacji, stwierdzono niewielką i nieistotną statystycznie różnicę w utracie masy ciała, na korzyść pacjentów poddanych RYGB (% utraconego nadmiaru BMI 63,3% vs 72,8%; p=NS).
Mohos i wsp.,26 w analizie dopasowania BMI stwierdzili, że istnieje znacząca poprawa w zakresie utraty masy ciała i QoL po obu rodzajach operacji, ale wyniki wydają się lepsze po RYGB (chociaż okres obserwacji jest dłuższy w przypadku SG i nie przeprowadzono analizy wyjściowej QoL). Ponownie, obie grupy pacjentów osiągnęły łączną punktację SF-36 podobną do normalnej populacji.
Odnotowano również, że zmniejszona tolerancja pokarmowa wiązała się z obniżeniem GIQLI, wpływając w ten sposób na ogólną QoL.48 Bezpośrednie porównanie między SG i RYGB (chociaż z krótszą obserwacją w przypadku SG) wykazało nieistotną różnicę w wyniku GIQLI na korzyść SG (120,5 vs 113,0).48
Metaanaliza z 2013 roku przeprowadzona przez Yang i wsp.49 porównująca wyniki kliniczne między SG i RYGB mogła przeanalizować tylko 8 prac, z których 6 było RCT. Według tej metaanalizy RYGB wiąże się z większą utratą masy ciała niż SG, ale nie podano informacji o wynikach zgłaszanych przez pacjentów.
Poprawę w zakresie fizycznych domen QoL odnotowano już po 3 miesiącach od RYGB.50
W badaniu przeprowadzonym w Brazylii stwierdzono, że po RYGB efekty krótkoterminowe (1 rok) były silniejsze niż efekty uzyskane w 7-letniej obserwacji, zarówno w zakresie QoL, jak i utraty masy ciała, przy wzroście BMI o 6 kg/m2 pomiędzy tymi okresami.51
W dużej kohorcie pacjentów po RYGB analizowanej przez Al Harakeh52 odnotowano istotną poprawę w punktacji BAROS w prawie wszystkich punktach czasowych (od 3 tygodni do 5 lat). Wyniki były lepsze po 18 miesiącach i były nieco bardziej pozytywne u kobiet i u pacjentów z niższym wyjściowym BMI. Ponieważ nie przedstawiono wartości wyjściowych, chorzy ci mogą mieć inne wartości wyjściowe.
W niewielkim badaniu z Nowej Zelandii stwierdzono, że 6 miesięcy po zabiegu zarówno SG, jak i RYGB wyniki podsumowania składowych SF-36 były porównywalne z przeciętną populacją.53 Pristed i wsp.45 donieśli, że QoL 12 miesięcy po zabiegu w kohorcie 87 chorych po RYGB nie różniła się od normy krajowej. W długoterminowym badaniu przeprowadzonym przez de Zwaan i wsp.54 z 13-letnią obserwacją stwierdzono to samo: w porównaniu z grupą przedoperacyjną pacjenci, u których wykonano RYGB, prezentują wartości zbliżone do wartości referencyjnych dla populacji. Kolotkin i wsp.55 donoszą o poprawie o 1,17SD w punktacji składowej fizycznej kwestionariusza SF-36 po 6 latach od RYGB. Efekt ten był największy w 2. roku po operacji i nieznacznie zmniejszył się po 6 latach.
W niedawnym doniesieniu Halperina i wsp.56 u chorych na cukrzycę typu 2 stwierdzono, że chociaż poprawa w zakresie kardiometabolicznych czynników ryzyka i masy ciała była lepsza po ominięciu żołądka niż po optymalizacji stylu życia, to 12-miesięczne wyniki w skali SF-36 nie różniły się między grupami. Jednak bardziej specyficzna dla choroby IWQOL wykazała znaczącą poprawę QoL związanej z otyłością (81,7-46,5; p0,001) po ominięciu żołądka.
Po SG QoL ulega poprawie u większości pacjentów i w stosowanych skalach. W grupie pacjentów leczonych głównie z powodu T2DM związanej z otyłością, po 6 miesiącach od operacji stwierdzono poprawę w każdej domenie57 w skali SF-36. Rok po SG nieselekcjonowani pacjenci zgłaszali istotną poprawę we wszystkich miarach SF-36.58-60
Długoterminowa obserwacja w badaniu SOS wykazała, że 10 lat po operacji bariatrycznej duża grupa pacjentów zaczęła odzyskiwać masę ciała. Jednak długoterminowa utrata masy ciała o ∼10% była wystarczająca do uzyskania pozytywnego długoterminowego wpływu na QoL.5
Dyskusja
Dane empiryczne sugerują, że osoby z chorobliwą otyłością mogą doświadczać gorszej QoL niż osoby o prawidłowej masie ciała, w tym objawów dyskomfortu psychicznego, ponieważ wiele obszarów ich codziennego życia jest dotkniętych negatywnym wpływem (w tym relacje międzyludzkie).61 Jednak główny wpływ otyłości na QoL odnotowano w wymiarze fizycznym.42 Osoby otyłe częściej zgłaszały zły stan zdrowia, większą liczbę niezdrowych dni spowodowanych problemami fizycznymi lub psychicznymi oraz większą liczbę całkowitych niezdrowych dni w miesiącu.40 Chociaż otyłość wiąże się z obniżoną QoL,40 w kilku badaniach wykazano, że nie ma liniowej zależności między wyższym BMI a niższą QoL.62
Pacjenci z chorobliwą otyłością, u których wykonuje się chirurgię bariatryczną, wydają się mieć niższe wyniki QoL,63 a chirurgia bariatryczna poprawia QoL.40 Skuteczność kliniczna w zakresie utraty masy ciała i ustąpienia chorób współistniejących w perspektywie długoterminowej wydaje się przemawiać na korzyść RYGB.49,64
Zmniejszenie masy ciała nie jest jedyną miarą sukcesu chirurgii bariatrycznej. Parametry jakości życia i satysfakcja pacjenta są coraz częściej uznawane za ważne mierniki. Pierwsze doniesienie na temat satysfakcji pacjenta po operacji bariatrycznej pochodzi z 1983 roku i Hall65 stwierdza, że satysfakcja była związana z poprawą stanu zdrowia, lepszym obrazem siebie i większą aktywnością społeczną. Ponadto satysfakcja wzrastała wraz z utratą masy ciała, a malała wraz z nierealistycznymi oczekiwaniami.
Donoszono o poprawie wyników już po 3 miesiącach50 , a wyniki SF-36 ulegały poprawie we wszystkich domenach w średnio- i długoterminowej obserwacji pacjentów po RYGB.42,55,66-68
Niestety większość badań oceniających QoL przedstawia jedynie globalny poziom satysfakcji pacjentów, a niewiele jest badań porównujących wyniki wyjściowe z wynikami pooperacyjnymi. Ponadto w przeglądzie systematycznym PRO w chirurgii bariatrycznej z 2013 roku zidentyfikowano 68 różnych miar PRO, co uniemożliwia bezpośrednie porównania.36
Niektórzy autorzy5 doszli do wniosku, że umiarkowana utrata masy ciała wiązała się z istotnym wpływem na jakość życia. Mimo większej utraty masy ciała po RYGB w jednym z badań stwierdzono, że QoL po zastosowaniu opaski żołądkowej lub RYGB jest taka sama.69
W badaniach długoterminowych (5 lat) z dużą liczbą obserwacji,66 stwierdzono, że zarówno utrata masy ciała, jak i poprawa QoL są trwałe. Większość badań zawiera jednak oceny krótkoterminowe lub ma niski wskaźnik obserwacji.
Większe wielkości efektu odnotowano w wymiarach fizycznych kwestionariuszy QoL.59 Można to wyjaśnić zmniejszeniem bólu ciała, zwiększeniem wytrzymałości i aktywności fizycznej oraz poprawą w zakresie duszności i problemów ze stopami.59
W niektórych doniesieniach stwierdzono, że poprawa QoL jest związana z utratą masy ciała i poprawą w zakresie chorób współistniejących.57,59,70-72 W populacyjnym badaniu kohortowym Batsis72 stwierdził, że samoistną QoL po operacji można przewidzieć na podstawie głębokiej utraty masy ciała i braku chorób współistniejących. Zgłaszano również poprawę satysfakcji pacjenta (która jest innym konstruktem niż QoL) w związku ze zwiększającą się utratą masy ciała.73
Zależność między QoL a utratą masy ciała jest trudna do zinterpretowania, ponieważ wydaje się, że nie jest ona liniowa42,74 , a w innych doniesieniach stwierdzono, że poprawa QoL nastąpiła na wczesnym etapie i nie była skorelowana z utratą masy ciała.50,58 Kolotkin i wsp.55 stwierdzili, że utrata masy ciała odpowiadała jedynie za 28,5% wariancji wyniku składowej fizycznej kwestionariusza SF-36. D’Hondt,75 podał, że 6 lat po SG komponenty fizyczne SF-36 były wyższe u chorych, którzy mieli >50% EWL. W niedawno przeprowadzonym randomizowanym badaniu kontrolnym porównującym RYGB z intensywną interwencją dotyczącą stylu życia56 u chorych na cukrzycę typu 2 stwierdzono, że w obu grupach poprawa jakości życia zależna od masy ciała (mierzona za pomocą IWQOL) była proporcjonalna do utraty masy ciała.
Z drugiej strony, miary QoL mogą być skorelowane nie z utratą masy ciała, ale ze spełnieniem oczekiwań chorych.45 Nawet w przypadku chorych, którzy pozostali chorobliwie otyli, opisywano pozytywny wpływ RYGB na QoL.66,68 Według Testa i Simonson dwie osoby o tym samym stanie zdrowia mogą zgłaszać różną QoL związaną ze zdrowiem z powodu różnic w oczekiwaniach i zdolności do radzenia sobie z oczekiwaniami.46
Specyficznie u pacjentów po operacji bariatrycznej oczekiwania są często wysokie i nierealistyczne, co może mieć wpływ na zgłaszaną QoL.45 Poprawa w emocjonalnych domenach QoL może być związana z lepszym postrzeganiem siebie, związanym z utratą masy ciała.59
Klingemann74 donosi, że to nie ilość utraconej masy ciała jest związana z QoL, ale raczej osiągnięty BMI, a Sarwer70 sugeruje, że obraz ciała i QoL były bezpośrednio skorelowane.
Al Harakeh52 stwierdził, że wyniki BAROS były wyższe u kobiet i u pacjentów z niższym BMI, co rodzi pytanie o porównanie między różnymi badaniami, w których rozkład uczestników jest różny. W doniesieniach Sarwer i wsp.70 oraz Leiva i wsp.76 również stwierdzono, że poprawa QoL była większa u pacjentów z wyższym wykształceniem.
Ponadto Fezzi58 stwierdził, że powikłania chirurgiczne nie były związane z poprawą miar QoL w domenie fizycznej, ale mniejszy odsetek pacjentów osiągnął znaczącą poprawę w domenach psychologicznych. Pacjenci z zaburzeniami psychicznymi i depresją nie są w stanie osiągnąć QoL porównywalnej z normą populacyjną,77,78 co potwierdza, że domeny emocjonalna i psychologiczna również wpływają na ogólne wyniki.
Wynik GIQLI jest najbardziej czuły w pomiarze objawów żołądkowo-jelitowych. Chociaż średnie wyniki poprawiły się po RYGB,79 u niektórych pacjentów pojawiły się nowe objawy, głównie związane z wymiotami, powolnym jedzeniem i dyskomfortem w jamie brzusznej.
Tolerancja pokarmu i jakość diety mogą być również związane z lepszym postrzeganiem QoL. Definicja dobrej tolerancji pokarmowej została zaproponowana jako zdolność do spożywania różnych pokarmów bez trudności i z minimalną regurgitacją/wymiotami,80 i wydaje się być różna w zależności od rodzaju operacji i czasu, jaki upłynął.44,80,81 SG i RYGB miały wyniki porównywalne z populacją wyjściową pod względem ogólnej tolerancji pokarmowej i zwiększonej satysfakcji z jedzenia.44 Zwiększenie jakości pożywienia wiązało się również ze „zdrowszymi” wyborami żywności, co może pomóc w wyjaśnieniu jego związku z większą utratą masy ciała.
Pozostaje więc pytanie, czy poprawa QoL jest związana z utratą masy ciała i jakie czynniki wiążą się z lepszym postrzeganiem przez pacjentów. Nie jest również jasne, czy istnieją specyficzne aspekty QoL, które są związane z każdym rodzajem operacji.
Wnioski
Istnieje duża heterogeniczność w raportowaniu miar PRO po operacjach bariatrycznych, ale dane są spójne z istotną poprawą po obu rodzajach operacji. Poprawa zaczyna się w ciągu pierwszych kilku miesięcy po operacji i utrzymuje się do 10 lat. Pacjenci otyli prezentują niższe wartości QoL, ale generalnie 1 rok po operacji są nie do odróżnienia od populacji ogólnej. W nielicznych badaniach, w których porównywano QoL między RYGB i SG, nie udało się wykryć istotnych różnic.
Większe i lepiej zaprojektowane badania są potrzebne, aby zrozumieć, czy istnieją istotne różnice w jakości życia po SG lub RYGB. Rozwój dynamicznych narzędzi wspomaganych komputerowo może pomóc w osiągnięciu większej dyskryminacji w ocenie QoL związanej z otyłością.
Fundacja