Epífora, ou lacrimal, é um sintoma comum de muitas condições oftálmicas que podem ter origem na pálpebra, segmento anterior ou sistema lacrimal. A maioria dessas condições não são ameaçadoras para a visão, mas os pacientes frequentemente encontram o rasgo como um problema sério causando visão embaçada, desconforto ocular, irritação de pele e constrangimento social. Como a causa da epífora é multifactorial, é importante procurar pistas na história e no exame físico para apontar a origem do problema. Então uma abordagem gradual ao tratamento pode levar a “lágrimas de alegria”
Chave na história
História é muito importante porque muitas vezes é suficiente por si só para levar ao diagnóstico apropriado. Como em qualquer processo de doença, saber “quem, o quê, onde” do problema pode ajudar a identificar a causa. Para rasgar, a pergunta mais fácil de fazer é quanto rasgo existe, quantificando pelo quanto um paciente precisa de fazer a limpeza dos olhos ou do rosto pode ajudar a determinar a sua causa e gravidade. É menos provável que o rasgamento muito leve esteja relacionado com uma obstrução completa do canal nasolacrimal (NLDO), enquanto que o rasgamento constante do rosto provavelmente está. Determinar quando o rasgamento é agravado também pode ser revelador. Os pacientes com laceração secundária a problemas do segmento anterior como olho seco ou blefarite frequentemente notam a laceração pior no final do dia, ou quando fazem trabalho de visão intensiva como leitura ou trabalho de computador; pacientes com uma NLDO notarão que a laceração é pior ao ar livre quando está fria ou ventosa. Os sintomas associados, como dor aguda seguida de rasgão, são clássicos para o rasgão induzido pelos olhos secos. O inchaço e a dor da pálpebra ou do canthus medial apontam para uma NLDO ou dacryocystitis. Finalmente, qualquer histórico de doença sinusal ou traumatismo facial deve ser evocado. A presença de infecções crônicas por rinossinus ou traumas anteriores, incluindo rinoplastia estética, pode ser associada a obstrução do canal nasolacrimal. Resumindo: Uma boa história vai ajudá-lo a focar o exame.
Um Exame Guiado
O exame do paciente lacrimogéneo deve ser semelhante ao de qualquer paciente oftálmico com foco especial e pára ao longo do caminho. Deve ser guiado pela história e também cobrir as possíveis causas da laceração. Começo sempre por olhar para o paciente longe da lâmpada-de-fenda. Isto pode ser feito durante o processo de entrevista e é muito útil na avaliação de pacientes não cooperantes antes da prática. Eu gosto de observar primeiro o estado da pele e das pálpebras. Em um paciente com lacrimejamento crônico, a pele ao redor do olho afetado é frequentemente eritematosa e escamosa; isto é especialmente verdade no canthus medial e lateral, onde o paciente frequentemente esfrega ou perfura o olho. Também procure por malposições das pálpebras; a entropiona ou ectrópio também é facilmente visível sem manipulação das pálpebras. Observe também o paciente a piscar, tanto a força como a velocidade. Pacientes com paralisia de sino concomitante ou parcialmente resolvida terão uma diminuição da força e velocidade de pestanejar ou até mesmo lagofthalmos. Em pacientes com aumento da velocidade de pestanejar, pense na irritação ocular ou no blefaroespasmo causador de lacrimejamento. Então olhe para os olhos; muitas vezes é fácil ver se o olho está brilhando e molhado; se isso se correlaciona com o lado que tem sintomas, então um processo obstrutivo é mais provável. Se o olho mais seco é o olho sintomático, então o olho seco pode ser o problema subjacente.
O próximo passo é o exame físico, mas ainda sem a lâmpada-de-fenda. Uma lâmpada muscular é uma fonte de luz perfeita. As pálpebras inferiores devem ser examinadas quanto à presença ou ausência de flacidez com o teste de snap, onde o olho é distraído para longe do globo para ver se ele volta para o globo ou requer um piscar de olhos para restaurar a sua posição. Também a pálpebra deve ser examinada de perto quanto à sua posição natural; o canthus lateral está acima, na linha ou abaixo do canthus medial? O deslocamento para baixo do canthus também sugere flacidez das pálpebras, o que pode causar a epífora. Os puncta medialmente também devem ser verificados para ver se estão em contacto com o globo terrestre. A pálpebra deve então ser distraída lateralmente e para cima para ver se isso restaura a posição natural da pálpebra, particularmente a puncta da pálpebra. O canthus medial deve ser examinado para ver se a pálpebra está completa, especialmente onde se encontra o saco lacrimal. A região do saco lacrimal deve ser massajada, e se resultar em descarga de fluido ou mucopurulência, então está presente uma obstrução do ducto nasolacrimal.
O exame pode então ser auxiliado com a lâmpada-de-fenda. O lago lacrimal, o nível de lacerações na junção da pálpebra inferior com o globo, deve ser avaliado. Uma diminuição do lago lacrimal aponta para olhos secos, enquanto que um aumento do lago lacrimal é provavelmente devido a um problema de vazão. A margem da pálpebra deve ser avaliada para a presença de disfunção da glândula meibomiana ou blefarite. A avaliação da malposição das pálpebras também pode ser realizada sob orientação de lâmpada de fenda para aumento da ampliação. A colocação e tamanho dos puncta também devem ser avaliados com cuidado para ver se os puncta estão ocluídos pelo caruncho ou prega semilunar em posição de repouso. A qualidade e saúde da conjuntiva e córnea devem ser determinadas.
Zeroing In
Após o exame primário estar completo, o examinador deve ter uma boa ideia se o rasgamento é um problema de segmento anterior, problema de posição das pálpebras ou problema de drenagem lacrimal.
Baseado nesta avaliação, testes secundários podem ser realizados. Para pacientes com olho seco, o exame de Schirmer após a anestesia é de grande ajuda. Pacientes com lágrimas no ambiente de olhos secos geralmente têm diminuição da produção de lágrima basal, e este teste é melhor para avaliar uma deficiência.
Para um problema de mal posicionamento das pálpebras, a colagem das pálpebras tem sido descrita como útil.1 Nesse caso, a fita é colocada ao longo do aspecto lateral da pálpebra e usada para apertar e deslocar a pálpebra superolateralmente. Se a posição das pálpebras melhorar e os sintomas de lacrimejamento parecerem melhores, então a cirurgia das pálpebras provavelmente será útil.
Para problemas de saída lacrimal, a sondagem e a irrigação são mais úteis.2 Para ter resultados reprodutíveis e informativos, é importante ter o equipamento adequado. Eu prefiro usar uma cânula lacrimal reta de 23 giga (veja Figura 1). Se você usar algo menor, como uma cânula de segmento anterior, a pressão necessária para passar através da cânula pode ser muito alta ou a água pode fluir ao redor da cânula, dando-lhe um resultado falso-positivo. O tamanho também é útil porque se for necessária uma dilatação significativa da punção para passar pela cânula, então a estenose punctal é parte do problema.3 Uma cânula reta também é útil porque a presença de estenose no canalículo pode ser avaliada.
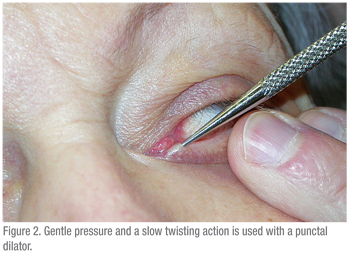
Uma seringa de 3 cc deve ser usada para passar água através do sistema lacrimal. Uma seringa maior (5 cc ou mais) exigiria uma força significativa para passar água através da cânula. Uma seringa menor leva ao problema oposto: uma seringa de TB torna o empurrar a água muito fácil e, portanto, as obstruções são difíceis de detectar. A técnica também é importante. A superfície ocular deve ser entorpecida e um cotonete com anestésico deve ser mantido entre os puncta por alguns minutos para ajudar no desconforto. Em seguida, o paciente deve ser instruído a olhar para cima, ao testar a pálpebra inferior. A pálpebra deve ser colocada em esticamento lateral e o dilatador (se necessário) deve ser passado verticalmente na puncta e depois virado para seguir o curso da pálpebra horizontalmente (ver Figura 2). Ao dilatar, uma pressão suave é colocada com o dilatador e um movimento lento de torção pode ser útil. A cânula deve ser inserida de forma semelhante (Ver Figuras 3 & 4). Se usar uma cânula reta, ela pode ser passada medialmente até que uma parada dura seja suavemente sentida. Isto confirma que o canalículo está patente, já que a cânula foi capaz de passar até a parede medial da órbita. Se for encontrada uma parada suave, onde a cânula não possa passar completamente para o canalículo, então é provável que haja uma obstrução canalicular.
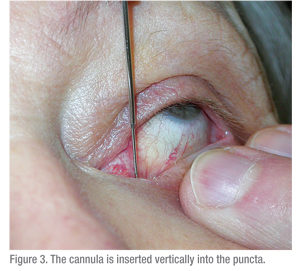
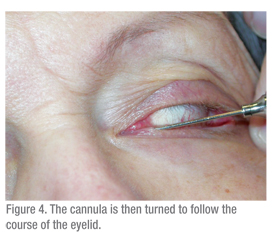
A cânula é ligeiramente apoiada e o sistema é irrigado. Um sistema nasolacrimal patenteado deve ser fácil de irrigar e o paciente sentirá líquido no nariz e saboreará água na garganta. O uso de soro fisiológico na solução irrigante pode ser útil para que os pacientes possam dar esse feedback. Se houver alguma resistência à irrigação mas o fluido passar pelo ducto, então uma obstrução parcial do ducto nasolacrimal está presente. A resistência significativa à irrigação e refluxo ao redor da cânula e através do outro canalículo e puncta confirma uma obstrução completa do ducto nasolacrimal. Outros testes lacrimais, como o teste de Jones, podem ser benéficos, mas raramente são usados.
Finalmente, a passagem nasal deve ser visualizada. O uso de um espéculo nasal e uma lâmpada muscular ou fonte de luz indireta de faróis é apropriado.
A presença de uma massa, defeito principal do septo nasal ou inflamação da mucosa nasal deve aumentar a possibilidade de patologia nasal e gerar encaminhamento a um otorrinolaringologista.
Quando a causa da laceração for determinada, o tratamento deve ser focado na melhoria ou reversão do problema. Problemas do segmento anterior, como olhos secos ou blefarite, devem ser tratados clinicamente. Malposições das pálpebras, se significativas, devem ser tratadas com reposicionamento cirúrgico e aperto da pálpebra. Obstruções nasolacrimal devem ser tratadas com base no defeito anatômico específico. A estenose punctal pode ser tratada através de punctoplastia. A estenose canalicular ou obstrução requer freqüentemente trefinação canalicular, excisão direta da cicatriz e reconstrução com stent de silicone, ou colocação de tubo de Jones (conjuntivo-dacriocistorinostomia). Para obstruções parciais do ducto nasolacrimal, a dilatação do ducto nasolacrimal com intubação de silicone pode ser eficaz. Para obstruções completas, a dacriocistorrinostomia através de uma abordagem nasal externa ou final é apropriada. Em pacientes que não são bons candidatos à cirurgia ou podem ser refratários a outras intervenções, a toxina botulínica A injecções na glândula lacrimal são úteis. Finalmente, muitos pacientes terão múltiplos factores a contribuir para o seu rasgamento. Nestes casos, uma abordagem gradual é fundamental, para abordar primeiro coisas simples e proceder com cirurgia focalizada conforme necessário.
Epiphora é uma queixa oftálmica comum que pode ser causada pelo segmento anterior, pálpebra e patologia da drenagem lacrimal. Embora possa ser fácil ficar sobrecarregado avaliando esses pacientes, com uma história e exame minuciosos, o problema é frequentemente levantado, levando a uma intervenção terapêutica apropriada.
O Dr. Bernardino realiza cirurgia oculoplástica e estética no Vantage Eye Center e tem um interesse especial em tumores de pálpebras e orbitais, disfunção lacrimal, doença ocular da tireóide e reabilitação após a perda de um olho. Contacte-o em [email protected].
1. Cannon PS, Sadiq SA. A colagem das pálpebras pode prever o benefício de um procedimento com tira lateral de tarsal em pacientes com frouxidão palpebral e epífora funcional? Ophthal Plast Reconstr Surg 2009:25;194-6.
2. Guzek JP, Ching AS, Joang TA, Dure-Smith P, et al. Testes Clínicos e Radiológicos Lacrimais em Pacientes com Epífora. Ophthalmology 1997:104;1875-81.
3. Kashkouli MB, Beigi B, Murthy R, Astbury N. Estenose punctal externa adquirida: Etiologia e achados associados. Am J Ophthalmol 2003:136:1079-84.