Introdução
A epidemia mundial de obesidade, alimentada por um estilo de vida sedentário e uma dieta energeticamente densa, contribuiu para um evento sem precedentes na história da humanidade: pela primeira vez, o número de pessoas obesas é maior do que o número de subnutridas.1 A obesidade é uma preocupação crescente de saúde pública nos países desenvolvidos e estima-se que existam mais de 1,5 bilhões de pessoas obesas em todo o mundo.2 Isto representa cerca de 5% de todas as despesas relacionadas à saúde nos EUA3 e leva a uma redução significativa na expectativa de vida.4
A cirurgia bariátrica é o tratamento disponível mais eficaz e o que permite uma perda de peso mais significativa e duradoura.5 Ela leva à reversão de co-morbidades e componentes da síndrome metabólica,6-10 assim como a uma redução da mortalidade por todas as causas6-14 em até 89%.15 Sua relação custo-eficácia tem sido amplamente relatada, e realizamos um estudo de custo-utilidade baseado em um modelo Markov que concluiu que o RYGB é uma estratégia de redução de custos.16
No entanto, até 18% dos pacientes não conseguiram atingir um índice de massa corporal (IMC)
35kg/m2, e a perda de peso sem sucesso foi relatada em 10-30% dos pacientes submetidos à cirurgia bariátrica.17
O bypass gástrico de Roux-en-Y (BGYR) foi uma das primeiras opções cirúrgicas aprovadas para obesidade mórbida. Em 1991, os Institutos Nacionais de Saúde (NIH) determinaram que o BGYR foi indicado para pacientes com IMC maior que 35 comorbidades relacionadas à obesidade e para pacientes com IMC maior que 40 sem comorbidades.18
Desde o seu início em 1994, o BGYR totalmente laparoscópico, embora tecnicamente exigente, tornou-se o procedimento de escolha para obesidade mórbida.18 A técnica laparoscópica está associada a uma diminuição das complicações e a uma melhora na qualidade de vida.18 Há várias variações na técnica, mas todas incluem a criação de um pequeno reservatório gástrico, uma anastomose gastro-jejunal e um membro biliar e membro de Roux de comprimento variável.
Gastrectomia de manga (GS), originalmente realizada como o componente restritivo do procedimento de troca duodenal19 , foi recentemente reconhecida como uma opção válida para o tratamento cirúrgico da obesidade mórbida.20 Nos últimos 10 anos, evoluiu de um procedimento investigativo autônomo para ∼%5 de todas as cirurgias bariátricas.21 Geralmente é realizada por via laparoscópica e envolve a criação de um estômago tubular estreito devido a uma gastrectomia vertical baseada na maior curvatura.22 Tem mostrado um resultado intermediário entre a banda gástrica e o BGYR em termos de perda de peso e uma melhora nas co-morbidades semelhante à observada após o BGYR.21,23,24
O desenvolvimento da doença do refluxo gastroesofágico (DRGE) é uma das complicações mais freqüentes da DRGE, com até 26% dos pacientes apresentando novos sintomas após a cirurgia25 e até 30% necessitando de reoperação devido à DRGE ou aumento de peso causado por dilatação da sonda gástrica.26,27
A avaliação dos resultados em cirurgia bariátrica é de suma importância, embora não seja fácil de se fazer. Há vários riscos diferentes em jogo (incluindo morte) e diferentes resultados a serem alcançados: qualidade de vida relacionada à saúde (QdV), perda de peso e resolução de doenças associadas. Vários estudos avaliando medidas de QdV têm mostrado resultados conflitantes.28-31
Tambem, devido à natureza técnica dos procedimentos, pequenas variações na técnica (como tamanho da bolsa, diâmetro das anastomoses ou comprimento dos membros) ou diferentes técnicas (RYGB, banda gástrica, SG e outras) sendo utilizadas por diferentes cirurgiões e diferentes centros torna mais difícil a análise dos resultados e a comparação dos dados. O acompanhamento e relato dos pacientes são geralmente sub-ótimos e os parâmetros utilizados para medir a melhora ou resolução das comorbidades não foram padronizados.32 Muitos dos estudos publicados são coortes retrospectivos ou séries de casos, ao invés de estudos prospectivos randomizados, e podem não ser verdadeiramente representativos das diferenças na QdV entre diferentes procedimentos. Assim, apesar das mais de 350.000 cirurgias realizadas no mundo todo a cada ano, ainda falta consenso sobre qual é a melhor cirurgia para cada paciente.33
Obesidade está associada à redução da QdV e, em geral, a QdV melhora após a cirurgia bariátrica.34 O efeito diferencial de cada cirurgia na QdV ainda não é totalmente compreendido, mas parece que o BGYR está associado a melhores medidas de resultados centradas no paciente e maior melhora na QdV.26,32,35
Desde que os números da SG estão aumentando e os resultados clínicos parecem ser comparáveis ao BGYR, pelo menos no curto prazo, é importante entender qual dessas cirurgias oferece maior melhora na QdV e satisfação do paciente.
Materiais e métodos
Realizamos uma revisão sistemática da literatura, com o objetivo principal de comparar a qualidade de vida de pacientes obesos mórbidos após o BGYR e a SG. Um foco secundário foi relacionado à comparação de perda de peso e medidas de satisfação alimentar.
Pesquisa literária: Realizamos uma pesquisa sistemática na literatura sobre Pubmed em julho de 2014, com os seguintes termos: e . Como o Thesaurus MeSH não está atualizado e vários artigos relevantes foram publicados no último ano, optamos por utilizar a pesquisa em linguagem geral. A pesquisa foi restrita a seres humanos e não houve restrição de data nem outras restrições a tipos de estudos, participantes ou intervenções. Apenas artigos em inglês, espanhol, francês ou português foram selecionados.
Artigos relevantes foram selecionados em uma abordagem por etapas. A pesquisa recuperou 2482 títulos que foram escaneados por scanner e 191 deles foram selecionados para revisão abstrata. Os resumos foram revisados e 88 artigos foram selecionados para análise do texto completo (Fig. 1). A seleção e revisão dos trabalhos foi realizada sem cegueira pelo primeiro autor, com base na relevância e na presença de dados recuperáveis (numéricos) no texto completo do trabalho. Somente foram selecionados trabalhos que avaliaram a QoL após cada intervenção utilizando questionários de QoL validados. Foram excluídos os artigos que mencionaram “qualidade de vida” mas não utilizaram nenhuma medida, assim como os artigos que avaliaram a QdV em outros tipos de cirurgia. Os dados foram extraídos dos trabalhos em tabelas (Tabelas 1 e 2). Apenas 22 artigos tinham dados recuperáveis e foram utilizados na análise. Um dos trabalhos utilizou o questionário de tolerância alimentar, 3 utilizou o M-A-II, 3 utilizou o BAROS, 3 utilizou o GIQLI e 13 utilizou o SF-36.
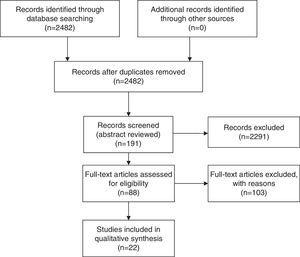
Diagrama de fluxo do prisma. Dos 88 trabalhos selecionados para revisão de texto completo, apenas 22 tinham dados objetivos recuperáveis, que foram utilizados nas tabelas de resumo. Apenas 5 estudos tiveram uma comparação direta entre as duas técnicas, sendo 2 deles ensaios controlados aleatórios.
Estudos com comparação direta entre os resultados SG e RYGB.
| Papel | Ferramenta de PRO | %EWL±SD | Pré-op QoL | Pós-op QoL | p | N | Pós-op QoL | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| SG | RYGB | SG | RYGB | RYGB | SG | RYGB | |||||
| RCTs | |||||||||||
| Zhang 201464 | M-A II | 63.2±24.5 | 76.2±21.7 | 0.38 | 0.42 | 1.33±0.80 | 1.58±0.71 | 0,17 | 64 | 5y | |
| Peterli 201347 | GIQLI | 63.3 | 72.8 | 99.0±20.5 | 98.8±17.4 | 127 | 128 | NS | 217 | 1y | |
| Case-control | |||||||||||
| Freeman 201444 | FTQ | 76.6 | 76.5 | 24.5a | 24.5a | 24 | 22 | NS | 101 | 26m/34m | |
| Overs 201248 | GIQLI | 76.3±43,3 | 76,5±27,6 | 96,0a | 96,0a | 120,5 | 113.0 | NS | 98 | 3y | |
| Série de casos | |||||||||||
| Mohos 201126 | M-A II | 70±25 | 88±21 | n/r | n/r | n/r | 1.70 | 2.09 | 0.13 | 94 | 3y |
RCT – ensaio de controlo aleatório. %EWL – percentagem de excesso de peso perdido. FTQ – questionário de tolerância alimentar.
Não grupo controle cirúrgico (não uma análise longitudinal).
n/r – não reportado; NS – não significativo.
Sumário de estudos que relatam PRO ou em SG ou RYGB.
| Papel | Ferramenta PRO | %EWL | Pré-op QoL | Pós-op QoL | p | N | Folução-up m (meses) y (anos) |
Tipo de estudo | |
|---|---|---|---|---|---|---|---|---|---|
| Gastric sleeve | |||||||||
| Palikhe 201457c | SF-36 | 61.2±17.6 | 46.4 | 56.2 | 14 | 6m | Cohort | ||
| Fezzi 201158 | SF-36 | 57.18 | 37.7 | 53.37 | 77 | 1y | Cohort | ||
| Bypass gástrico | |||||||||
| Halperin 201456c | SF-36 | 85,1±16.4 | 61.3±19.7 | 66.2±25.7 | ns | 19 | 1y | RCT | |
| Mohos 201482 | M-A II | 91±18,9 | n/r | 2.0 | n/a | 44 | 39m | RCT | |
| Lee 201279 | GIQLI | 60.1±20.4 | 100.6 ±19.1 | 116,6±11,2 | 71 | 5y | Cort | ||
| Júlia 201350 | SF-36 | n/r | 38.9±9.3 | 52.6±7.9 | 71 | 12m | Cohort | ||
| Pristado 201345 | SF-36 | n/r | 37.5±10.47 | 51.2±9.7 | 87 | 12m | Cohort | ||
| Karlsen 201359 | SF-36 | n/r | 34 | 50.8 | 80 | 12m | Cohort | ||
| Kolotkin 201255 | SF-36 | 56.4±21.4 | 32.5 | 43.8 | 323 | 6y | Cohort | ||
| Sarwer 201070 | SF-36 | n/r | 48.7±1.6 | 76.4±1.7 | 147 | 9m | Cohort | ||
| Adams 201083 | SF-36 | n/r | 36.05 | 45.44 | 420 | 2y | Cohort | ||
| De Zwaan 200254 | SF-36 | n/r | 30,6±8,9a | 46,6±10.1 | 78 | 13y | Case-control | ||
| Aftab 201466 | SF-36b | 59±23 | 34a | 65 | 184 | 5y | Case-control | ||
| Laurino Neto 201351 | SF-36b | n/r | 54a | 72 | 50 | 7y | Case-control | ||
| Himpens 201284 | BAROS | 56.2±29 | n/r | 2.03±1.96 | n/a | 77 | 9y | Série de casos | |
| Campos 201135 | BAROS | 64 | n/r | 5.7 | n/a | 92 | 1y | Série de casos | |
| Al Harakeh 201152 | BAROS | 75.3 | n/r | 7.29 | n/a | 315 | 18m | Série de casos | |
RCT – ensaio de controlo aleatório. %EWL – porcentagem de excesso de peso perdido.
Não grupo controle cirúrgico (não uma análise longitudinal).
n/r – não reportado; n/a – não aplicável. SF-36 – escore do componente físico (SF36 escores em itálico são dados brutos; todos os outros valores são normalizados).
Pergunta geral de saúde do SF-36.
Apenas pacientes com T2DM.
Resultados utilizados
Muitos questionários genéricos validados podem ser utilizados para avaliar a QoL. O questionário mais frequentemente utilizado é o Short Form-36 (SF-36).36 Entretanto, esses instrumentos são muitas vezes exaustivos, podem requerer entrevistadores e não são validados para acompanhamento de pacientes bariátricos, uma vez que não são específicos para doenças.37 O Questionário de Qualidade de Vida Moorehead-Ardelt II38 (MA-II, sozinho ou integrado no BAROS) é um instrumento simples, de 1 página, válido, confiável, apropriado e reprodutível para avaliar a QdV do paciente antes e depois da cirurgia bariátrica. Uma vez que utiliza imagens para representar diferentes estados de saúde, ele transpõe barreiras linguísticas, culturais e educacionais.37 Entretanto, tanto o BAROS quanto o MA-II têm direitos autorais, o que pode impedir o seu uso generalizado.
O Índice de Qualidade de Vida Gastrointestinal (GIQLI) é um questionário capaz de fornecer informações sobre aspectos genéricos e específicos dos sintomas digestivos e da QdV. Por esta razão, o GIQLI tem sido amplamente utilizado em diferentes patologias e para avaliar tratamentos médicos ou procedimentos cirúrgicos realizados no trato digestivo.
BAROS
O Sistema de Análise Bariátrica e Relato de Resultados foi proposto em 1998.39 Ele incluiu análise de perda de peso, melhoria nas co-morbidades e mudanças na QdV usando o questionário de Qualidade de Vida Moorehead-Ardelt especificamente projetado. Cada um destes 3 domínios foi concedido até 3 pontos e as reoperações e complicações deduzem pontos. Assim, uma escala de 0-9 pontos pôde ser construída. Os resultados foram traduzidos como ≤1 ponto – falha2,3; justo4,5; bom6,7; muito bom8,9; excelente. Este sistema tem sido um dos instrumentos de QoL mais utilizados para cirurgia bariátrica e permite a comparação direta de resultados entre centros ou entre diferentes técnicas cirúrgicas. Posteriormente incorporou o Moorehead-Ardelt Quality of Life Questionnaire II38 e recentemente foi publicado o BAROS II atualizado,37 que inclui novos critérios para diabetes e esclarece o conceito de melhora.
Da sua simplicidade, BAROS está associado a uma melhor adesão do paciente do que o SF-36.40
No entanto, muitos relatos apresentam apenas os resultados agregados do escore BAROS e apenas em uma única avaliação pós-operatória. Isto reduz muito o entendimento dos comportamentos subjacentes relacionados ao sucesso ou fracasso do procedimento.
M-A Quality of Life Questionnaire II
M-A Quality of Life Questionnaire II foi validado como uma ferramenta para avaliar a qualidade de vida. O questionário é composto por seis itens para medir a qualidade de vida do paciente nas áreas de auto-estima geral, atividade física, contato social, satisfação no trabalho, sexualidade e comportamento alimentar. Os pontos são adicionados ou deduzidos com base na percepção subjetiva dos pacientes. Cada item é respondido em uma escala de 10 pontos tipo Liker, com variações de -0,5 a +0,5. É simples, fácil de usar e pode ser completado em 1min. A pontuação total é a soma de seis dimensões com um intervalo de -3,0 a +3,0,38
O MA-II foi validado por um estudo38 em pacientes RYGB, 90 mulheres e 20 homens, com um IMC médio de 50kg/m2. O coeficiente de ???84 de Cronbach demonstrou a consistência interna e a confiabilidade do instrumento. Os escores se correlacionaram significativamente (p
01) com 7 das 8 escalas do SF-36 Health Survey. Uma revisão da literatura concluiu que de 11 questionários que medem a obesidade o MA-II parece ser o mais promissor.41SF36
SF-36 é um questionário genérico de estado de saúde, desenvolvido para avaliar a saúde física e mental auto-relatada em uma ampla gama de condições médicas.40 É um instrumento estudado e utilizado em cirurgia bariátrica, e é endossado pelo International Bariatric Surgery Registry.
Obesity foi correlacionado com escores mais baixos, especialmente no componente físico do SF-36. Vários ensaios de cirurgia bariátrica concluíram que, após a cirurgia, há uma melhora nos escores do SF-36 e, portanto, este é um instrumento sensível para capturar esta construção.40
Apesar dos valores pré-operatórios mais baixos associados à obesidade, pacientes de cirurgia bariátrica com seguimento a longo prazo parecem ter escores de SF-36 semelhantes aos normais dos EUA40 e da população espanhola.42 Em geral, o SF-36 tem sido a medida do resultado relatado pelo paciente (PRO) com maior freqüência.36
GIQLI
Em comparação com outros questionários, o GIQLI fornece informações sobre a qualidade de vida do paciente em relação tanto aos aspectos genéricos (estado físico, relações sociais, estado emocional) quanto aos aspectos específicos do trato digestivo superior e inferior. Além disso, é um questionário auto-contido, de fácil compreensão e de fácil preenchimento que não requer muito tempo para introduzir os dados. Ele pode avaliar as mudanças na qualidade de vida de um paciente obeso que foi submetido à cirurgia bariátrica (devido às mudanças causadas no trato intestinal por este tipo de cirurgia), e foi validado neste grupo de pacientes.43
Several outros questionários foram desenvolvidos. No entanto, como eles têm sido pouco utilizados e não há comparação direta para SG ou RYGB, optamos por não incluí-los nesta análise. A única exceção foi o relatório de Freeman et al.,44 pois foi um dos poucos estudos com comparação direta entre ambas as técnicas.
Resultados
Embora a expressão “qualidade de vida” seja intuitivamente compreendida pela maioria das pessoas, ainda não existe uma definição abrangente.45 Qualidade de vida é uma construção dos domínios físico, psicológico e social da saúde que pode ser medida por uma série de questionários.46 Essas medidas podem ser influenciadas pelas experiências, crenças, expectativas e percepções de uma pessoa. Os instrumentos genéricos medem uma ampla gama de estados de saúde, condições e doenças, permitindo comparações entre estados de doença. Os instrumentos específicos da doença focam os domínios mais relevantes para a doença em estudo e podem ser mais sensíveis para detectar alterações devidas a intervenções.46
Dos 88 artigos selecionados para revisão, apenas 5 artigos compararam RYGB e SG (Tabela 1), e apenas mais 17 tiveram dados recuperáveis e puderam ser analisados minuciosamente (Tabela 2). Os relatórios foram muito heterogêneos, impedindo uma comparação direta do PRO entre os estudos. Não só as populações eram diferentes, mas também havia uma grande variedade de instrumentos utilizados. Mesmo que os mesmos instrumentos fossem utilizados, não houve um relato uniforme dos resultados. Vários estudos apenas mostraram resultados agregados, outros não mostraram resultados de todo (apenas afirmando que a QdV foi melhorada) e alguns apresentaram gráficos sem lendas significativas. Além disso, alguns estudos com relato completo dos resultados dos pacientes não apresentavam informações sobre que tipo de cirurgia havia sido feita e como. A grande maioria dos estudos analisou resultados em um único momento, limitando assim a interpretação da medida de mudança.
A RCT47 recentemente publicada concluiu que a QdV de 1 ano foi significativamente melhorada após a SG e o BGYR (p
.001 da linha de base) e foi ainda maior do que em indivíduos saudáveis (GIQLI 127 & 128 vs 121; p.01). Ao final do primeiro ano pós-operatório não houve diferenças significativas entre os grupos (SG vs RYGB) nem em termos de perda de peso, resolução de co-morbidades ou pontuação de GIQLI. Para os pacientes que tinham atingido o 3º ano de seguimento houve uma pequena e não estatisticamente significativa diferença na perda de peso, favorecendo os pacientes com BGYR (% excesso de IMC perdido 63,3% vs 72,8%; p=NS).
Mohos et al.,26 em uma análise pareada do IMC, concluíram que há uma melhora significativa na perda de peso e na QdV após ambos os tipos de cirurgia, mas os resultados parecem melhores após o BGYR (embora o período de seguimento seja maior para a SG e não há análise de linha de base da QdV). Novamente, ambos os grupos de pacientes alcançaram escores agregados SF-36 semelhantes à população normal.
Também foi relatado que a redução da tolerância alimentar foi associada a uma redução do GIQLI, impactando assim a QoL geral.48 Uma comparação direta entre SG e BGYR (embora com seguimento mais curto para SG) mostra uma diferença não significativa no escore GIQLI a favor da SG (120,5 vs 113,0).48
A 2013 meta-análise conduzida por Yang et al.49 comparando os resultados clínicos entre SG e BGYR pôde analisar apenas 8 trabalhos, dos quais 6 eram de TCLE. De acordo com esta meta-análise, o BGYR tem maior perda de peso que a SG, mas nenhuma informação de resultados relatados pelos pacientes é dada.
A melhora nos domínios físicos da QoL foi relatada já 3 meses após o BGYR.50
Um estudo no Brasil concluiu que, após o BGYR, os efeitos a curto prazo (1 ano) foram mais fortes do que os obtidos aos 7 anos de seguimento, tanto em termos de QdV quanto de perda de peso, com um aumento no IMC de 6kg/m2 entre esses períodos.51
Uma grande coorte de pacientes com BGYR analisados por Al Harakeh52 relatou melhora significativa nos escores de BAROS em quase todos os pontos de tempo (3 semanas a 5 anos). Os resultados foram melhores aos 18 meses e foram ligeiramente mais positivos em mulheres e em pacientes com IMC de linha de base mais baixo. Como os valores basais não foram apresentados, esses pacientes podem ter valores basais diferentes.
Um pequeno estudo da Nova Zelândia concluiu que 6 meses após a SG e o BGYR, os escores dos componentes SF-36 foram comparáveis à população média.53 Pristed et al.45 relataram que a QdV 12 meses após a cirurgia em uma coorte de 87 pacientes BGYR não foi diferente da norma nacional. Um estudo de longo prazo de Zwaan et al.54 com 13 anos de seguimento conclui o mesmo: em comparação ao grupo pré-operatório, pacientes que apresentavam BGYR apresentam valores próximos à referência da população. Kolotkin et al.55 relatam uma melhora de 1,17 DSII no escore do componente físico do SF-36 aos 6 anos após o BGYR. Este efeito foi maior no 2º ano pós-operatório e ligeiramente menor aos 6 anos.
Um relatório recente de Halperin et al.56 em pacientes com diabetes tipo 2 concluiu que, embora os fatores de risco cardiometabólico e a melhora do peso fossem melhores após a circulação extracorpórea do que uma intervenção otimizada no estilo de vida, os escores de SF-36 dos 12 meses não foram diferentes entre os grupos. Entretanto, a IWQOL mais específica da doença revelou uma melhora significativa na QdV relacionada à obesidade (81,7-46,5; p0,001) após o bypass gástrico.
Após a SG, a QdV melhora na maioria dos pacientes e escalas utilizadas. Em um grupo de pacientes tratados principalmente para obesidade associada ao T2DM, o SF-36 foi melhorado em todos os domínios57 aos 6 meses após a cirurgia. Um ano após a SG, pacientes não selecionados relataram melhorias significativas em todas as medidas de SF-36.58-60
O acompanhamento a longo prazo do estudo SOS concluiu que 10 anos após a cirurgia bariátrica, grandes grupos de pacientes começaram a recuperar peso. No entanto, uma perda de peso a longo prazo do ∼10% foi suficiente para efeitos positivos a longo prazo na QdV.5
Discussão
Dados empíricos sugerem que sujeitos com obesidade mórbida podem experimentar QdV pior que sujeitos com peso normal, incluindo sintomas de desconforto psicológico, uma vez que muitas áreas de sua vida diária são adversamente afetadas (incluindo relações interpessoais).61 No entanto, o maior impacto da obesidade na QdV tem sido relatado nas dimensões físicas.42 Indivíduos obesos tinham maior probabilidade de relatar problemas de saúde, aumento dos dias insalubres causados por problemas físicos ou mentais e aumento do total de dias insalubres por mês.40 Embora a obesidade tenha sido associada a uma diminuição da QdV,40 vários estudos relatam que não há relação linear entre IMC mais alto e QdV mais baixa.62
As pacientes com obesidade mórbida que procuram cirurgia bariátrica parecem ter escores de QdV mais baixos,63 e a cirurgia bariátrica melhora a QdV.40 A eficácia clínica quanto à perda de peso e resolução de co-morbidades a longo prazo parece favorecer o BGYR.49,64
Apesar de sua importância, a perda de peso não é a única medida de sucesso da cirurgia bariátrica. Os parâmetros de qualidade de vida e satisfação do paciente são cada vez mais reconhecidos como medidas importantes. O primeiro relato de satisfação dos pacientes após a cirurgia bariátrica data de 1983 e aqui, Hall65 conclui que a satisfação estava associada à melhoria da saúde, melhor auto-imagem e maior atividade social. Além disso, a satisfação aumentou com a perda de peso e diminuiu com expectativas irrealistas.
Resultados melhorados foram relatados já aos 3 meses50 e os escores SF-36 melhoraram em todos os domínios no acompanhamento de médio e longo prazo de pacientes com BGYR.42,55,66-68
Felizmente, a maioria dos estudos que avaliam a QoL apresenta apenas o nível de satisfação global dos pacientes, e há poucos estudos comparando a linha de base com escores pós-operatórios. Além disso, uma revisão sistemática de 2013 do PRO em cirurgia bariátrica identificou 68 diferentes medidas de PRO, o que impede comparações diretas.36
Alguns autores5 concluíram que uma modesta perda de peso estava associada a um efeito significativo na qualidade de vida. Apesar da maior perda de peso após o BGYR, um estudo concluiu que a QoL após banda gástrica ou BGYR foi a mesma.69
Estudos de longo prazo (5 anos) com altas taxas de seguimento,66 concluíram que tanto a perda de peso quanto a melhora da QoL são sustentadas. A maioria dos estudos, entretanto, relatam avaliações de curto prazo ou têm baixas taxas de seguimento.
Foram relatados tamanhos maiores de efeito nas dimensões físicas dos questionários de QoL.59 Isto pode ser explicado pela redução da dor corporal, aumento da resistência e da atividade física, e melhorias na falta de ar e problemas nos pés.59
alguns relatórios concluem que a melhora na QdV está relacionada à perda de peso e melhora das co-morbidades.57,59,70-72 Em um estudo de coorte populacional, Batsis72 concluiu que a QdV auto-relatada após a cirurgia poderia ser prevista por uma perda de peso profunda e pela ausência de co-morbidades. A melhora na satisfação do paciente (que é uma construção diferente da QdV) também tem sido relatada em associação com o aumento da perda de peso.73
A relação entre QdV e perda de peso é difícil de interpretar, pois parece não ser linear42,74 e outros relatos concluíram que a melhora na QdV ocorreu precocemente e não foi correlacionada com a perda de peso.50,58 Kolotkin et al.55 concluíram que a perda de peso foi responsável por apenas 28,5% da variância no escore do componente físico do SF-36. D’Hondt,75 relataram que 6 anos após o SG os componentes físicos do SF-36 foram maiores nos pacientes que tinham >50% do EWL. O recente estudo de controle randomizado comparando o BGYR com a intervenção de estilo de vida intensivo56 em pacientes com diabetes tipo 2 concluiu que em ambos os grupos, as melhorias na qualidade de vida específica do peso (medida pelo IWQOL) foram proporcionais à perda de peso.
Por outro lado, as medidas de QoL podem estar correlacionadas não com a perda de peso, mas com o cumprimento das expectativas dos pacientes.45 Mesmo para pacientes que permaneceram obesos mórbidos, o BGYR foi relatado como tendo um efeito positivo na QoL.66,68 De acordo com Testa e Simonson, dois indivíduos com o mesmo estado de saúde podem relatar QdV diferente devido a diferenças em suas expectativas e capacidade de lidar com as expectativas.46
Especificamente em pacientes de cirurgia bariátrica, as expectativas são muitas vezes altas e irreais, o que pode impactar na QdV relatada.45 A melhoria nos domínios da QoL emocional pode estar relacionada a uma melhor percepção de si mesmo, relacionada à perda de peso.59
Klingemann74 relata que não é a quantidade de peso perdido que está relacionada à QoL, mas sim o IMC alcançado e Sarwer70 sugere que a imagem corporal e a QoL foram diretamente correlacionadas.
Al Harakeh52 concluiu que os escores BAROS foram mais altos em mulheres e em pacientes com IMC mais baixo, o que levanta a questão da comparação entre diferentes estudos que têm diferentes distribuições de participantes. Relatos de Sarwer et al.70 e Leiva et al.76 também concluíram que a melhora na QdV foi maior em pacientes com maior escolaridade.
Outras vezes, Fezzi58 concluiu que complicações cirúrgicas não estavam associadas à melhora das medidas de QdV do domínio físico, mas uma porcentagem menor de pacientes alcançou melhora significativa nos domínios psicológicos. Pacientes com distúrbios psiquiátricos e depressão não são capazes de atingir QdV comparável à norma populacional,77,78 o que confirma que os domínios emocional e psicológico também influenciam os resultados globais.
O escore GIQLI é mais sensível para medir os sintomas gastrointestinais. Embora os escores médios tenham melhorado após o BGYR,79 alguns pacientes desenvolveram novos sintomas, principalmente relacionados a vômitos, alimentação lenta e desconforto abdominal.
A tolerância alimentar e a qualidade da dieta também podem estar relacionadas ao aumento da percepção de QoL. A definição de boa tolerância alimentar tem sido proposta como sendo a capacidade de consumir uma variedade de alimentos sem dificuldade e com o mínimo de regurgitação/vômito,80 e parece ser diferente de acordo com o tipo de cirurgia e o tempo decorrido.44,80,81 SG e BGYR tiveram resultados comparáveis à população de base em termos de tolerância alimentar geral e aumento da satisfação com a alimentação.44 O aumento da qualidade dos alimentos também foi associado a escolhas alimentares “mais saudáveis”, o que pode ajudar a explicar sua associação com o aumento da perda de peso.
Então, a questão permanece se a melhora na QoL está relacionada à perda de peso e quais fatores estão associados ao aumento da percepção dos pacientes. Também não está claro se existem aspectos específicos na QdV que estão relacionados a cada tipo de cirurgia.
Conclusões
Existe uma grande heterogeneidade no relato das medidas PRO após a cirurgia bariátrica, mas os dados são consistentes com uma melhora significativa após ambos os tipos de cirurgias. A melhora começa nos primeiros meses após a cirurgia e dura até 10 anos. Os pacientes obesos apresentam valores mais baixos de QdV, mas geralmente 1 ano após a cirurgia são indistinguíveis da população em geral. Os poucos estudos que compararam QoL entre BGYR e SG não conseguiram detectar nenhuma diferença significativa.
Requisitos são estudos maiores e mais bem desenhados para entender se existem diferenças significativas na qualidade de vida após a SG ou BGYR. O desenvolvimento de ferramentas dinâmicas assistidas por computador pode ajudar a alcançar uma maior discriminação na avaliação da obesidade relacionada à QoL.
Fundação