Introducere
Analiza variabilității ritmului cardiac (HRV) oferă informații despre reglarea autonomă și interacțiunile dintre sistemele nervoase simpatic și parasimpatic. HRV descrie variațiile în timp ale ritmului cardiac care apar în mod natural în stări de sănătate. Aceste variații reflectă capacitatea organismului de a se adapta continuu la evenimentele interne și externe, pentru a menține homeostazia. În mod interesant, Chrousos și Gold (1992, p. 1245) au definit stresul ca fiind o „stare de homeostazie amenințată”. Prin urmare, de-a lungul anilor, s-a presupus că o scădere a HRV reflectă o creștere a stresului, iar analiza HRV a fost recunoscută din ce în ce mai mult ca fiind una dintre metodologiile de măsurare a stresului.
Una dintre cele mai simple măsurători ale HRV (SDNN) cuantifică abaterea standard a duratei intervalelor RR normale, adică modul în care variază în timp intervalul dintre vârfurile R normale (sinusale) ale QRS-urilor consecutive de pe electrocardiogramă (ECG). Cu toate acestea, de-a lungul anilor au fost dezvoltate numeroase metrici matematice și abordări ale analizei HRV pentru a extrage informații din ce în ce mai precise din HRV (Shaffer și Ginsberg, 2017).
Analiza HRV în domeniul temporal se concentrează pe variația în timp a intervalelor NN (adică a intervalelor RR normale). În plus față de SDNN, studiile HRV examinează frecvent rădăcina pătratică medie a diferențelor succesive (RMSSD) sau procentul de intervale care diferă de cel anterior cu mai mult de 50 ms (pNN50) sau 20 ms (pNN20). Pentru toți acești parametri HRV în domeniul temporal, valorile mai mari reflectă o variabilitate mai mare, care este mai răspândită în stările de sănătate.
Analiza HRV neliniară sau geometrică poate fi efectuată prin reprezentarea grafică a intervalelor NN pe un grafic Poincaré, în care fiecare interval NN este reprezentat în raport cu intervalul NN anterior (Golińska, 2013), iar abaterea standard a grupului principal de puncte de date este măsurată transversal (SD1) sau longitudinal (SD2). Pentru a reflecta interacțiunile dintre SD1 și SD2, au fost elaborați parametri, cum ar fi indicele simpatic cardiac (CSI) și indicele vagal cardiac (CVI) (Toichi et al., 1997). CSI se comportă în opoziție cu CVI, prin urmare, spre deosebire de majoritatea celorlalți parametri HRV, un CSI mai mare este asociat cu o variabilitate mai mică, adică cu un stres mai mare. Alte metrici geometrice includ indicele triunghiular (TINN) și indicele HRV. Ca și SDNN, acești doi parametri indică o măsură a variabilității globale în timpul perioadei de înregistrare. TINN măsoară lățimea normalizată a bazei histogramei intervalelor NN (în raport cu cea mai mare valoare a histogramei NN), iar indicele HRV este un raport între numărul tuturor intervalelor NN și numărul de intervale NN în cel mai înalt punct al histogramei NN (normalizat la o rată de eșantionare de 128 de valori pe secundă).
În analiza domeniului de frecvență, sunt analizate diferite benzi ale spectrului de putere ECG, precum și interacțiunile acestora (între benzi și în raport cu puterea totală). La adulți, studiile anterioare au definit patru benzi de frecvență de interes: Frecvența ultra-joasă (ULF), frecvența foarte joasă (VLF), frecvența joasă (LF) și frecvența înaltă (HF), fiecare dintre acestea fiind considerată a avea origini fiziologice diferite. ULF a fost asociată cu oscilațiile circadiene ale temperaturii corporale centrale și cu reglarea renină-angiotensină; VLF a fost asociată cu reglarea pe termen mai lung a termoreglementării și a mecanismelor hormonale; LF a fost asociată cu un amestec de activitate simpatică și vagală și cu activitatea baroreceptorilor, iar HF a fost asociată cu activitatea vagală (Pomeranz et al., 1985). Cu toate acestea, definiția și semnificația ULF și VLF la bebeluși este insuficient documentată și, prin urmare, nu este inclusă în acest raport. Deși cuantificările absolute ale puterii în benzile HF și LF pot crește/diminua, în condiții de conductivitate cardiacă normală, ne așteptăm ca LFn și HFn (care sunt LF și HF normalizate la puterea totală) să se comporte în direcții opuse în majoritatea cazurilor. Prin urmare, în timp ce HFn (reprezentând activitatea parasimpatică) este de așteptat să fie mai mare atunci când stresul fiziologic este scăzut, LFn este de așteptat să fie mai mare atunci când stresul este ridicat. Aceste asocieri sunt, cu toate acestea, controversate (von Rosenberg et al., 2017; Adjei et al., 2019), iar interpretarea rezultatelor LF și HF în scenariile din viața reală necesită prudență.
Analiza variabilității ritmului cardiac a fost acceptată pe scară largă ca metodă de măsurare a afectării autonome și examinată din ce în ce mai mult în ceea ce privește valoarea sa în stratificarea bolilor (Ahmad et al., 2009; Lees et al., 2018; Oliveira et al., 2018). Deși studiile anterioare au descris valori normative de referință HRV pentru nou-născuți în primele câteva zile (Mehta et al., 2002; Longin et al., 2005; Doyle et al., 2009; Makarov et al., 2010; Lucchini et al., 2019), lipsesc investigațiile privind HRV în timpul primelor ore după naștere. Aceste studii au înregistrat, în cea mai mare parte, doar câteva minute de ECG în prima zi sau încep doar după 12 h și niciunul nu a descris tendințele continue ale VRC în timpul primelor 24 h de viață.
Cu toate acestea, pentru anumite afecțiuni, în special cele care apar din cauza complicațiilor la naștere și care necesită decizii sensibile la timp, cum ar fi encefalopatia neonatală, este important să se descrie valorile de referință normale ale VRC imediat după naștere și tendințele acestora pe parcursul primelor 24 h. Aceste tendințe timpurii pot oferi informații valoroase despre modul în care un copil s-a recuperat după orice complicație legată de naștere. Obiectivul nostru principal a fost de a descrie valorile de referință standard pentru tendințele VRC pe parcursul primelor 24 h de viață postnatală la nou-născuții sănătoși la termen. Ca obiectiv secundar, am investigat care (dacă există) caracteristici clinice sau factori de risc exercită un impact mai mare asupra HRV.
Materiale și metode
Populația studiului
Am recrutat prospectiv și consecutiv 150 de bebeluși sănătoși la termen din centrul de nașteri, secția de travaliu sau secția postnatală de la Queen Charlotte’s and Chelsea Hospital între august 2017 și ianuarie 2019. Am inclus bebeluși sănătoși născuți la 36 de săptămâni de vârstă gestațională sau mai mult, în urma unor sarcini necomplicate, care s-au născut în stare bună, cu o greutate la naștere cuprinsă între a 9-a și a 91-a centile. Bebelușii au fost excluși dacă au necesitat medicație sau fototerapie, dacă a existat pirexie maternă perinatală în timpul sau în decurs de 48 h de la debutul travaliului, dacă au necesitat resuscitare la naștere sau după naștere (intubație sau compresii cardiace sau orice medicamente) sau dacă a existat vreo complicație intrapartum (hemoragie maternă, abrupție placentară, preeclampsie sau prolaps de cordon). Studiul nostru a inclus doar bebelușii care se simțeau bine la naștere și, prin urmare, au rămas cu mamele lor în permanență.
Îngrijiri intrapartum și postnatale timpurii
Bebelușii incluși în studiul nostru au fost născuți fie la centrul de nașteri, fie în secția de travaliu, în funcție de preferința maternă. Femeile care au preferat o naștere mai naturală și mai puțin medicalizată au optat pentru îngrijirea condusă de moașe în centrul de nașteri. O piscină caldă, aromaterapie, muzică, protoxid de azot și diverse echipamente sunt disponibile pentru a le ajuta pe aceste femei să facă față durerii travaliului. Femeile care au optat pentru analgezie epidurală au primit îngrijire condusă de obstetrician în secția de travaliu. În ambele medii, temperatura camerei a fost stabilită la 24-25°C. Conform ghidurilor naționale, bebelușii născuți în stare bună sunt dați mamei imediat după naștere și așezați pe pieptul/abdomenul acesteia pentru îngrijire piele lângă piele. Aceștia pot fi curățați delicat în timp ce se află pe pieptul mamei, iar hrănirea la sân sau cu biberonul poate fi inițiată în decurs de 1 h de la naștere.
Achiziționarea ECG
Înregistrările electrocardiogramei au fost începute cât mai curând posibil după naștere, în urma consimțământului informat în scris al părinților, care a putut fi obținut antenatal sau postnatal. Acest studiu a fost aprobat de către un Comitet Național de Etică a Cercetării (REC17/LO/0956) și de către departamentul local de Cercetare & Dezvoltare. Înregistrările au fost continuate timp de cel puțin 6 h, dar puteau fi întrerupte mai devreme dacă părinții solicitau acest lucru sau dacă bebelușul era externat. Am utilizat un înregistrator ECG portabil de 2 inch (Faros 180, Bittium, Oulu, Finlanda) cu o configurație toracică cu trei electrozi și o rată de eșantionare de 500 Hz (figura 1), pe care am testat-o anterior. După ce înregistrarea a fost finalizată, fișierul ECG a fost încărcat pe CardiscopeTM HRV Analysis Software (Hasiba Medical, Graz, Austria) pentru analiza ECG și HRV.
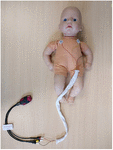
Figura 1. Aparat portabil de înregistrare ECG și configurație toracică. Trei electrozi ECG au fost alimentați printr-un manșon de aliniere pentru a reduce distanța dintre firele ECG și pentru a preveni artefactele de inducție magnetică pe semnalul ECG brut (500 Hz cu detectare automată a vârfului R).
Analiză HRV
Metricele de variabilitate a ritmului cardiac în domeniul timpului (liniar și neliniar) și al frecvenței au fost calculate pentru fiecare segment de 5 minute al ECG (ferestre care nu se suprapun). Am utilizat o valabilitate minimă a QRS de 90%, ceea ce înseamnă că toate segmentele de 5 minute cu mai puțin de 90% QRS consecutive de bună calitate au fost excluse din analiză. Având în vedere lipsa unor recomandări internaționale pentru analiza VRC specifice pentru nou-născuți, metodele noastre și metricile alese s-au bazat pe o adaptare a ghidurilor internaționale disponibile (Task Force of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology, 1996; Schwartz et al., 2002), plus recomandări recente pentru cercetarea VRC (Laborde et al., 2017) și o revizuire a studiilor relevante privind VRC la nou-născuți în primele zile de viață (Doyle et al., 2009; Goulding et al., 2015; Temko et al., 2015). Cei 16 parametri HRV pe care am ales să îi analizăm s-au bazat pe aceste referințe. Analiza frecvenței a fost efectuată cu transformată Fourier (Periodograma Welch) și am folosit serii de timp cu intervale RR detrendate și interpolate (spline cubic). Pe baza literaturii de mai sus, am folosit o bandă LF de 0,04-0,20 Hz și o bandă HF de 0,20-2,0 Hz. Am analizat apoi LF și HF normalizate, adică proporția de putere în aceste intervale în raport cu puterea spectrală totală. Lista metricilor HRV raportate în acest studiu și semnificația acestora sunt descrise în tabelul 1.

Tabel 1. Metricele HRV: abrevieri și semnificație.
Analiză statistică
Am folosit Stata 15 (StataCorp, Austin, TX, Statele Unite) pentru analiza statistică. Am descris tendințele temporale ale HRV cu mediane orare și intervale interquartile și am calculat mediile individuale pentru primele 6 și 24 h de viață. Deoarece înregistrările ECG puteau începe și se puteau încheia la momente diferite, iar datele noastre au fost dezechilibrate, adică nu am avut exact același număr de măsurători pentru toți participanții, schimbările în HRV în timp au fost analizate cu regresie cu efecte mixte pe mai multe niveluri cu covarianță autoregresivă sau folosind testele pe perechi dacă se comparau șase medii orare. Relevanța variabilelor clinice a fost, de asemenea, testată cu o regresie cu efecte mixte pe mai multe niveluri cu covarianță autoregresivă, iar comparațiile între subgrupuri au fost efectuate utilizând teste de comparație a proporțiilor/mijloacelor pentru variabilele clinice semnificative. Deoarece majoritatea tendințelor nu au fost liniare și au avut cel puțin o deflexiune, am utilizat un termen pătratic pentru variabila timp în modelul de regresie. Am transformat log-transformat variabilele HRV care nu au fost distribuite în mod normal pentru a asigura reziduuri normale.
Rezultate
Între septembrie 2017 și ianuarie 2019, am testat 511 bebeluși, dintre care 360 au fost eligibili și 151 nu au fost. Din acei 360 de bebeluși, 201 mame/părinți ne-au solicitat să ne întoarcem mai târziu sau la un alt moment convenabil, care în cele din urmă au depășit fereastra maximă de recrutare sau au devenit imposibil de recrutat din cauza faptului că echipamentul era în uz. Din cele 159 de mame/tatăi care au fost informați pe deplin despre studiu, 9 au refuzat și 150 și-au dat consimțământul scris în cunoștință de cauză. Dintre acești 150 de participanți, 7 au început înregistrarea ECG după 24 h. Caracteristicile eșantionului sunt raportate în tabelele 2, 3. În total, am obținut 1858 h și 55 min de înregistrare ECG începând la o vârstă mediană (IQR) de 2 h 46 min (3 h 6 min), minim 1 min după naștere, maxim 52 h 23 min. Nu toți bebelușii au început înregistrarea ECG în același timp și nici toate înregistrările nu au avut aceeași durată. Figura 2 prezintă numărul de înregistrări valide și de bebeluși în funcție de timp.

Tabel 2. Caracteristicile eșantionului I (variabile continue).

Tabel 3. Caracteristicile eșantionului II (variabile categorice).
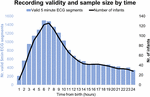
Figura 2. Valabilitatea înregistrărilor și mărimea eșantionului în funcție de timp.
Valorile VHRV în timp
În timpul primelor 6 h de vârstă postnatală, valorile mediane (IQR) au fost HR 122 (15,9), SDNN 27,5 (13,2), RMSSD 18,32 (11,42), SD1 13.6 (7,7), SD2 36,2 (17,8), SDSD 18,8 (11,4), CVI 2,7 (0,4), CSI 2,6 (1,2), pNN20 14,8 (15,2), pNN50 1,7 (2.5) HFn 40,4 (16,9) LFn 57,7 (17,8) Putere totală 751 (835), TINN 226 (144) Indicele HRV 5,9 (2,3) Parseval 0,7 (0,2). Nouă dintre acești parametri HRV (inclusiv frecvența cardiacă) s-au modificat semnificativ în timp (HR p < 0,01; SDNN p = 0,01; SD2 p < 0,01; CSI p < 0,01; HFn p = 0,03; LFn p < 0,01;Puterea totală p < 0,01; Indicele HRV p = 0,01; Indicele Parseval p = 0,03), ajustat pentru variabilele clinice relevante. O variație mai pronunțată a fost observată în timpul primelor 6 h de viață postnatală. Doar frecvența cardiacă și LFn s-au schimbat între 6 și 12 h de viață și doar frecvența cardiacă s-a schimbat între 12 și 18 h de viață (valori p ajustate de Bonferroni: 0,03, < 0,01 și < 0,01 și, respectiv, < 0,01). Acești parametri au prezentat o creștere a VRC în timpul primelor 6 h, urmată de o ușoară scădere până la 12 h, moment din care VRC a rămas stabilă (tabelul 4). Tendințele orare exprimate prin mediana și intervalele interquartile sunt prezentate în figura 3. Tendințele VRC în timp au fost influențate în mod independent de vârsta gestațională , mișcările fetale reduse , clasificarea prin cardiotocografie (CTG) , boala maternă cronică sau indusă de sarcină și apariția complicațiilor nașterii . Am examinat interdependențele tuturor metricilor HRV cu ajutorul unei matrice de corelație (Figura 4), în care evidențiem (a) similitudinea dintre metricile din domeniul temporal și (b) tendința de simetrie între HFn și LFn și CSI și CVI.
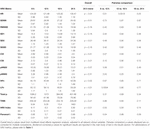
Tabel 4. Mediile HRV pe șase ore și comparațiile pe perechi.
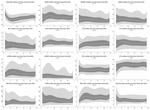
Figura 3. Centilele HRV în timpul primelor 24 h de vârstă. Zone gri deschis: Centilele a 5-a-25-a și a 75-a-95-a. Zone gri închis: Centilele 25-75. Linia albă din mijloc corespunde medianei. Valorile p raportate rezultă din regresia cu efecte mixte pe mai multe niveluri pentru a măsura schimbarea în timp . Toate centilele au fost netezite cu spline cubic.

Figura 4. Matrice de corelație: toate metricile HRV. Pentru abrevierile parametrilor HRV, vă rugăm să consultați Tabelul 1. Remarcăm în special (a) concordanța dintre RMSSD, SDSD și SD1, care a fost descrisă anterior; (b) comportamentul diferitelor metrici HRV în raport cu HR, care evidențiază cât de multe informații suplimentare poate furniza analiza HRV; (c) interdependența dintre HFn și LFn și CVI și CSI, subliniind interacțiunea dintre influențele simpatice și parasimpatice.
Efectul factorilor clinici
În plus față de vârstă (momentul formei nașterii), regresia univariabilă cu efecte mixte pe mai multe niveluri a arătat că metricile HRV au fost afectate de vârsta gestațională, mișcările fetale reduse, CTG, boala maternă și complicațiile nașterii. După ajustarea pentru aceste variabile, variația în timp a celor șapte metrici HRV de mai sus a rămas semnificativă din punct de vedere statistic. HFn și indicele Parseval au prezentat, de asemenea, modificări semnificative. Deși paritatea nu a fost un factor de predicție independent în analiza de regresie univariabilă, în subgrupul de nașteri vaginale spontane, am observat o tendință consistentă spre o HRV mai mare pentru primipare în raport cu multipare.
Mișcări fetale reduse
Mișcările fetale reduse au fost asociate în mod constant cu valori mai mici ale HRV pentru toți parametrii, cu excepția CSI (care se comportă în direcția opusă, adică rezultatul este concordant). Astfel de diferențe între subgrupuri au fost semnificative din punct de vedere statistic doar pentru tendințele CSI (p = 0,001), pNN20 (p = 0,045) și Indexul Parseval (p = 0,047). Figura 5 prezintă tendințele acestor trei măsurători în timp, în comparație cu frecvența cardiacă. Aceasta în ciuda faptului că nu există diferențe semnificative între subgrupuri, altele decât gravitatea medie, care nu a prezis în mod independent HRV (tabelul 5). Asocierile cu CSI și pNN20 au rămas semnificative după ajustarea pentru vârsta gestațională, timpul scurs de la naștere, clasificarea CTG, prezența bolilor cronice materne sau a complicațiilor nașterii (Tabelul 6). Subgrupul cu mișcări fetale reduse a avut o HRV medie mai mică în primele 6 h, deși aceste diferențe nu au fost semnificative din punct de vedere statistic.
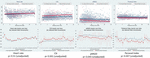
Figura 5. Modificări ale HRV la bebelușii ale căror mame au raportat mișcări fetale reduse. Pentru abrevierile parametrilor HRV, vă rugăm să consultați Tabelul 1. Panourile superioare prezintă dispersia datelor HRV în timp și liniile de tendință liniară pentru frecvența cardiacă (comparativă) și cei trei parametri HRV care au fost asociați în mod semnificativ cu rapoartele mamelor privind mișcările fetale reduse. Liniile roșii reprezintă bebelușii ale căror mame au raportat mișcări fetale reduse și liniile albastre reprezintă bebelușii ale căror mame nu au făcut acest lucru. Panourile inferioare prezintă mediile și intervalele de încredere de 95% pentru acești parametri.
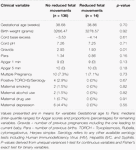
Tabel 5. Compararea subgrupurilor – bebeluși cu și fără mișcări fetale reduse.

Tabel 6. Corelația neajustată și ajustată între metricile HRV și mișcările fetale reduse.
Cardiotocografie
A existat o asociere semnificativă între rezultatele CTG și tendințele HRV în timp pentru CSI (p = 0,03), LFn (0,01) și HFn (p = 0,02), care a rămas semnificativă statistic după ajustarea pentru mișcările fetale reduse, vârsta gestațională, timpul de la naștere, prezența unei boli cronice materne sau induse de sarcină sau complicații la naștere. Cu toate acestea, având în vedere numărul mic de evenimente din fiecare clasificare CTG, am comparat, de asemenea, media de 6 h în aceste subgrupuri. CSI în subgrupul de bradicardie a fost semnificativ diferit de grupurile „normal”, „decelerație variabilă” și „altele” (valori p ajustate prin Bonferroni: 0,02, 0,03 și, respectiv, 0,04), dar nicio altă diferență între grupuri nu a fost semnificativă din punct de vedere statistic. HFn a fost diferită doar între subgrupurile „bradicardie” și „decelerație variabilă” (p = 0,03), iar LFn nu a variat între diferitele subgrupuri CTG.
Boala cronică maternă sau boala dobândită în timpul sarcinii
În eșantionul nostru, 104 (69%) femei nu au avut nicio boală cronică și nici boală indusă de sarcină, 20 (13%) au avut diabet zaharat izolat sau diabet gestațional, 7 (3%) au avut boală tiroidiană, 1 (0,7%) a avut hipertensiune arterială, iar restul au avut alte afecțiuni, inclusiv combinații ale celor de mai sus (tabelul 3). Boala maternă cronică sau indusă de sarcină a fost asociată în mod semnificativ cu tendințele HRV neajustate, deși acest lucru a rămas semnificativ din punct de vedere statistic doar pentru indicele Parseval (p = 0,03) după ajustarea pentru factorii de confuzie clinici. În urma analizei binare, bebelușii mamelor cu boală cronică sau de sarcină nu au avut indici Parseval medii diferite nici în timpul primelor 6 h (p = 0,98), nici în timpul perioadei de 24 h (p = 0,29). Grupa de boală cu cel mai mic indice Parseval a fost boala tiroidiană.
Evenimente în timpul travaliului și nașterii
Toți copiii din studiul nostru s-au născut în urma unor sarcini și nașteri necomplicate și s-au născut în stare bună. Cu toate acestea, au existat 13 nașteri care au avut unul dintre următoarele evenimente: lichior pătat cu meconiu (11), cordon cervical circular (1), al 2-lea stadiu al travaliului prelungit (1) și distocie de umăr (1, în plus față de meconiu). Tendințele CSI pe parcursul a 24 h au fost asociate în mod semnificativ cu prezența oricărui eveniment de travaliu și naștere înainte (p = 0,04), dar nu și după ajustarea pentru factorii de confuzie (p = 0,42).
Deși modul de naștere nu a prezis în mod independent valorile HRV, bebelușii născuți prin naștere instrumentală au avut HFn mai mică pe 24 h și CSI mai mare pe 24 h decât bebelușii născuți prin naștere naturală vaginală. Acest lucru s-a întâmplat în ciuda faptului că nu au existat diferențe semnificative între alte variabile clinice relevante, cu excepția scorului Apgar la 1 minut și a multiplicității gestației, care nu au prezis în mod independent HRV (Tabelul 7).
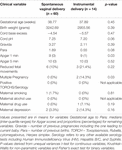
Tabel 7. Comparație pe subgrupuri – copii născuți prin naștere vaginală normală versus naștere instrumentală.
Discuție
Este primul studiu care descrie tendințele HRV continue postnatale timpurii la copii sănătoși la termen în perioada imediat postnatală. Identificarea acestor praguri și tendințe a fost importantă deoarece acum știm că analiza și interpretarea HRV în perioada postnatală timpurie este dependentă de timp, adică ceea ce este normal la vârsta de 1-6 h poate să nu fie normal la vârsta de 12-18 h. Acest lucru va permite clinicienilor și cercetătorilor să examineze cu mai multă acuratețe diferențele de VRC între copiii sănătoși și cei bolnavi în perioada imediat postnatală. Având valori de referință precise pentru perioada imediat postnatală, înseamnă, de asemenea, că acum suntem mai bine echipați pentru a dezvolta sisteme de avertizare timpurie bazate pe analiza VRC.
Există câteva motive posibile pentru schimbările pe care le-am observat în primele 6 h după naștere. Deoarece nașterea a fost descrisă anterior ca fiind un eveniment stresant pentru bebeluși (Peebles et al., 1994; Aldrich et al., 1996), este posibil ca îmbunătățirea HRV în primele ore să reflecte sfârșitul efectului stresantului (adică sfârșitul nașterii). Această revenire parasimpatică ar putea avea loc deoarece sistemul nervos simpatic poate suprima temporar activitatea parasimpatică care încetează odată ce perioada de stres s-a încheiat. Dintr-o altă perspectivă, Reyes-Lagos et al., 2015 au raportat o HRV maternă mai mare în timpul travaliului decât în timpul celui de-al treilea trimestru, iar Musa et al., 2017 au descris creșterea LFn și HFn prin dilatarea cervicală în timpul travaliului. Dacă VRC fetală urmează VRC maternă, acest lucru ar sugera, în schimb, că nașterea poate reprezenta o perioadă de VRC deosebit de ridicată, reflectând buna adaptare la provocările fiziologice, la bebelușii sănătoși. În cele din urmă, este, de asemenea, posibil ca modificările HRV observate în primele ore să fie o expresie parțială a maturizării HRV care are loc odată cu vârsta (Fyfe et al., 2015).
Am analizat constatările HRV raportate în alte studii neonatale și fetale cu intenția de a compara astfel de valori cu cele din studiul nostru, dar având în vedere diferențele în ceea ce privește metricile și achiziția și durata pentru înregistrări, acest lucru a fost foarte dificil. Valorile HRV pe care le-am observat în primele 6-12 h au fost comparabile (ușor mai mari) cu cele raportate de Doyle et al. (2009) în somnul activ în timpul primelor 12 h de viață și de Lucchini et al., 2019 la vârsta de 12-84 de ore și mai mici decât cele raportate la vârste mai mari, adică 24-168 de ore (de Mehta et al., 2002; Longin et al., 2005; Makarov et al., 2010). Bebelușii din studiul nostru au avut valori SDNN în timpul primelor 6 h de vârstă care au fost comparabile (ușor mai mari) cu cele de la fetușii la termen (Brändle et al., 2015; Schneider et al., 2018), ceea ce era de așteptat, având în vedere durata mai lungă de înregistrare și creșterea vârstei gestaționale. Faptul de a avea o HRV similară înainte și după naștere susține teoria conform căreia nașterea, la bebelușii sănătoși, este asociată cu o bună stabilitate a HRV.
Am observat mai multă variabilitate inter-subiect decât în interiorul subiectului în toate metricile HRV. Acest lucru subliniază faptul că analiza HRV trebuie să fie interpretată nu numai pe baza valorilor de referință, ci și să ia în considerare schimbările și progresul în raport cu valorile de referință individuale. De fapt, în timp ce am putut observa modificările HRV din oră în oră în timpul primelor 6 h de vârstă, este posibil să nu fi putut detecta o astfel de variație dacă ne-am fi angajat să analizăm doar un singur punct de timp sau o singură medie. Monitorizarea unor astfel de tendințe poate oferi informații suplimentare despre modul în care un sugar se recuperează după naștere în cazul unei nașteri complicate sau al unei intervenții de urgență. Într-adevăr, faptul că metricile HRV au fost asociate în mod semnificativ cu mișcări fetale reduse, CTG anormale, boli materne cronice sau induse de sarcină și complicații la naștere evidențiază valoarea analizei HRV ca o măsură a bunăstării generale.
Asociația dintre HRV și mișcările fetale a fost raportată anterior de Brändle et al. (2015) folosind biomagnetografia fetală. În studiul lor de evaluare a stării de comportament pe baza mișcărilor, care a inclus fetuși sănătoși de la 24 la 41 de săptămâni, metricile HRV (dar nu și Entropia) au fost în creștere de la somnul liniștit la somnul activ și de la somnul activ la starea de veghe, pentru toate vârstele gestaționale. De fapt, Nijhuis et al. (1982) propuseseră deja o clasificare a mișcărilor fetale pe baza HRV fetale, a mișcărilor oculare și a mișcărilor corpului.
Autorii anteriori au constatat diferențe în valorile HRV între diferitele moduri de naștere. Kozar et al. (2018) au raportat o HFn mai mică și o LFn mai mare la bebelușii născuți prin cezariană decât la bebelușii născuți pe cale vaginală. Este posibil ca constatarea lor să fie legată de utilizarea Thiopentalului pentru anestezia generală (GA) în toate secțiile lor elective (Riznyk et al., 2005; Tsuchiya et al., 2006) mai degrabă decât de modul de naștere, în timp ce în studiul nostru nu a fost utilizată nicio GA. Interpretarea noastră este că HRV va indica o diferență între modurile de naștere dacă există o diferență de bunăstare, prin urmare, în studiul nostru, aceasta ar fi fost asociată cu utilizarea instrumentelor în timpul nașterii din cauza extracției dificile.
Limitări
Nu am examinat stările de somn ale sugarilor recrutați în primele 24 h după naștere. Este puțin probabil ca bebelușii să fi stabilit un circadian la câteva ore de la naștere și adesea nou-născuții urmează în schimb ritmuri ultradiene (Mirmiran et al., 2003). Cu toate acestea, este posibil ca tendința ușor descendentă pe care am observat-o în a doua jumătate a înregistrărilor de 24 h să reflecte o proporție mai mare de bebeluși care dorm sau se află într-o stare mai liniștită. Am inclus în studiul nostru câțiva bebeluși sănătoși ale căror mame aveau unele boli cronice sau induse de sarcină. S-ar putea argumenta că includerea acestor cazuri compromite definiția noastră de nou-născut sănătos și de HRV neonatală sănătoasă. Faptul că nu au existat asocieri semnificative între nicio metrică HRV și pH sau excesul de baze sau scorul Apgar evidențiază faptul că eșantionul nostru a fost într-adevăr sănătos, deoarece toți bebelușii din studiul nostru s-au născut în stare bună și nu au necesitat niciun fel de investigații sau tratament. Scopul nostru a fost de a reprezenta întregul spectru de nașteri care sunt considerate și gestionate clinic ca fiind „sănătoase” din punct de vedere pragmatic (și anume, toate cu „risc scăzut” și „fără complicații”). Astfel, includerea acestor bebeluși a fost un pas important în abordarea posibilelor „variații ale normalității” și pentru a ne îmbogăți setul de date. În egală măsură, am explorat posibilele diferențe în HRV în mai multe subgrupuri (în funcție de variabilele clinice, cum ar fi cele descrise în Tabelul 2). Este important să clarificăm faptul că studiul nostru nu a avut ca scop sau nu a avut puterea de a aborda în detaliu posibilele diferențe între aceste subgrupuri și este necesară prudență în interpretarea rezultatelor noastre. Cu toate acestea, considerăm că examinarea acestor asocieri va fi de interes pentru echipele de asistență medicală în îngrijirea obstetricală și perinatală/neonatală.
Concluzie
Am descris valorile de referință postnatale timpurii pentru metricile HRV la nou-născuții sănătoși la termen, care nu fuseseră realizate anterior. HRV se modifică semnificativ în prima zi de viață, în special în primele 6 h, timp în care pare să prezinte o scurtă creștere urmată de normalizare. Corelațiile semnificative dintre HRV și variabilele de risc clinic susțin ipoteza că HRV este un bun indicator al bunăstării generale a unui bebeluș și este sensibil pentru a capta stresul legat de naștere și pentru a monitoriza rezolvarea acestuia în timp.
Disponibilitatea datelor
Datele brute care susțin concluziile acestui manuscris vor fi puse la dispoziție de către autori, fără rezerve nejustificate, oricărui cercetător calificat.
Declarație etică
Acest studiu a fost efectuat în conformitate cu recomandările Autorității de Cercetare în domeniul Sănătății din Regatul Unit și cu BPC ICH, cu consimțământul informat scris al tuturor subiecților. Toți subiecții și-au dat consimțământul informat în scris în conformitate cu Declarația de la Helsinki. Protocolul a fost aprobat de London Chelsea Research Ethics Committee.
Contribuții ale autorilor
VO a conceput studiul, a colectat, analizat și interpretat datele, a scris primul proiect și a condus dezvoltarea manuscrisului. WvR a contribuit la analiza și interpretarea datelor și a oferit contribuții critice pentru dezvoltarea manuscrisului. PM și TA au contribuit la interpretarea datelor și au oferit contribuții critice pentru elaborarea manuscrisului. JM a contribuit la proiectarea studiului și la interpretarea datelor, a recrutat pacienții și a obținut datele. VS a contribuit la gestionarea și recrutarea studiului. DM a supravegheat toate aspectele analizei și interpretării HRV și a oferit contribuții critice pentru elaborarea manuscrisului. ST a conceput ideea și a proiectat studiul, a supervizat toate aspectele studiului și a condus dezvoltarea manuscrisului.
Finanțare
VO a fost finanțat de NIHR ICA Doctoral Research Fellowship. PM a fost finanțat de MRC Doctoral Research Fellowship. Opiniile exprimate sunt cele ale autorului (autorilor) și nu neapărat cele ale NIHR sau ale Departamentului de Sănătate.
Declarație privind conflictul de interese
Autorii declară că cercetarea a fost efectuată în absența oricăror relații comerciale sau financiare care ar putea fi interpretate ca un potențial conflict de interese.
Recunoștințe
Am dori să mulțumim tuturor părinților care și-au dat consimțământul pentru participarea bebelușilor lor la acest studiu și domnului Paul Basset (statistician medical) pentru sprijinul acordat la analiza statistică a datelor incluse în acest manuscris.
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | Refef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | Full CrossRef Text | Google Scholar
CrossRef Full Text | Google Scholar
CrossRef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | Refef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | Refef Full Text | Google Scholar
PubMed Abstract | Full Cross Full Text | Google Scholar
PubMed Abstract | CrossRef Full Text | Google Scholar
PubMed Abstract | Text integral | Google Scholar
.