Tatuagem permanente, ganhou uma popularidade tremenda nos últimos 20 anos entre a população ocidental. Na Europa, a prevalência de tatuagens é estimada em torno de 10% (1, 2), com a maior prevalência entre os 20-35 anos de idade (25%) (2). Na Finlândia, estima-se actualmente que 15% dos indivíduos de 20-30 anos são tatuados (3). As tintas de tatuagem são actualmente uma combinação de corantes orgânicos, sais metálicos e vários aditivos, incluindo solventes, tais como isopropanol, e conservantes (4). Várias publicações lançaram luz sobre possíveis compostos tóxicos ou cancerígenos que poderiam ser introduzidos na pele ou desenvolver-se in situ como subprodutos sob várias condições (como a exposição à luz UV ou a laser) (5-8). Só recentemente é que os países europeus e o Conselho da Europa começaram a tomar medidas relativamente à comercialização de tintas para tatuagens, especialmente através da retirada do mercado de algumas tintas que continham componentes potencialmente perigosos (9). No entanto, a composição das tintas de tatuagem ainda não está sujeita a uma regulamentação rigorosa e homogénea. Além disso, não há atualmente nenhum teste disponível para avaliar a segurança das tintas para fins de tatuagem. Apesar da acumulação do corante nos linfonodos locais, que é uma consequência bem conhecida da tatuagem (7, 10), os potenciais efeitos carcinogénicos locais e sistémicos das tatuagens e tintas de tatuagem permanecem até à data pouco claros. Relatamos aqui dois casos adicionais de melanoma que se desenvolveram em tatuagens em dois pacientes finlandeses.
RELATÓRIOS DA CASA
Patiente 1. Em junho de 2006, um finlandês caucasiano de 61 anos de idade apresentou uma placa tumoral inflamatória ulcerada da coxa direita sobrepondo-se a uma tatuagem antiga. Ao exame, uma lesão superficial, extensa, heterogênea e assimétrica pigmentada subluz e circundou a lesão tumoral (Fig. 1A). Segundo o paciente, a lesão pigmentada evoluiu durante os últimos 5 anos. O exame físico completo e a tomografia computadorizada de corpo inteiro foram normais. A excisão da lesão confirmou o diagnóstico de melanoma de disseminação superficial com um componente nodular (Breslow espessura 15 mm, Clark nível IV). A exploração dos gânglios linfáticos das sentinelas foi negativa. Nenhuma recidiva tinha ocorrido antes de 2009, após o que não havia informação disponível.
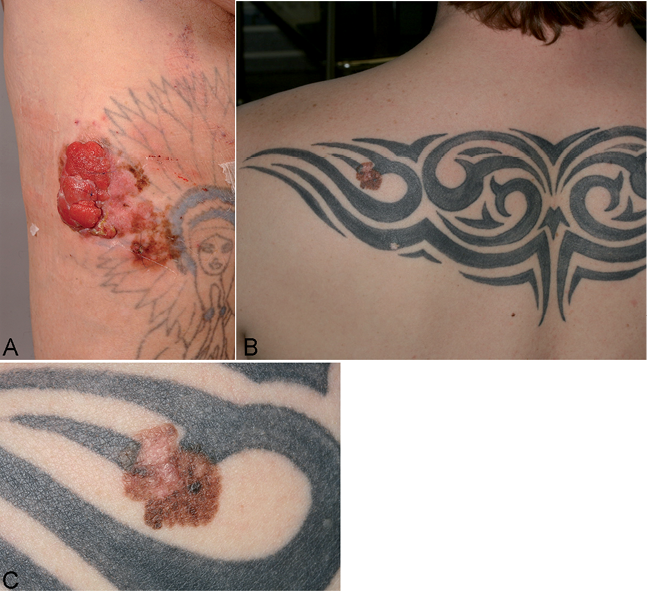
Fig. 1. Caso 1. Placa tumoral inflamatória ulcerada da coxa direita sobreposta a uma tatuagem antiga: melanoma nodular sobrepondo-se a um melanoma de propagação superficial (A). Caso 2. Melanoma superficial disseminado dentro de uma tatuagem tribal do dorso (B). Vista de perto da lesão (C).
Patiente 2. Em maio de 2012, um finlandês de 32 anos de idade, caucasiano, apresentou uma lesão marrom, policromática e assimétrica de 1,3 cm na parte superior das costas, dentro de uma grande tatuagem preta realizada alguns anos antes (Fig. 1B e C). O paciente reconheceu que um pequeno nevus pré-existiu antes da tatuagem e que foi mudando gradualmente durante os anos seguintes. No entanto, um exame cuidadoso revelou que apenas as bordas da lesão pigmentada atingiram o desenho da tatuagem. O exame físico foi de outra forma normal. A patologia da touceira removida cirurgicamente confirmou o diagnóstico de um melanoma do tipo espalhado superficialmente não aerado (Breslow espessura 0,4 mm, Clark nível II). Os pigmentos tatuados estavam localizados principalmente na parte superior da derme papilar, principalmente ao redor dos capilares, em ambas as margens poupadas da excisão. Muito poucos pigmentos escuros foram encontrados no mesmo local que a área tumoral, confirmando que o tatuador provavelmente tinha evitado a tatuagem sobre a lesão pigmentada inicial. O paciente tem estado livre de sintomas por 12 meses.
DISCUSSÃO
Desde 1938 até agora, aproximadamente 50 casos de câncer de pele foram relatados em tatuagens, incluindo 16 melanomas (para revisão ver ref. 11). Actualmente, o desenvolvimento de melanomas e de cancros de pele não melanoma em tatuagens ainda é considerado como fortuito. Esta posição é apoiada por vários argumentos: (i) o número bastante baixo de casos relatados em comparação ao número de indivíduos tatuados em todo o mundo; (ii) como a prevalência de tatuagens e melanomas aumenta na população em geral, especialmente entre os jovens, o risco de uma lesão coincidente também aumenta. Em outras palavras, o risco de ter um melanoma coincidente em uma tatuagem aumenta com a superfície da pele que é tatuada; (iii) a ausência – até o momento – de casos de melanoma múltiplo ocorrendo dentro da mesma tatuagem, o que seria um forte sinal para uma ligação, na ausência de qualquer outro fator de risco para melanoma. Outro argumento indireto contra um elo pode ser tomado para os nossos casos. Na verdade, se considerarmos que as tintas de tatuagem contêm compostos cancerígenos, seria de esperar um efeito quantitativo, ou seja, quanto mais tinta é tatuada na pele, maior a concentração de componentes cancerígenos, e maior o risco de câncer. No entanto, a tatuagem do primeiro paciente foi feita apenas com desenhos finos sem sombras ou preenchimento (Fig. 1A), portanto a concentração de pigmentos tatuados foi aqui bastante baixa. No nosso segundo caso, era impossível determinar se a toupeira preexistente já era um melanoma de novo ou um naevus que se transformou em segundo lugar. Alguns pigmentos tatuados foram encontrados dentro do melanoma nos lados da lesão, muito provavelmente por coincidência, pois o processo maligno se estendeu lentamente em direção à tatuagem.
Embora a incidência de câncer de pele nas tatuagens permaneça baixa (11), uma notável exceção diz respeito aos queratoacantomas (12, 13) conhecidos por sua propensão a se desenvolver rapidamente dentro de uma área traumatizada recente (14). Deve-se notar também a curiosidade que os queratoacantomas têm sido relatados principalmente dentro das partes vermelhas das tatuagens (11), enquanto a maioria dos casos de melanomas se desenvolveram dentro das tatuagens escuras, como em nossos casos. De fato, Regensburger et al. (8) encontraram hidrocarburos policíclicos aromáticos em algumas tintas pretas, sendo alguns deles classificados como carcinógenos 2B. Entretanto, pensamos que, ao invés de ter um efeito carcinogênico verdadeiro e direto, as tatuagens escuras podem simplesmente mascarar as modificações malignas clínicas e retardar o diagnóstico clínico. O sinal do patinho feio é mais difícil de detectar e, finalmente, em nossa experiência, a dermatoscopia é mais difícil por causa da pigmentação exógena (15).
É altamente discutível sugerir a qualquer pessoa que deseje fazer uma tatuagem que vá primeiro a um dermatologista. No entanto, pacientes com numerosas toupeiras, síndrome de moléstia atípica e história familiar de melanoma devem definitivamente procurar aconselhamento a um dermatologista antes de fazer a tatuagem (15). Da mesma forma, os tatuadores devem ter cuidado antes de tatuar um paciente com numerosas toupeiras. Eles devem ser educados para que, em caso de dúvida, atrasem o procedimento e encaminhem o cliente para um dermatologista.
Inicialmente, nós recomendamos fortemente que os patologistas usem sempre o código do CDI para a pigmentação da tatuagem (2013 CDI-10-CM código de diagnóstico L81.8) em caso de qualquer tumor que surja em uma tatuagem para que futuros estudos epidemiológicos sobre o risco de câncer em tatuagens possam ser realizados facilmente nos registros nacionais de câncer.
Os autores declaram não haver conflitos de interesse.